자궁내막암, 난소암은 증가세
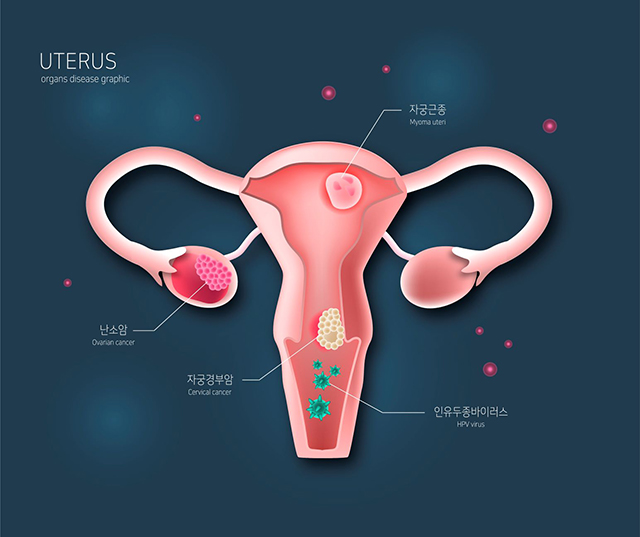
부인암의 부동의 1위는 자궁경부암이다. 자궁 경부는 질과 연결된 자궁의 입구로, 바이러스(HPV, 인유두종바이러스) 감염에 의해 암이 발생한다. 자궁경부암은 암 중에는 드물게 원인이 ‘바이러스 감염'으로 밝혀져 있는 암이다. 자궁경부암은 위생과 관련이 있기 때문에, '후진국 질병'이라고 알려져 있다. 그런데 최근에 자궁경부암이 지속적으로 감소하고 있으며, 자궁내막암이나 난소암 같은 서구 여성에게서 많이 발생하는 부인암이 증가 추세다.
자궁경부암, 18년간 3.5%씩 감소
최근 발표된 국가암등록사업 보고서에 따르면 주요 암종별 발생률 추이를 살펴본 결과, 1999~2017년 18년간 자궁경부암은 매년 3.5%씩 감소했다.(발생률 1999년 10만명 당 9.7명에서 2017년 10만명 당 5.2명으로 감소 ) 반면, 같은 기간 자궁체부암(자궁내막암, 자궁육종)은 5.1%씩 증가했다. 난소암도 1.7%씩 증가했다.
일산차병원 산부인과 노주원 교수는 "자궁경부암의 감소세는 HPV예방 백신 접종이 확대되고, 국가 암 조기검진 사업의 효과로 추정된다"고 말했다. HPV 백신을 국가접종으로 2007년도에 가장 먼저 도입한 호주의 경우 이미 백신을 시작한 연령대에서 자궁경부암 전암(前癌) 단계 발생이 감소하는 것이 객관적 자료로서 증명됐다. 노주원 교수는 "흥미로운 것은 같은 연령대에서 백신을 맞지 않은 여성들에게까지도 전암 단계 발생이 감소하는 것이 확인됐다"며 "백신 접종으로 인해 ‘집단면역’ 효과를 본 것"이라고 말했다. 백신 접종으로 여성들의 인유두종바이러스 감염이 전반적으로 감소하면서, 결국 전염을 시킬 수 있는 감염원의 수가 줄어 백신을 맞지 않은 사람들에게까지 그 보호 효과가 발생한 것이다. 전문가들은 이러한 효과가 우리나라에서도 나타날 것이라고 기대하고 있다. 국내에서는 2016년부터 만12세 여자 청소년을 대상으로 국가접종이 시작되었으므로 조만간 그 효과는 가시적으로 나타날 것으로 기대한다.
또한 자궁경부암은 국가검진 항목에 포함돼 만 20세 이상 여성은 2년에 한번씩 '자궁경부세포 검사'를 받을 수 있다. 이 검사를 통해 전암 단계의 암을 발견, 병변을 절제함으로써 자궁경부암으로 진행되는 것을 막을 수 있다.
자궁내막암, 난소암 증가세
자궁내막암과 난소암이 증가한 이유로, 전문가들은 서구화된 식습관과 이로 인한 비만, 늦은 결혼과 저출산 등 라이프스타일의 변화를 꼽는다. 더불어 과거와 달리 검진을 활발하게 하면서 병 발견이 늘었다는 의견도 있다. 자궁내막암은 자궁의 가장 안쪽 면으로 임신 시 수정란이 착상하는 얇은 막인 자궁내막에 생긴 암이다. 자궁내막은 호르몬의 영향으로 한 달에 한 번씩 두꺼워졌다가 얇아지는 과정을 반복하는데, 이렇게 두꺼워진 내막조직이 떨어져나가면서 생리가 발생한다. 자궁내막암의 발생 원인은 명확하게 밝혀지지 않았지만, 에스트로겐이라는 여성 호르몬에 비정상적으로 노출되는 것을 주요 원인으로 본다. 에스트로겐이 체내에 과도하게 쌓이면 자궁내막 세포의 증식이 촉진되면서 암을 유발하는 돌연변이 세포가 생길 확률이 커진다.
난소에 생기는 난소암은 부인암 중 가장 사망률(5년 생존율 64.1%)이 높고 증상이 없는 것이 특징이다. 자궁경부암의 5년 생존율은 80.2%, 자궁내막암은 85%다. 난소암은 빨라진 초경, 고령임신, 저출산 등이 발병 증가의 주요 원인으로 거론되고 있다. 난소암은 복부팽만, 종괴 등 증상이 나타나기 시작했을 때는 이미 3기일 가능성이 높다. 진단과 치료가 매우 까다롭고 어렵기 때문에 젊고 증상이 없다고 방심하지 말고, 난소암 가족력이 있는 등 고위험군이라면 적극적인 검진을 해야 한다.