-

лӘёмқҙ мІңлғҘмқҙл©ҙ лҲҲмқҖ кө¬л°ұлғҘмқҙлһҖ л§җмқҙ мһҲлӢӨ. к·ёлҹ°лҚ° мӢңл ҘмқҖ мғқк°ҒліҙлӢӨ мқҙлҘё л§Ң 8~10м„ё м „нӣ„ мӢңкё°м—җ мҷ„м„ұлҗҳкі , н•ңлІҲ лӮҳл№ м§Җл©ҙ мўӢм•„м§Җкё° м–ҙл өлӢӨ. м„ңмҡём•„мӮ°лі‘мӣҗ мҶҢм•„м•Ҳкіј мқҙлі‘мЈј көҗмҲҳмҷҖ н•Ёк»ҳ нҸүмғқ лҲҲ кұҙк°•мқ„ мўҢмҡ°н• мҶҢм•„ мӢңл Ҙ кҙҖлҰ¬лІ•мқ„ м•Ңм•„ліҙмһҗ.в—Үл§Ң 4~5м„ё мқҙм „л¶Җн„° м•ҲкіјмҷҖ м№ңн•ҙм ём•јл§Ң 4~5м„ё м •лҸ„к°Җ лҗҳл©ҙ м•„мқҙл“ӨмқҖ м„ұмқёкё°мҷҖ 비мҠ·н•ң мӢңл Ҙмқ„ к°Җм§ҖкІҢ лҗҳл©°, л§Ң 8~10м„ёлҘј м „нӣ„лЎң мӢңл Ҙмқҙ мҷ„м„ұлҗңлӢӨ. л”°лқјм„ң 4~5м„ё мқҙм „л¶Җн„° м •кё°м ҒмңјлЎң м Ғм Ҳн•ң мӢңл ҘкІҖ진мқ„ н•ҳлҠ” кІғмқҖ л§Өмҡ° мӨ‘мҡ”н•ҳл©°, 10м„ё м „нӣ„к№Ңм§Җ кҫёмӨҖнһҲ м•Ҳкіј кІҖ진мқ„ л°ӣлҠ” кІғмқҙ н•„мҡ”н•ҳлӢӨ.мҡ°лҰ¬лӮҳлқј мҶҢм•„м•ҲкіјмӮ¬мӢңн•ҷнҡҢм—җм„ңлҠ” лӘЁл“ м–ҙлҰ°мқҙк°Җ л§Ң 4м„ё мқҙм „м—җ л°ҳл“ңмӢң м•Ҳкіј кІҖ진мқ„ л°ӣлҸ„лЎқ к¶Ңкі н•ҳкі мһҲлӢӨ. лҲҲ кұҙк°• мқҙмғҒмқҙ мқҳмӢ¬лҗҳлҠ” кІҪмҡ°м—җлҠ” лӮҳмқҙм—җ мғҒкҙҖм—Ҷмқҙ м–ём ңлқјлҸ„ м•Ҳкіј кІҖ진мқ„ л°ӣлҸ„лЎқ к¶Ңн•ҳкі мһҲлӢӨ. 5м„ё мқҙнӣ„л¶Җн„°лҠ” л§Өл…„ мӢңл ҘкІҖ진мқ„ л°ӣлҸ„лЎқ к¶ҢмһҘн•ҳкі мһҲлӢӨ.м–‘мӘҪ лҲҲмңјлЎң к№ЁлҒ—н•ҳкі м„ лӘ…н•ң мқҙлҜём§ҖлҘј ліҙлҠ” мқјмқҖ м•„мқҙмқҳ м„ұмһҘл°ңлӢ¬ кіјм •м—җм„ң л§Өмҡ° мӨ‘мҡ”н•ҳлӢӨ. нҠ№нһҲ мӢңк°Ғкі„к°Җ л°ңлӢ¬н•ҳлҠ” л§Ң 4~5м„ёк№Ңм§Җмқҳ мӢңкё°м—җ көҙм Ҳ мқҙмғҒ, мӮ¬мӢң, мҶҢм•„ л°ұлӮҙмһҘ л“ұ м•Ҳкіј м§Ҳнҷҳмқҙ мғқкё°л©ҙ мӢңл Ҙмқҙ л°ңлӢ¬н•ҳм§Җ м•Ҡмқ„ мҲҳ мһҲлӢӨ. мқҙ мӢңкё°м—җ м•Ҳкіјм§Ҳнҷҳмқҙ мғқкё°л©ҙ м•ҲкІҪмқ„ м“°лҚ”лқјлҸ„ лҳҗлһҳліҙлӢӨ мӢңл Ҙмқҙ лӮҳл№ м§„лӢӨ. мқҙлҘј м•ҪмӢңлқјкі н•ңлӢӨ.л§Ң 8м„ё~10м„ё мқҙнӣ„м—җлҠ” лҢҖл¶Җ분 көҗм •мӢңл Ҙмқҙ лҚ”лҠ” л°ңлӢ¬н•ҳм§Җ м•ҠлҠ”лӢӨ. м•ҪмӢңлҘј мЎ°кё°м—җ л°ңкІ¬н•ҳм§Җ лӘ»н•ҙ м№ҳлЈҢн•ҳм§Җ м•Ҡмңјл©ҙ, м•„мқҙлҠ” нҸүмғқ лӮҳмҒң көҗм •мӢңл ҘмңјлЎң мӮҙм•„к°Җм•ј н•ңлӢӨ. м•ҪмӢңлҠ” лӮҳмқҙк°Җ м–ҙлҰҙ л•Ң м№ҳлЈҢн• мҲҳлЎқ м№ҳлЈҢ нҡЁкіјк°Җ мўӢкё° л•Ңл¬ём—җ мЎ°кё° л°ңкІ¬, мЎ°кё° м№ҳлЈҢк°Җ мөңм„ мқҙлӢӨ.в—Үм°Ўк·ёлҰ° TV мӢңмІӯ н‘ңм •, кё°мҡёмқҙлҠ” кі к°ңвҖҰ лҲҲ м§Ҳнҷҳ мқҳмӢ¬н•ҙм•јм•ҪмӢңлҘј мҳҲл°©, мЎ°кё° л°ңкІ¬н•ҳл Өл©ҙ лҲҲ м§Ҳнҷҳ мқҳмӢ¬ 징нӣ„лҘј мһҳ нҸ¬м°©н•ҙм•ј н•ңлӢӨ. л§Ңмқј м•„мқҙк°Җ TVлӮҳ мұ…, м»ҙн“Ён„°лҘј к°Җк№Ңмқҙ ліҙл Өкі н•ҳкұ°лӮҳ м§ҖлӮҳм№ҳкІҢ м°Ўк·ёлҰ¬кі ліҙл Өкі н•ҳлҠ” кІҪмҡ°, л¬јмІҙлҘј мЈјмӢңн• л•Ң кі к°ңлҘј кё°мҡёмқҙкұ°лӮҳ мҳҶмңјлЎң ліҙл Өкі н•ңлӢӨл©ҙ мӢңл Ҙм Җн•ҳлҘј мқҳмӢ¬н•ҳкі көҙм ҲмқҙмғҒ м—¬л¶ҖлҘј нҷ•мқён•ҙм•ј н•ңлӢӨ. көҙм ҲмқҙмғҒмқҙлһҖ к·јмӢң, мӣҗмӢң, лӮңмӢң л“ұмқҳ м§Ҳнҷҳмқ„ мқҳлҜён•ңлӢӨ.мҡ°лҰ¬лӮҳлқј л“ұ лҸҷл¶Ғм•„мӢңм•„ мҶҢм•„мІӯмҶҢл…„м—җм„ң к°ҖмһҘ нқ”н•ҳкІҢ л°ңмғқн•ҳлҠ” көҙм ҲмқҙмғҒмқҖ к·јмӢңмқҙлӢӨ. к·јмӢңлҠ” м•Ҳкө¬мқҳ кёёмқҙк°Җ кёём–ҙм ё л§қл§ү мң„м—җ л§әнҳҖм•ј н•ҳлҠ” мҙҲм җмқҙ л§қл§үмқҳ м•һм—җ л§әнһҲлҠ” кІҪмҡ°лЎң, лЁј кіімқ„ л°”лқјліј л•Ң л¬јмІҙмқҳ мғҒмқҙ мһҳ м•Ҳ ліҙмқҙкі к°Җк№Ңмҡҙ кіімқҙ мһҳ ліҙмқҙлҠ” лҲҲмқҳ мғҒнғңлҘј л§җн•ңлӢӨ. к·јмӢң 진н–үмқҖ мң м „м Ғ мҡ”мқё, мғқнҷң мҠөкҙҖкіј к°ҷмқҖ нҷҳкІҪм Ғ мҡ”мқёмқҙ лӘЁл‘җ мһ‘мҡ©н•ңлӢӨ.к·ё мҷём—җлҸ„ лҲҲ м§Ҳнҷҳмқ„ мқҳмӢ¬н•ҙ ліј мҲҳ мһҲлҠ” м•„мқҙмқҳ н–үлҸҷмқҖ лӢӨм–‘н•ҳлӢӨ. л§Ңмқј м•„мқҙк°Җ лҲҲмқ„ м ңлҢҖлЎң л§һ추м§Җ лӘ»н•ңлӢӨкұ°лӮҳ л¬јмІҙлҘј м ңлҢҖлЎң мЈјмӢңн•ҳм§Җ лӘ»н•ҳлҠ” кІҪмҡ°, л№ӣм—җ мң лӮңнһҲ лҜјк°җн•ҳкІҢ л°ҳмқ‘н•ҳлҠ” кІҪмҡ°лқјл©ҙ м•Ҳкіј кІҖ진мқ„ л°ӣм•„ліј н•„мҡ”к°Җ мһҲлӢӨ.<м–ҙлҰ°мқҙ лҲҲ м§Ҳнҷҳмқ„ мқҳмӢ¬н•ҙм•ј н•ҳлҠ” кІҪмҡ°>в–Імғқнӣ„ 3к°ңмӣ”мқҙ м§ҖлӮҳлҸ„ м—„л§ҲмҷҖ лҲҲмқ„ лӘ» л§һм¶ң л•Ңв–ІлҲҲмқҙ к°Җл§ҢмһҲм§Җ м•Ҡкі нқ”л“Өкұ°лҰҙ л•Ңв–ІкІҖмқҖ лҸҷмһҗ к°ҖмҡҙлҚ° лҸҷкіөмқҙ нқ¬кІҢ лӯ”к°Җ лӮҖ л“Ҝ ліҙмқј л•Ңв–Іл¬јмІҙлҘј ліҙлҠ” лҲҲмқҳ мӢңм„ л°©н–Ҙмқҙ л°”лҘҙм§Җ м•ҠлӢӨкі лҠҗк»ҙм§Ҳ л•Ң в–Ін•ң лҲҲмқҙ лӘ°лҰ¬кұ°лӮҳ нҳ№мқҖ н•ң лҲҲмқҙ л°–мңјлЎң лӮҳк°ҖлҠ” л“Ҝ ліҙмқј л•Ңв–Іл¬јмІҙлҘј мЈјмӢңн• л•Ң мһҗкҫё кі к°ңлҘј мҳҶмңјлЎң лҸҢлҰ¬кұ°лӮҳ кё°мҡём—¬ ліҙлҠ” кІҪн–Ҙмқҙ мһҲмқ„ л•Ңв–Ін–Үл№ӣ нҳ№мқҖ л¶Ҳл№ӣмқ„ мң лӮңнһҲ мӢ«м–ҙн•ҳкұ°лӮҳ кіјлҸ„н•ҳкІҢ лҜјк°җн•ҳлӢӨкі лҠҗк»ҙм§Ҳ л•Ңв–Ін…”л Ҳл№„м „, мұ…, м»ҙн“Ён„° нҳ№мқҖ л¬јмІҙлҘј к°Җк№Ңмқҙ лӢӨк°Җк°Җм„ң ліҙкұ°лӮҳ м§ҖлӮҳм№ҳкІҢ лҲҲмқ„ м°Ўк·ёлҰ¬кі ліҙл Ө н• л•Ңв–Ік°ҖмЎұ лӮҙ мң м „м Ғмқё лҲҲ м§Ҳнҷҳмқҙ мһҲмқ„ л•Ң
-
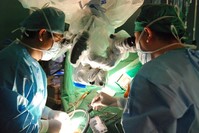
"м„ңмҡём•„мӮ°лі‘мӣҗ к°ҷмқҖ көӯлӮҙ мөңлҢҖ лі‘мӣҗм—җм„ң лҮҢнҳҲкҙҖмҷёкіј мқҳмӮ¬к°Җ м—Ҷм–ҙ мқ‘кёү нҷҳмһҗк°Җ мӮ¬л§қн–ҲлӢӨлҠ” кІғмқҙ л§җмқҙ лҗҳлӮҳ"мөңк·ј 37м„ё м„ңмҡём•„мӮ°лі‘мӣҗ к°„нҳёмӮ¬к°Җ лҮҢлҸҷл§ҘлҘҳм—җ мқҳн•ң лҮҢм¶ңнҳҲлЎң мӮ¬л§қн•ҳлҠ” мӮ¬кұҙмқҙ лІҢм–ҙмЎҢлӢӨ. нҷҳмһҗ мғҒнғңк°Җ мң„мӨ‘н•ҙ к°ңл‘җмҲ (й–Ӣй ӯиЎ“)мқ„ н•ҙм•ј н–Ҳм§Җл§Ң, лӢ№м§Ғ мқҳмӮ¬к°Җ м—Ҷм–ҙ м„ңмҡёлҢҖлі‘мӣҗмңјлЎң м „мӣҗн•ң л’Ө мӮ¬л§қн–ҲлӢӨ. мөңкі мқҳ мҲ кё°мҷҖ мӢңмҠӨн…ңмқ„ мһҗлһ‘н•ҳлҠ” мў…н•©лі‘мӣҗм—җм„ң лІҢм–ҙ진 мқјмқҙлқј л§ҺмқҖ мӮ¬лһҢмқҙ м Ғмһ–мқҙ лҶҖлһҗлӢӨ. мӢ кІҪмҷёкіј мқҳмӮ¬л“ӨмқҖ вҖңм•„мӮ°лі‘мӣҗ к°„нҳёмӮ¬ к°ҷмқҖ мӮ¬лЎҖк°Җ лҲ„кө¬м—җкІҢлӮҳ лІҢм–ҙм§Ҳ мҲҳ мһҲлҠ” мқјвҖқмқҙлқјкі кІҪкі н•ңлӢӨ. м•„мӮ°лі‘мӣҗ к°„нҳёмӮ¬ мӮ¬л§қ нӣ„ мғқлӘ…мқ„ мўҢмҡ°н•ҳлҠ” н•„мҲҳмқҳлЈҢмқҳ м—ҙм•…н•ң нҳ„мӢӨм—җ лҢҖн•ҙ кҙҖмӢ¬мқҙ 집мӨ‘лҗҳкі мһҲлӢӨ. к·ё мӨ‘м—җм„ңлҸ„ м№ҳлӘ…м Ғмқё лҮҢнҳҲкҙҖ мҲҳмҲ мқҳ кІҪмҡ° м•һмңјлЎң мқҳмӮ¬к°Җ м—Ҷм–ҙ көӯлҜјмқҳ мғқлӘ…мқҙ мң„н—ҳн•ҙм§Ҳ кІғмқҙлқјкі н•ңлӢӨ. мқҙлҜё м§Җл°©мқҳ нҒ° лі‘мӣҗм—җлҠ” лҮҢнҳҲкҙҖмҷёкіј мқҳмӮ¬к°Җ н•ң лӘ…м—җ л¶Ҳкіјн•ҙ 365мқј 24мӢңк°„ мІҙм ңлЎң лҸҢм•„к°ҖлҠ” кІғмқҙ л¶Ҳк°ҖлҠҘн•ң мғҒнҷ©мқҙлқјкі н•ңлӢӨ. лҮҢнҳҲкҙҖмҷёкіјлҠ” мӢ кІҪмҷёкіјмқҳ м„ёл¶Җ м „кіөмқҙлӢӨ. лҮҢнҳҲкҙҖ к°ңл‘җмҲ кіј лЁёлҰ¬лҘј м—ҙм§Җ м•Ҡкі н•ҳлҠ” лҮҢнҳҲкҙҖ мӨ‘мһ¬ мӢңмҲ мқ„ мЈјлЎң лӢҙлӢ№н•ңлӢӨ. лҮҢнҳҲкҙҖ м§ҲнҷҳмқҖ көӯлӮҙ мӮ¬л§қмӣҗмқё 4мң„. л§Өл…„ 2л§Ң 5000лӘ…~3л§Ң лӘ… л°ңмғқн•ҳлҠ” лҮҢм¶ңнҳҲ нҷҳмһҗлҠ” лӘЁл‘җ лҮҢнҳҲкҙҖмҷёкіјм—җм„ң мҲҳмҲ мқҙлӮҳ мӢңмҲ мқ„ н•ҙм•ј н•ҳкі , лҮҢкІҪмғү нҷҳмһҗ мӨ‘м—җм„ңлҸ„ мғҒлӢ№мҲҳлҠ” лҮҢнҳҲкҙҖмҷёкіј мқҳмӮ¬к°Җ нҳҲм „м ңкұ°мҲ мқ„ н•ҙм•ј н•ңлӢӨ.н—¬мҠӨмЎ°м„ мқҖ 3нҡҢм—җ кұёміҗ мқ‘кёү лҮҢнҳҲкҙҖ мқҳлЈҢ мІҙкі„мқҳ мӢӨнғңмҷҖ н•ҙлІ•м—җ лҢҖн•ҙ мЎ°лӘ…н•ңлӢӨ. в—ҮмқҳмӮ¬ н•ң лӘ…мқҙ 365мқј 24мӢңк°„ лӢ№м§Ғ лҮҢм¶ңнҳҲВ·лҮҢкІҪмғү к°ҷмқҖ лҮҢнҳҲкҙҖ м§ҲнҷҳмқҖ мҳҲкі м—Ҷмқҙ м°ҫм•„мҳЁлӢӨ. мқ‘кёү м§Ҳнҷҳмқҙкі , л°”лЎң к°ңл‘җмҲ к°ҷмқҖ кі лҸ„мқҳ мҲ кё°к°Җ мҡ”кө¬лҗҳлҠ” м§Ҳнҷҳмқҙкё°лҸ„ н•ҳлӢӨ. нҒҙлҰҪ кІ°м°°мҲ (нҢҢм—ҙлҗң лҮҢнҳҲкҙҖ л¶Җмң„лҘј нҒҙлҰҪмңјлЎң 집лҠ” мҲҳмҲ ) к°ҷмқҖ к°ңл‘җмҲ мқҖ мӢ кІҪмҷёкіј көҗмҲҳк°Җ лҸјлҸ„ 5л…„мқҖ кІҪн—ҳмқ„ мҢ“м•„м•ј мһҗмӢ мһҲкІҢ мҲҳмҲ н• мҲҳ мһҲлӢӨкі н•ңлӢӨ. к·ёлҹ°лҚ°, лҮҢнҳҲкҙҖмҷёкіј мқҳмӮ¬ мҲҳк°Җ м ҲлҢҖм ҒмңјлЎң л¶ҖмЎұн•ҳлӢӨ. лҢҖн•ңмӢ кІҪмҷёкіјн•ҷнҡҢм—җм„ң м „көӯ 85к°ң м „кіөмқҳ мҲҳл Ё лі‘мӣҗ мқҳлЈҢ мқёл Ҙмқ„ мӮҙнҺҙліё кІ°кіј, 100лЎҖ мқҙмғҒмқҳ нҒҙлҰҪ кІ°м°°мҲ мқ„ кІҪн—ҳн•ң мҲҷл Ёлҗң к°ңл‘җмҲ мқҳмӮ¬лҠ” 133лӘ…м—җ л¶Ҳкіјн–ҲлӢӨ. н•ң лі‘мӣҗлӢ№ мҲҷл Ёлҗң к°ңл‘җмҲ мқҳмӮ¬к°Җ 2лӘ…мқҙ мұ„ м•Ҳлҗҳл©°, к·ёкІғлҸ„ мҲҳлҸ„к¶Ңм—җ м№ҳмҡ°міҗ мһҲлӢӨ. м§Җл°© лі‘мӣҗмқҳ кІҪмҡ° н•ң лӘ…мқҙ к°ңл‘җмҲ мқ„ лӢҙлӢ№н•ҳкі мһҲм–ҙ мқҳлЈҢ кіөл°ұмқ„ м—Ҷм• л Өл©ҙ 365мқј 24мӢңк°„ лӢ№м§Ғмқ„ м„ңм•ј н•ҳлҠ” мғҒнҷ©. лҢҖн•ңлҮҢнҳҲкҙҖмҷёкіјн•ҷнҡҢ к№Җмҡ©л°° мғҒмһ„мқҙмӮ¬(м„ёлёҢлһҖмҠӨлі‘мӣҗ)лҠ” вҖңн•ң лӘ…мқҙ лӢ№м§Ғмқ„ м„ лӢӨлҠ” кІғмқҖ нҳ„мӢӨм ҒмңјлЎң л§җмқҙ м•Ҳ лҗңлӢӨвҖқл©° вҖңлі‘мӣҗлӢ№ мөңмҶҢ 3лӘ…мқҳ лҮҢнҳҲкҙҖмҷёкіј мқҳмӮ¬к°Җ н•„мҡ”н•ҳл©° мқҙмӨ‘ 2лӘ…мқҖ к°ңл‘җмҲ мқҙ к°ҖлҠҘн•ң мҲҷл Ёлҗң мқҳмӮ¬м—¬м•ј н•ңлӢӨвҖқкі л§җн–ҲлӢӨ.в—Үк¶Ңм—ӯмӢ¬лҮҢнҳҲкҙҖм„јн„°, мӢ кІҪмҷёкіј 1лӘ…мқҙ кё°мӨҖ?нҳ„мһ¬ м „көӯм—җлҠ” көӯлҰҪлҢҖлі‘мӣҗмқ„ мӨ‘мӢ¬мңјлЎң вҖҳк¶Ңм—ӯмӢ¬лҮҢнҳҲкҙҖм§Ҳнҷҳм„јн„°вҖҷк°Җ 14кіі м§Җм •лҸј мһҲлӢӨ. мғқлӘ…мқ„ мң„нҳ‘н•ҳлҠ” мӨ‘мҰқ мқ‘кёүм§Ҳнҷҳмқё лҮҢмЎёмӨ‘В·мӢ¬к·јкІҪмғү нҷҳмһҗлҘј л№ЁлҰ¬, мһҳ м№ҳлЈҢн•ҳкё° мң„н•ҙ көӯк°ҖмӢ¬лҮҢнҳҲкҙҖм •мұ…м—җ л”°лқј 2008л…„м—җ к°ңмҶҢлҗҗлӢӨ. к·ёлҹ°лҚ°, к¶Ңм—ӯмӢ¬лҮҢнҳҲкҙҖм§Ҳнҷҳм„јн„° 2022л…„ мҡҙмҳҒм§Җм№Ём—җ л”°лҘҙл©ҙ лҮҢмЎёмӨ‘мқ„ лӢҙлӢ№н•ҳлҠ” мӢ кІҪкіј м „л¬ёмқҳлҠ” 3лӘ…мқҙм§Җл§Ң, лҮҢмЎёмӨ‘ мҲҳмҲ мқҙ к°ҖлҠҘн•ң мӢ кІҪмҷёкіј м „л¬ёмқҳлҠ” н•ң лӘ…м—җ л¶Ҳкіјн•ҳлӢӨ. м•„мӮ°лі‘мӣҗ мӮ¬лЎҖмІҳлҹј лӢҙлӢ№ мқҳмӮ¬к°Җ н•ҙмҷё н•ҷнҡҢлӮҳ нңҙк°ҖлҘј к°Җл©ҙ лӢ№м—°нһҲ к°ңл‘җмҲ мқ„ 집лҸ„н• мҲҳ мһҲлҠ” мқҳмӮ¬лҠ” м—ҶкІҢ лҗңлӢӨ. лҢҖн•ңлҮҢнҳҲкҙҖлӮҙм№ҳлЈҢмқҳн•ҷнҡҢ мӢ мҠ№нӣҲ м •мұ…мқҙмӮ¬(분лӢ№м°Ёлі‘мӣҗ)лҠ” "н•ҙлӢ№ м •мұ…мқ„ л§Ңл“ңлҠ” м „л¬ёк°Җ 집лӢЁм—җ мӢ кІҪмҷёкіјк°Җ л°°м ңлҗҗлӢӨвҖқл©° вҖңлҮҢмЎёмӨ‘мқҳ мөңмў… 진лЈҢкіјмқё мӢ кІҪмҷёкіјлҘј л°°м ңмӢңмј°лӢӨлҠ” кІғмқҖ мӨ‘мҰқ мӢ¬лҮҢнҳҲкҙҖм§Ҳнҷҳм—җ лҢҖн•ң мқёмӢқ л¶Җмһ¬м—җм„ң мҳЁ кІ°кіјвҖқлқјкі л§җн–ҲлӢӨ. в—ҮмқҳлЈҢ мқёл Ҙ л¶ҖмЎұ, мҷң?лҮҢнҳҲкҙҖмҷёкіј мқҳмӮ¬мқҳ л¶ҖмЎұмқҖ мҳҲкі лҗҗлӢӨ. лҶ’мқҖ к·јл¬ҙ к°•лҸ„м—җ 비н•ҙ мқҳлЈҢ мҲҳк°Җк°Җ лӮ®кё° л•Ңл¬ё. кі лӮңлҸ„ мҲҳмҲ лЎң мқҳлЈҢ мӮ¬кі мң„н—ҳмқҖ лҶ’кі , м „кіөмқҳ мҲҳл Ё кіјм •мқҳ м–ҙл ӨмӣҖмқҙ м»Өм„ң мӢ кІҪмҷёкіј м „кіөмқ„ м„ нғқн–ҲлӢӨ н•ҙлҸ„ мӨ‘лҸ„ нғҲлқҪмқҙ л§ҺлӢӨ. мқҙлҹ° мқҙмң лЎң мӢ кІҪмҷёкіј м „л¬ёмқҳ л°°м¶ң мҲҳлҠ” н•ҙл§ҲлӢӨ мӨ„м–ҙл“ңлҠ” 추세лӢӨ.(2018л…„ 91лӘ…м—җм„ң 2022л…„ 78лӘ…мңјлЎң к°җмҶҢ) кІҢлӢӨк°Җ мӢ кІҪмҷёкіј м „л¬ёмқҳ мӨ‘ лҮҢнҳҲкҙҖмҷёкіј м„ёл¶Җ м „кіөмһҗлҠ” 20% лӮҙмҷём—җ л¶Ҳкіјн•ҳлӢӨ. н•ң н•ҙ мӢ кІҪмҷёкіј м „л¬ёмқҳк°Җ 80лӘ…мҜӨ л°°м¶ңлҗҳл©ҙ лҮҢнҳҲкҙҖмҷёкіј м „кіө м§ҖмӣҗмһҗлҠ” 20лӘ…лҸ„ лҗҳм§Җ м•ҠлҠ”лӢӨ. мӢ мҠ№нӣҲ м •мұ…мқҙмӮ¬лҠ” вҖңлҮҢнҳҲкҙҖмҷёкіј мқҳмӮ¬лҠ” 1л…„м—җ 180~350мқј лӢ№м§Ғмқ„ м„ңлҠ” кІҪмҡ°к°Җ л§Һкі , нҮҙк·јн•ҙлҸ„ мҪңмқҙ мҷҖм„ң лӢӨмӢң лӮҳмҷҖм•ј н•ҳлҠ” кІҪмҡ°лҸ„ нқ”н•ҳлӢӨвҖқл©° вҖңм•јк°„ мқ‘кёү нҷҳмһҗлқјлҸ„ мһҲмңјл©ҙ 6~8мӢңк°„ мҲҳмҲ н•ҳкі м•„м№Ё 7мӢңл¶Җн„° м •к·ң мқјм •мқ„ мҶҢнҷ”н•ҙм•ј н•ңлӢӨвҖқкі л§җн–ҲлӢӨ. к·ёлҠ” вҖңмӮ¬лӘ…к°җл§ҢмңјлЎң мқјн•ҳлҠ” кІғмқҙ к°ҲмҲҳлЎқ м–ҙл Өмҡҙ нҳ„мӢӨвҖқмқҙлқјкі н–ҲлӢӨ.в—Үн„ұм—Ҷмқҙ лӮ®мқҖ мқҳлЈҢмҲҳк°Җ, вҖңлӮңмқҙлҸ„, мң„н—ҳлҸ„ л“ұ л°ҳмҳҒ м•Ҳ лҸјвҖқлҮҢнҳҲкҙҖ мҲҳмҲ мқҳ мқҳлЈҢ мҲҳк°ҖлҠ” н„ұм—Ҷмқҙ лӮ®лӢӨ. мҡ°лҰ¬лӮҳлқј лҮҢнҳҲкҙҖ мҲҳмҲ мқҳ мқҳлЈҢ мҲҳк°ҖлҠ” мқјліёкіј 비көҗн–Ҳмқ„ л•Ң 20% лӮҙмҷёлӢӨ. мҳҲм»ЁлҢҖ лҮҢлҸҷл§ҘлҘҳ нҒҙлҰҪ кІ°м°°мҲ мқҳ кІҪмҡ° мқјліёмқҖ мҲҳк°Җк°Җ 1140л§Ңмӣҗмқё л°ҳл©ҙ, н•ңкөӯмқҖ 242л§Ңмӣҗм—җ л¶Ҳкіјн•ҳлӢӨ. м°ЁмқҙлҠ” OECD м „мІҙ көӯк°ҖлЎң нҷ•лҢҖн•ҙлҸ„ л§Ҳм°¬к°Җм§ҖлӢӨ. 2020л…„ вҖҳOECD ліҙкұҙнҶөкі„вҖҷм—җ л”°лҘҙл©ҙ лҜёкөӯмқҳ мқҳлЈҢмҲҳк°ҖлҘј 100мңјлЎң л’Җмқ„ л•Ң 1мң„лҠ” 139мқё мҠӨмң„мҠӨмҳҖлӢӨ. OECD көӯк°Җ нҸүк· мқҖ 72мҳҖкі мҡ°лҰ¬лӮҳлқјлҠ” 48м—җ к·ёміӨлӢӨ. мқҙліҙлӢӨ лӮ®мқҖ мқҳлЈҢмҲҳк°ҖлҘј к°Җм§Җкі мһҲлҠ” лӮҳлқјлҠ” н—қк°ҖлҰ¬, нҸҙлһҖл“ң, мІҙмҪ”, лҹ¬мӢңм•„ л“ұ мқҙм—ҲлӢӨ. мқҙл ҮкІҢ м°Ёмқҙк°Җ лӮҳлҠ” мӣҗмқёмқҖ к°ҖмӮ°м җмҲҳ н•ӯлӘ©мқҙ м—Ҷкё° л•Ңл¬ёмқҙлӢӨ. лҮҢнҳҲкҙҖмқ„ нҒҙлҰҪмңјлЎң 묶лҠ” мҲҳмҲ мқё вҖҳнҒҙлҰҪ кІ°м°°мҲ вҖҷмқ„ мҳҲлЎң л“Өм—Ҳмқ„ л•Ң, мқјліёмқҖ к°ҖмӮ°м җмҲҳ н•ӯлӘ©мқҙ мһҲлӢӨ. мҲҳмҲ лӮңмқҙлҸ„ л“ұм—җ л”°лқј м„ёл¶Җм Ғмқё к°ҖмӮ°м җмҲҳ н•ӯлӘ©мқҙ мһҲкі , мҲҳк°ҖлҘј м°Ёл“ұ л¶Җм—¬н•ҳкі мһҲлӢӨ. к№Җмҡ©л°° мғҒмһ„мқҙмӮ¬лҠ” вҖңлҮҢнҳҲкҙҖ мҲҳмҲ мқҖ мҲҳмҲ лЎң лҒқлӮҳлҠ” кІғмқҙ м•„лӢҲлқј мқҙнӣ„ мғҒлӢ№ кё°к°„ мӨ‘нҷҳмһҗ м№ҳлЈҢлҘј н•ҙм•ј н•ңлӢӨвҖқл©° вҖңлӮҳмқҳ кІҪмҡ° к°ңл‘җмҲ л§Ң н•ҳлҠ”лҚ°, мқҳмӮ¬В·к°„нҳёмӮ¬В·мӨ‘нҷҳмһҗмӢӨ мқёл Ҙ л“ұ мқёкұҙ비, мһ¬лЈҢ비, кІҪ비 л“ұмқ„ кі л Өн•ҳл©ҙ мҲҳмҲ мқ„ н• л•Ңл§ҲлӢӨ 4%м”© м Ғмһҗк°Җ лӮңлӢӨвҖқкі н–ҲлӢӨ. лҢҖн•ңмӢ кІҪмҷёкіјн•ҷнҡҢ к№Җмҡ°кІҪ мқҙмӮ¬мһҘ(к°ҖмІңлҢҖ кёёлі‘мӣҗ)мқҖ вҖңмҲҳмҲ мқҳ мң„н—ҳлҸ„лҠ” лҶ’мқҖлҚ° мҲҳк°ҖлҠ” лӮ®мңјлӢҲ мқҙлҘј мӢңн–үн•ҳлҠ” лі‘мӣҗмқҙлӮҳ мқҳлЈҢ진мқҙ м җм җ мӨ„м–ҙл“Өкі мһҲлҠ” мғҒнҷ©вҖқмқҙлқјл©° вҖңм•һмңјлЎңлҠ” лҮҢнҳҲкҙҖ нҷҳмһҗлҘј мҲҳмҲ н• мқҳмӮ¬к°Җ м—Ҷм–ҙ мӮ¬л§қн•ҳлҠ” мқјмқҙ лІҢм–ҙм§Ҳ мҲҳ мһҲлӢӨвҖқкі н–ҲлӢӨ.
-

мҲҳлӘ©л“ңлқјл§Ҳ мӢңмІӯлҘ 1мң„лҘј лӢ¬лҰ¬кі мһҲлҠ” ENA мұ„л„җ 'мқҙмғҒн•ң ліҖнҳёмӮ¬ мҡ°мҳҒмҡ°'м—җм„ң мЈјмқёкіө мҡ°мҳҒмҡ°(л°•мқҖл№Ҳ)мқҳ мғҒмӮ¬ м •лӘ…м„қ(к°•кё°мҳҒ)мқҙ кұҙк°• мқҙмғҒмңјлЎң м“°лҹ¬м ё мӢңмІӯмһҗл“Өмқҳ м•ҲнғҖк№ҢмӣҖмқ„ мһҗм•„лӮҙкі мһҲлӢӨ. м •лӘ…м„қмқҖ м§ҖлӮң 4мқј л°©мҶЎм—җм„ң н”јлҘј нҶ н•ҳлҠ” лӘЁмҠөмқ„ ліҙмҳҖлӢӨ. л§ҺмқҖ мӢңмІӯмһҗк°Җ мјҖмІ©мқј кұ°лқјл©° лҜҝм§Җ м•Ҡм•ҳм§Җл§Ң, 11мқј л°©мҶЎм—җм„ң л°°лҘј л¶Җм—¬мһЎкі кі нҶөмҠӨлҹ¬мӣҢн•ҳлҠ” лӘЁмҠөмқҙ лӮҳмҷҖ лі‘мқ„ м•“лҠ” кІҢ нҷ•мӢӨмӢңлҗҗлӢӨ.м •лӘ…м„қмІҳлҹј н”јлҘј нҶ н–ҲлӢӨл©ҙ мқјлӢЁ лұүмқҖ нҳҲм•Ўмқ„ мұҷкІЁм•ј н•ңлӢӨ. нңҙм§Җм—җ лұүм—ҲлӢӨл©ҙ к·ё нңҙм§ҖлҘј, лӢӨлҘё кіім—җ лұүм—ҲлӢӨл©ҙ мҡ©кё°м—җ нҳҲм•Ўмқ„ лӘЁмқҖлӢӨ. м—¬кұҙмқҙ м•Ҳ лҗҳл©ҙ нңҙлҢҖм „нҷ”лЎңлқјлҸ„ мӮ¬м§„мқ„ м°ҚлҠ” кІҢ мўӢлӢӨ. лұүмқҖ нҳҲм•Ўмқ„ лі‘мӣҗм—җ к°Җм ёк°Җл©ҙ мқҳлЈҢ진мқҙ к·ё м–‘кіј мғүк№” л“ұмңјлЎң м§Ҳнҷҳмқҳ мў…лҘҳлӮҳ мӢ¬н•ң м •лҸ„лҘј лҚ” мүҪкІҢ нҢҗлӢЁн• мҲҳ мһҲкё° л•Ңл¬ёмқҙлӢӨ.нҳҲм•Ўлҹүмқҙ 200mL мқҙмғҒмңјлЎң л§Һмңјл©ҙ кІ°н•ө, нҸҗм•” л“ұмңјлЎң нҸҗ мҶҚ нҒ° нҳҲкҙҖмқҙ мҶҗмғҒлҗҗмқ„ мҲҳ мһҲкі , 100mL мқҙн•ҳлЎң м ҒлӢӨл©ҙ лӢЁмҲң кёүм„ұ кё°кҙҖм§Җм—ј л“ұм—җ мқҳн•ң мқјмӢңм Ғмқё м¶ңнҳҲмқј к°ҖлҠҘм„ұмқҙ нҒ¬лӢӨ. нҳҲм•Ўлҹүмқҙ л§ҺлӢӨл©ҙ нҸҗ CT л“ұмңјлЎң мӣҗмқё м§Ҳнҷҳмқ„ л°”лЎң м°ҫм•„м•ј н•ңлӢӨ. н”јк°Җ м§ҖмҶҚн•ҙм„ң л§Һмқҙ лӮҳмҳЁлӢӨл©ҙ нҳҲкҙҖмЎ°мҳҒмҲ кІҖмӮ¬лЎң м–ҙлҠҗ л¶Җмң„м—җм„ң м¶ңнҳҲмқҙ мғқкІјлҠ”м§Җ нҷ•мқён•ҳкі л§үлҠ” мқ‘кёү мӢңмҲ мқ„ н•ҙм•ј н• мҲҳлҸ„ мһҲлӢӨ.к°қнҳҲмқём§Җ нҶ нҳҲмқём§Җ кө¬л¶„н•ҳлҠ” лҚ°лҸ„ лҸ„мӣҖмқҙ лҗңлӢӨ. к°қнҳҲмқҖ кё°м№Ёкіј н•Ёк»ҳ кё°кҙҖм§ҖлӮҳ нҸҗм—җм„ң лӮҳмҳЁ нҳҲм•Ўмқҙкі , нҶ нҳҲмқҖ кө¬нҶ мҷҖ н•Ёк»ҳ мӢқлҸ„лӮҳ мң„м—җм„ң лӮҳмҳЁлӢӨ. ліҙнҶө к°қнҳҲмқҖ м„ нҷҚмғүмқҙл©° кұ°н’Ҳмқҙ мһҲкі , нҶ нҳҲмқҖ кІҖл¶үмқҖ нҺёмқҙлӢӨ. нҶ нҳҲмқҙлқјл©ҙ нҸҗ кІҖмӮ¬к°Җ м•„лӢҢ мң„лӮҙмӢңкІҪмқ„ н•ҙм•ј н•ңлӢӨ. лӢӨл§Ң, н”јк°Җ кё°кҙҖм§Җм—җ кі м—¬мһҲлӢӨк°Җ лӮҳмӨ‘м—җ лӮҳмҳӨл©ҙ к°қнҳҲмқҙм–ҙлҸ„ кІҖл¶үмқҖмғүмңјлЎң ліҙмқј мҲҳ мһҲмңјл©°, мӢқлҸ„ м җл§үм—җ мғҒмІҳк°Җ мғқкІЁ н”јк°Җ лӮҳмҷ”лӢӨл©ҙ нҶ нҳҲмқҙм–ҙлҸ„ м„ нҷҚмғүмқј мҲҳ мһҲлӢӨ.в—Үн”ј нҶ н–Ҳмқ„ л•Ң, мқҳмӢ¬н• м§ҲнҷҳмқҖвҖҰк°қнҳҲмқҳ к°ҖмһҘ нқ”н•ң мӣҗмқё м§ҲнҷҳмқҖ кёүм„ұ кё°кҙҖм§Җм—јмқҙлӢӨ. л°”мқҙлҹ¬мҠӨлӮҳ м„ёк· м—җ к°җм—јлҸј кё°кҙҖм§Җ м җл§үм—җ м—јмҰқмқҙ мғқкІјмқ„ л•Ң лӮҳнғҖлӮңлӢӨ. лҢҖк°ң к°қнҳҲкіј н•Ёк»ҳ кё°м№Ёкіј м—ҙмқҙ лӮҳкі к°ҖмҠҙмқҙ м•„н”„лӢӨ. нҸҗл ҙмқҙлӮҳ кІ°н•ө л“ұ мӨ‘мҰқ нҸҗ м§Ҳнҷҳмқҙ мӣҗмқёмқј мҲҳлҸ„ мһҲлӢӨ. нҸҗл ҙмқҖ нҸҗмқҳ кіөкё°мЈјлЁёлӢҲм—җ м—јмҰқмқҙ мғқкё°кі л°ұнҳҲкө¬мҷҖ 분비물 л“ұмқҙ нҸҗм—җ м°ЁкІҢ лҸј, мӮ°мҶҢк°Җ нҳҲм•Ў мҶҚм—җ лҸ„лӢ¬н•ҳкё° м–ҙл ӨмӣҢм§ҖлҠ” м§ҲнҷҳмқҙлӢӨ. нҸҗл ҙмңјлЎң к°қнҳҲн•ңлӢӨл©ҙ м„ёк· м„ұ нҸҗл ҙмқј к°ҖлҠҘм„ұмқҙ нҒ°лҚ°, мқҙл•җ в–ІмҲЁмқ„ л“Өмқҙл§ҲмӢӨ л•Ң нқүнҶөмқҙ мӢ¬н•ҙм§Җкі в–ІмҲЁмқҙ кі„мҶҚн•ҙм„ң к°Җл№ м§Җкі в–Ікі м—ҙмқҙ лӮҳнғҖлӮҳлҠ” л“ұмқҳ мҰқмғҒмқҙ лҸҷл°ҳлҗңлӢӨ. кІ°н•өмқҖ кІ°н•өк· м—җ нҸҗк°Җ к°җм—јлҸј лӮҳнғҖлӮҳлҠ” м§ҲнҷҳмңјлЎң, мҰқмғҒмқҙ м„ңм„ңнһҲ лӮҳнғҖлӮңлӢӨ. м–ҙлҠҗ м •лҸ„ 진н–үлҗң л’Өм—җм•ј к°қнҳҲмқҙ лӮҳнғҖлӮңлӢӨ. в–ІмҲЁмқ„ к№ҠкІҢ л“Өмқҙл§ҲмӢӨ л•Ң нқүнҶөмқҙ мһҲкі в–ІмҲЁмқҙ к°ҖмҒҳкі в–Ім—ҙмқҙ лӮҳлҠ” л“ұ нҸҗл ҙкіј 비мҠ·н•ң мҰқмғҒм—җ в–ІмӢқмҡ•мқҙ л–Ём–ҙм§Җкі в–ІмІҙмӨ‘мқҙ к°җмҶҢн•ҳкі в–Іл°Өм—җ л•Җмқ„ л§Һмқҙ нқҳлҰ¬лҠ” мҰқмғҒк№Ңм§Җ н•Ёк»ҳ лӮҳнғҖлӮңлӢӨ. нҸҗм•”мқҙ к°қнҳҲмқҳ мӣҗмқёмқј мҲҳлҸ„ мһҲлӢӨ. лӮҳмқҙк°Җ л§Һкі , лӢҙл°°лҘј н”јмҡҙ м Ғмқҙ мһҲлҠ” нҸҗм•” кі мң„н—ҳкө°мқҙлқјл©ҙ л°ҳл“ңмӢң кІҖмӮ¬л°ӣм•„лҙҗм•ј н•ңлӢӨ. кё°кҙҖм§Җк°Җ мҳҒкө¬м ҒмңјлЎң лҠҳм–ҙлӮң кё°кҙҖм§Җ нҷ•мһҘмҰқ нҷҳмһҗлҸ„ к°җкё° л“ұ нҳёнқЎкё° к°җм—јм§Ҳнҷҳмқҙ мғқкІјкұ°лӮҳ мҠӨнҠёл ҲмҠӨлҘј л°ӣм•„ м»Ёл””м…ҳмқҙ м•Ҳ мўӢмңјл©ҙ к°қнҳҲмқ„ н• мҲҳ мһҲлӢӨ.
-
нҢЁнҳҲмҰқ нҷҳмһҗмқҳ н•өмӢ¬ м№ҳлЈҢлІ•мңјлЎң кјҪнһҲлҠ” вҖҳнҢЁнҳҲмҰқ 묶мқҢ м№ҳлЈҢвҖҷк°Җ мЈјк°„м—җ 비н•ҙ м•јк°„м—җ лҚ” мӢңн–үмқҙ мһҳ лҗҳлҠ” кІғмңјлЎң лӮҳнғҖлӮ¬лӢӨ. нҶөмғҒ м•јк°„ 진лЈҢ мҲҳмӨҖмқҙ лӮ®ліҙлӢӨ л–Ём–ҙ진лӢӨлҠ” лӢӨлҘё м§Ҳлі‘ м—°кө¬л“ӨкіјлҠ” мғҒл°ҳлҗң кІ°кіјлӢӨ.к°•лӮЁм„ёлёҢлһҖмҠӨлі‘мӣҗ мқ‘кёүмқҳн•ҷкіј кіөнғңмҳҒ көҗмҲҳ м—°кө¬нҢҖ(кіөнғңмҳҒ көҗмҲҳВ·мң м ңм„ұ көҗмҲҳ, лҢҖн•ңмҮјнҒ¬м—°кө¬нҡҢ(KoSS))лҠ” нҢЁнҳҲмҰқ 묶мқҢ м№ҳлЈҢ мҷ„м„ұлҘ м—җ мһҲм–ҙ мЈјк°„-м•јк°„мқҳ м°ЁмқҙлҘј мӮҙн”јлҠ” лӢӨкё°кҙҖ кҙҖм°° м—°кө¬лҘј 진н–үн–ҲлӢӨ.нҢЁнҳҲмҰқмқҖ м№ҳлӘ…лҘ мқҙ лҶ’м•„ л№ лҘё мӢңк°„ лӮҙм—җ мІҳм№ҳк°Җ мҡ”кө¬лҗҳл©°, 묶мқҢ м№ҳлЈҢк°Җ мӮ¬л§қлҘ мқ„ лӮ®м¶”лҠ”лҚ° н•өмӢ¬м Ғ м—ӯн• лЎң кјҪнһҲкі мһҲлӢӨ. нҢЁнҳҲмҰқ 묶мқҢм№ҳлЈҢ(Surviving Sepsis Campaign bundle)лһҖ нҢЁнҳҲмҰқ нҷҳмһҗм—җм„ң м –мӮ° лҶҚлҸ„ мёЎм •, нҳҲм•Ў л°°м–‘ кІҖмӮ¬, н•ӯмғқм ңВ·мҲҳм•Ў нҲ¬м—¬, мҠ№м••м ң нҲ¬м—¬ л“ұмқ„ н•ңкәјлІҲм—җ мҲҳн–үн•ҳлҠ” кІғмқ„ л§җн•ңлӢӨ.м—°кө¬нҢҖмқҖ 2015л…„ 11мӣ”л¶Җн„° 2017л…„ 12мӣ”к№Ңм§Җ м „көӯ 11к°ң 3м°Ё лҢҖн•ҷлі‘мӣҗ мқ‘кёүмқҳлЈҢм„јн„°лЎң лӮҙмӣҗн•ң нҢЁнҳҲм„ұ мҮјнҒ¬ нҷҳмһҗ 2,049лӘ…мқ„ лҢҖмғҒмңјлЎң м—°кө¬лҘј мӢңн–үн–ҲлӢӨ. нҷҳмһҗмқҳ мқ‘кёүмқҳлЈҢм„јн„° лӮҙмӣҗ мӢңк°„лҢҖм—җ л”°лқј мЈјк°„-м•јк°„мңјлЎң лӮҳлҲ„м–ҙ нҢЁнҳҲмҰқ 묶мқҢ м№ҳлЈҢк°Җ кіЁл“ нғҖмһ„ лӮҙм—җ м Ғм Ҳн•ҳкІҢ мӢңн–үлҗҳкі мһҲлҠ”м§ҖлҘј нҷ•мқён–ҲлӢӨ.к·ё кІ°кіј м•јк°„ мӢңк°„лҢҖ нҢЁнҳҲмҰқ 묶мқҢ м№ҳлЈҢлҠ” мЈјк°„м—җ 비н•ҙ 1.36л°° лҶ’мқҖ мҲҳн–үлҘ мқ„ ліҙмҳҖлӢӨ.(P<0.05) м—°кө¬нҢҖмқҖ мқҙлҹ¬н•ң кІ°кіјк°Җ лӢЁмҲңнһҲ мЈјм•јм—җ л”°лҘё мҳҲнӣ„к°Җ м•„лӢҢ, нҷҳмһҗ лҢҖ비 мқҳлЈҢ мқёл Ҙмқҳ мҲ«мһҗмҷҖ м—°кҙҖмқҙ мһҲмқҢмқ„ нҷ•мқён–ҲлӢӨ.м—°кө¬ кІ°кіјм—җ л”°лҘҙл©ҙ м „мІҙ нҷҳмһҗ мҲҳ л°Ҹ мқ‘кёүмқҳлЈҢм„јн„° л°©л¬ё нҷҳмһҗ мҲҳлҠ” м•јк°„ліҙлӢӨ мЈјк°„м—җ лҶ’мқҖ кІҪн–Ҙмқ„ ліҙмҳҖлӢӨ. мқҳлЈҢ진 1мқёлӢ№ нҷҳмһҗ мҲҳк°Җ к°җмҶҢн•ҳлҠ” мӢңк°„лҢҖмқё 0мӢң~8мӢңк№Ңм§ҖлҠ” нҢЁнҳҲмҰқ 묶мқҢ м№ҳлЈҢмқҳ мҲҳн–үлҘ (нҸүк· 36%)мқҙ нҒ¬кІҢ мҰқк°Җн•ң л°ҳл©ҙ, мқҳлЈҢ진 1мқёлӢ№ нҷҳмһҗ мҲҳк°Җ л§ҺмқҖ 9мӢң~18мӢңлҠ” м „л°ҳм ҒмңјлЎң лӮ®мқҖ мҲҳн–үлҘ (нҸүк· 28%)мқ„ лӮҳнғҖлғҲлӢӨ.м—°кө¬лҘј мЈјлҸ„н•ң кіөнғңмҳҒ көҗмҲҳлҠ” вҖңк·ёк°„ көӯлӮҙмҷё л§ҺмқҖ м—°кө¬м—җм„ң м•јк°„ мӨ‘мҰқмқ‘кёүм§Ҳнҷҳмқҳ 진лЈҢ мҲҳмӨҖмқҙ мЈјк°„м—җ 비н•ҙ л–Ём–ҙм§ҖлҠ” кІғмңјлЎң м•Ңл ӨмЎҢм§Җл§Ң, мқҙлҠ” м•јк°„м—җ к°җмҶҢлҗҳлҠ” мқҳлЈҢ мһҗмӣҗмқҳ м–‘кіј н•ҙлӢ№ мӨ‘мҰқ мқ‘кёү м§Ҳнҷҳмқҳ м „л¬ё мқҳлЈҢ진 л¶ҖмЎұм—җм„ң кё°мқён•ң кІғмңјлЎң ліҙмқёлӢӨвҖқл©° вҖңмқҙ м—°кө¬лҠ” м•јк°„м—җ нҢЁнҳҲмҰқ м№ҳлЈҢк°Җ лҚ” нҡЁкіјм Ғмқё кІғмңјлЎң лӢЁмҲңнһҲ н•ҙм„қлҗҳм„ңлҠ” м•Ҳлҗҳл©°, нҢЁнҳҲмҰқ 묶мқҢ м№ҳлЈҢмҷҖ к°ҷмқҙ н‘ңмӨҖнҷ”лҗң м№ҳлЈҢ л°©лІ•мқҙ нҷ•лҰҪлҗң л¶Җ분м—җлҠ” мқҳлЈҢ мқёл Ҙмқҳ кі лҸ„нҷ”лҗң м „л¬ём„ұліҙлӢӨлҠ” нҷҳмһҗ лҢҖ비 мқҳлЈҢ мқёл Ҙмқҳ мҲ«мһҗк°Җ нҒ° мҳҒн–Ҙмқ„ лҒјм№ҳлҠ” кІғмңјлЎң нҢҗлӢЁлҗңлӢӨвҖқкі л°қнҳ”лӢӨ.мқҙм–ҙ вҖңмӨ‘нҷҳмһҗмӢӨ мҡҙмҳҒ л°Ҹ мқ‘кёүмқҳлЈҢ мІҙкі„ к°ңм„ м—җ мһҲм–ҙ мқҳлЈҢ мқёл Ҙмқҳ 충мӣҗмқҖ м „л¬ём„ұмқ„ лҶ’мқҙлҠ” кІғл§ҢнҒјмқҙлӮҳ мӨ‘мҡ”н•ң мқјвҖқмқҙлқјл©° вҖңлӢЁмҲңн•ҳкі мқјкҙ„м Ғмқё к°ңм„ ліҙлӢӨлҠ” к°ңлі„ м№ҳлЈҢ 분야м—җ л§һлҠ” л§һм¶Өнҳ• к°ңм„ мқҙ н•„мҡ”н•ҳлӢӨвҖқкі л§җн–ҲлӢӨ.кіөнғңмҳҒВ·мң м ңм„ұ көҗмҲҳнҢҖмқҳ м—°кө¬ кІ°кіјлҠ” мӨ‘нҷҳмһҗ мқҳн•ҷ 분야 мң лӘ… н•ҷмҲ м§Җмқё Critical careм—җ кІҢмһ¬лҗҗлӢӨ.
-

-

-

көӯлӮҙ мҪ”лЎңлӮҳ19 мһ¬к°җм—ј(2нҡҢ к°җм—ј) м¶”м •мӮ¬лЎҖк°Җ 14л§ҢлӘ…мқ„ лҸҢнҢҢн•ң к°ҖмҡҙлҚ° 17м„ё лҜёл§Ң мҶҢм•„мІӯмҶҢл…„кіј л°ұмӢ лҜё м ‘мў…мһҗмқҳ мһ¬к°җм—ј мң„н—ҳмқҙ нҠ№нһҲ нҒ° кІғмңјлЎң лӮҳнғҖлӮ¬лӢӨ. мҳӨлҜёнҒ¬лЎ ліҖмқҙм—җ н•ң лІҲ к°җм—јлҗҗлҚ”лқјлҸ„, лҳҗ лӢӨлҘё мҳӨлҜёнҒ¬лЎ ліҖмқҙм—җ к°җм—јлҗҗмқ„ к°ҖлҠҘм„ұмқҙ нҒ¬лӢӨлҠ” 분м„қкІ°кіјк№Ңм§Җ лӮҳмҷ”лӢӨ.мӨ‘м•ҷл°©м—ӯлҢҖмұ…ліёл¶ҖлҠ” 11мқј 'мһ¬к°җм—ј(2нҡҢ к°җм—ј) м¶”м •мӮ¬лЎҖ нҳ„нҷ© л°Ҹ л°ңмғқ мҡ”мқё 분м„қ кІ°кіј'лҘј кіөк°ңн–ҲлӢӨ. 7мӣ” 3мЈј~4мЈј л°ңмғқн•ң 2нҡҢ к°җм—ј м¶”м •мӮ¬лЎҖлҠ” 5л§Ң6679лӘ…мңјлЎң лҲ„м Ғ 2нҡҢ к°җм—ј м¶”м •мӮ¬лЎҖлҠ” мҙқ 14л§Ң2513лӘ…мқ„ кё°лЎқн–ҲлӢӨ. мқҙлӢ¬ 24~30мқјм—җ л°ңмғқн•ң 2нҡҢ к°җм—ј м¶”м •мӮ¬лЎҖмһҗл§Ң 2л§Ң8966лӘ…м—җ лӢ¬н•ңлӢӨ.мөңк·ј н•ң лӢ¬к°„мқҳ 2нҡҢ к°җм—ј м¶”м • мӮ¬лЎҖлҘј ліҙл©ҙ, к°җм—јмһҗ лҢҖл¶Җ분мқҖ 17м„ё мқҙн•ҳ лҳҗлҠ” лҜё м ‘мў…мһҗмҳҖлӢӨ. 2нҡҢ к°җм—ј м¶”м •мӮ¬лЎҖ мӨ‘ 17м„ё мқҙн•ҳмқҳ 비мңЁмқҖ 49.2%лЎң 2020л…„ 1мӣ” мқҙнӣ„ нҷ•м§„мһҗ мӨ‘ 17м„ё мқҙн•ҳмқҳ 비мңЁ 23.1%м—җ 비н•ҙ 2л°° мқҙмғҒ лҶ’кІҢ лӮҳнғҖлӮ¬лӢӨ.лҳҗн•ң 7мӣ” кё°мӨҖ мҪ”лЎңлӮҳ19 л°ұмӢ лҜё м ‘мў…кө°мқҙ м•Ҫ 12%мһ„м—җлҸ„, 7мӣ”м—җ нҷ•мқёлҗң 2нҡҢ к°җм—ј м¶”м •мӮ¬лЎҖ мӨ‘ лҜё м ‘мў…кө°мқҖ м•Ҫ 50%лЎң лҶ’м•ҳлӢӨ.мөңмҙҲ к°җм—јмӢңкё°мҷҖ 2нҡҢ к°җм—јмӢңкё°лҘј 분м„қн•ң кІ°кіјм—җм„ мҳӨлҜёнҒ¬лЎ к°җм—ј кІҪн—ҳмқҙ мһҲлҚ”лқјлҸ„, лҳҗлӢӨлҘё мҳӨлҜёнҒ¬лЎ н•ҳмң„ліҖмқҙм—җ мһ¬к°җм—јлҗ мҲҳ мһҲлӢӨлҠ” к°ҖлҠҘм„ұмқҙ лӮҳмҷ”лӢӨ. к°ҖмһҘ л§ҺмқҖ мөңмҙҲ к°җм—ј-2нҡҢ к°җм—ј мӢңкё°лҠ” мҳӨлҜёнҒ¬лЎ BA.1-мҳӨлҜёнҒ¬лЎ BA.2мҳҖлӢӨ. мқҙ мӮ¬лЎҖлҠ” 36.5%лЎң к°ҖмһҘ л§ҺмқҖ мӮ¬лЎҖлҘј м°Ём§Җн–ҲлӢӨ. к·ёлӢӨмқҢмңјлЎң лҚёнғҖ-мҳӨлҜёнҒ¬лЎ BA.2мқҙ 23.0%, лҚёнғҖ-мҳӨлҜёнҒ¬лЎ BA.1 11.2% мҲңмңјлЎң лҶ’м•ҳлӢӨ. мқјл¶ҖлҠ” BA.2 мң н–ү мӢңкё°м—җ мөңмҙҲк°җм—јкіј мһ¬к°җм—јмқ„ лӘЁл‘җ м•“кё°лҸ„ н–ҲлӢӨ.мөңмҙҲ к°җм—ј нӣ„ 2нҡҢ к°җм—јмқҙ л°ңмғқн•ҳлҠ” кё°к°„лҸ„ лӢЁм¶•лҗҗлӢӨ. 7мӣ”к°„ л°ңмғқн•ң 2нҡҢ к°җм—ј м¶”м •мӮ¬лЎҖмқҳ нҸүк· мҶҢмҡ”кё°к°„мқҖ 154~165мқј(м•Ҫ 5к°ңмӣ”)лЎң 2022л…„ 6мӣ”к№Ңм§Җ л°ңмғқн•ң 2нҡҢ к°җм—ј м¶”м •мӮ¬лЎҖ(нҸүк· 229мқј) ліҙлӢӨ м•Ҫ 60м—¬ мқј л№ЁлқјмЎҢлӢӨ.лӢӨл§Ң, м ‘мў… нҡҹмҲҳк°Җ мҰқк°Җн• мҲҳлЎқ 2нҡҢ к°җм—јлҗҳкұ°лӮҳ, 2нҡҢ к°җм—ј нӣ„ мӮ¬л§қн• к°ҖлҠҘм„ұмқҙ мһ‘м•„м§ҖлҠ” кІғмңјлЎң лӮҳнғҖлӮ¬лӢӨ. 2нҡҢ к°җм—ј л°ңмғқ мң„н—ҳмқҖ вҖҳлҜё м ‘мў…кө°вҖҷм—җ 비н•ҙ вҖҳ2м°Ё м ‘мў… мҷ„лЈҢкө°вҖҷмқҖ 48%, вҖҳ3м°Ё м ‘мў… мҷ„лЈҢкө°вҖҷмқҖ 74% лӮ®м•ҳлӢӨ. к°җм—јнҡҹмҲҳмҷҖ кҙҖкі„м—Ҷмқҙ вҖҳ3м°Ё м ‘мў… мҷ„лЈҢкө°вҖҷм—җм„ңлҠ” к°җм—ј нӣ„ мӮ¬л§қ 진н–ү мң„н—ҳмқҙ 95% мқҙмғҒ лӮ®м•ҳлӢӨ.л°ұкІҪлһҖ м§Ҳлі‘кҙҖлҰ¬мІӯмһҘ(к°җм—јлӮҙкіј м „л¬ёмқҳ)мқҖ "мөңк·ј 2нҡҢ к°җм—ј м¶”м •мӮ¬лЎҖмқҳ мҰқк°ҖлҠ” лҲ„м Ғ мөңмҙҲк°җм—јмһҗ мҰқк°Җ, м „нҢҢл Ҙкіј л©ҙм—ӯ нҡҢн”јл Ҙмқҙ кё°мЎҙ ліҖмқҙм—җ 비н•ҙ лҶ’мқҖ BA.5. м җмң мңЁ мҰқк°Җ, мһҗм—° лҳҗлҠ” л°ұмӢ л©ҙм—ӯм—җ мқҳн•ң нҡЁкіј мӢңк°„ кІҪкіјм—җ л”°лҘё к°җмҶҢ мҡ”мқёмқҙ ліөн•©м ҒмңјлЎң мһ‘мҡ©н•ң кІ°кіјлЎң ліҙмқёлӢӨ"кі л°қнҳ”лӢӨ. мқҙм–ҙ к·ёлҠ” "мҳӨлҜёнҒ¬лЎ мҡ°м„ёнҷ” мӢңкё°(2022л…„ 2~4мӣ”) кёүмҰқн•ң мөңмҙҲк°җм—јмһҗлЎң мқён•ҙ, н–Ҙнӣ„2~3лӢ¬ лҸҷм•ҲмқҖ 2нҡҢ к°җм—ј м¶”м •мӮ¬лЎҖлҠ” м§ҖмҶҚ мҰқк°Җ к°ҖлҠҘн•ҳлӢӨ"кі н–ҲлӢӨ.л°ұкІҪлһҖ мІӯмһҘмқҖ мһҗм—°к°җм—јмңјлЎң м–»мқҖ л©ҙм—ӯмңјлЎңлҠ” мһ¬к°җм—јмқҙлӮҳ мӨ‘мҰқнҷ”лҘј мҳҲл°©н•ҳлҠ” нҡЁкіјлҠ” м ңн•ңм Ғмқҙкё° л•Ңл¬ём—җ м ‘мў… мӢңкё°м—җ л§һм¶°м„ң мҳҲл°©м ‘мў…мқ„ н•ҳлҠ” кІғмқҙ мӨ‘мҡ”н•ҳкі , к°җм—ј мқҙнӣ„м—җлҸ„ л°©м—ӯмҲҳм№ҷмқ„ мІ м ҖнһҲ м§Җмјңм•ј н•ңлӢӨкі к°•мЎ°н–ҲлӢӨ. л°ұ мІӯмһҘмқҖ "нҳ„мһ¬ мһ¬мң н–үмқҙ м •м җ кө¬к°„мңјлЎң мҳ¬лқјк°ҖлҠ” мғҒнҷ©"мқҙлқјл©° "мқјмғҒнҡҢліөмқҖ мқјмғҒ л°©м—ӯмқҙ мғқнҷңнҷ”лҗҳм—Ҳмқ„ л•Ң м§ҖмҶҚ к°ҖлҠҘн•ҳлҜҖлЎң мЈјл§җкіј кҙ‘ліөм Ҳ м—°нңҙм—җ к°ңмқёл°©м—ӯмҲҳм№ҷмқ„ мІ м ҖнһҲ м§ҖмјңмЈјкёё л°”лһҖлӢӨ"кі н–ҲлӢӨ.
-

-

мӢ¬н•ң кёҙмһҘк°җВ·л¶Ҳм•Ҳн•Ёмқ„ лҠҗлӮ„ л•Ңл§ҲлӢӨ мҲЁмқҙ к°Җл№ м§„лӢӨл©ҙ вҖҳкіјнҳёнқЎмҰқнӣ„кө°вҖҷмқ„ мқҳмӢ¬н• н•„мҡ”к°Җ мһҲлӢӨ. кіјнҳёнқЎмҰқнӣ„кө°мқҖ нҸҗнҸ¬ нҷҳкё°лҹүмқҙ мҰқк°Җн•ҙ мқҙмӮ°нҷ”нғ„мҶҢ лҶҚлҸ„к°Җ мӨ„л©ҙм„ң л°ңмғқн•ҳлҠ” кІғмңјлЎң, мӮ¬лһҢмқҙ л§ҺмқҖ мһҘмҶҢм—җ к°Ҳ л•Ңл§ҲлӢӨ мқҙ к°ҷмқҖ мҰқмғҒмқ„ нҳёмҶҢн•ҳлҠ” мӮ¬лһҢлҸ„ мһҲлӢӨ. нҠ№м • мғҒнҷ©м—җ мІҳн•ҳл©ҙ л°ҳліөм ҒмңјлЎң мҰқмғҒмқҙ лӮҳнғҖлӮҳлӢӨліҙлӢҲ, 비мҠ·н•ң нҷҳкІҪм—җм„ң мһҗмӢ лҸ„ лӘЁлҘҙкІҢ кіөнҸ¬к°җмқ„ лҠҗлҒјкі мҰқмғҒмқҙ л°ңмғқн•ҳкіӨ н•ңлӢӨ.нҸҗмғүм „мҰқ, мӢ¬л¶Җм „ л“ұмқҙ мһҲмңјл©ҙ кіјнҳёнқЎмҰқнӣ„кө°мқ„ кІӘмқ„ мҲҳ мһҲлӢӨ. лҳҗн•ң м •мӢ м Ғ мҠӨнҠёл ҲмҠӨмҷҖ кіјлҸ„н•ң л¶Ҳм•Ҳ л“ұ м •мӢ м Ғмқё л¬ём ңлҸ„ мӣҗмқёмқҙ лҗңлӢӨ. мҠӨнҠёл ҲмҠӨВ·л¶Ҳм•Ҳмқҙ мӣҗмқёмқј кІҪмҡ° л‘җк·јкұ°лҰј, л‘җнҶө, нқүнҶөкіј к°ҷмқҖ мҰқмғҒмқҙ лҸҷл°ҳлҗҳл©°, кё°м–өмқ„ мһғлҠ” лӘЁмҠөмқ„ ліҙмқҙкё°лҸ„ н•ңлӢӨ. м •мӢ м Ғмқё л¬ём ңмҷҖ мӢ мІҙм Ғ мқҙмғҒмқҙ лҸҷмӢңм—җ мӣҗмқёмқҙ лҗ мҲҳлҸ„ мһҲлҠ” л§ҢнҒј, мҰқмғҒмқҙ лӮҳнғҖлӮҳл©ҙ нҳҲм•ЎкІҖмӮ¬, нҸҗ кё°лҠҘ кІҖмӮ¬ л“ұмқ„ н•Ёк»ҳ л°ӣм•„ліҙлҠ” кІғмқҙ мўӢлӢӨ. мӢ¬н•ң кІҪмҡ° мӢңл Ҙм Җн•ҳ, кІҪл Ё л“ұкіј н•Ёк»ҳ мҲңк°„м ҒмңјлЎң мқҳмӢқмқ„ мһғмқ„ мҲҳ мһҲлӢӨ.мЈјліҖ мӮ¬лһҢмқҙ кіјнҳёнқЎмҰқнӣ„кө° мҰқмғҒмқ„ ліҙмқҙл©ҙм„ң мқҳмӢқмқ„ мһғкі м“°лҹ¬мЎҢлӢӨл©ҙ мөңлҢҖн•ң л№ЁлҰ¬ мЎ°м№ҳлҘј м·Ён•ҙм•ј н•ңлӢӨ. нҷҳмһҗк°Җ лӮҙмү° мҲЁ(мқҙмӮ°нҷ”нғ„мҶҢ)мқ„ лӢӨмӢң л“Өмқҙл§ҲмӢӨ мҲҳ мһҲлҸ„лЎқ мһ…кіј мҪ”м—җ 비лӢҗлҙүм§ҖлҘј к°–лӢӨ лҢҖлҠ” мӢқмқҙлӢӨ. мқ‘кёүмІҳм№ҳлҘј нҶөн•ҙ нҷҳмһҗк°Җ м•Ҳм •мқ„ лҗҳм°ҫм•„лҸ„ л°ҳл“ңмӢң лі‘мӣҗмқ„ л°©л¬ён•ҙ м •л°Җ 진лӢЁВ·м№ҳлЈҢлҘј л°ӣм•„м•ј н•ңлӢӨ.лі‘мӣҗм—җм„ңлҠ” кёүм„ұкё° мҰқмғҒмқ„ ліҙмқҙлҠ” нҷҳмһҗлҘј мһҗлҰ¬м—җ м•үнһҲкұ°лӮҳ лҲ•нһҢ л’Ө, м–‘мҶҗмқ„ л°°мҷҖ к°ҖмҠҙм—җ к°Ғк°Ғ мң„м№ҳмӢңнӮЁлӢӨ. кіјнҳёнқЎмҰқнӣ„кө° нҷҳмһҗмқҳ кІҪмҡ° к°ҖмҠҙ мң„м—җ мҳ¬лҰ° мҶҗмқҙ л°° мң„м—җ мһҲлҠ” мҶҗліҙлӢӨ нҒ¬кІҢ мӣҖм§ҒмқҙлҠ” лӘЁмҠөмқ„ ліҙмқёлӢӨ. мқҳлЈҢ진мқҖ нҳёнқЎмЎ°м Ҳмқ„ нҶөн•ҙ нҷҳмһҗк°Җ к°ҖмҠҙ мң„ мҶҗмқ„ мӣҖм§Ғмқҙм§Җ м•ҠмқҖ мұ„ л°° мң„м—җ мҳ¬лҰ° мҶҗл§Ң мӣҖм§ҒмқҙлҸ„лЎқ лҸ•лҠ”лӢӨ. мІңмІңнһҲ м•Ҫ 4мҙҲ к°„ мҲЁмқ„ л“Өмқҙл§ҲмӢңкі , мһ мӢң л©Ҳм¶ҳ л’Ө 8мҙҲ к°„ лӮҙмү°лӢӨ. 5~10нҡҢ м •лҸ„ мқҙ к°ҷмқҖ л°©лІ•мқ„ мӢңн–үн•ҳл©ҙм„ң нҳёнқЎ к°ңм„ м—¬л¶ҖлҘј нҷ•мқён•ңлӢӨ. нҳёнқЎмЎ°м Ҳл§ҢмңјлЎң мҰқмғҒмқҙ мҷ„нҷ”лҗҳм§Җ м•Ҡмңјл©ҙ м•Ҫл¬ј м№ҳлЈҢлҘј кі л Өн•ҙм•ј н•ңлӢӨ.м№ҳлЈҢ нӣ„м—җлҠ” мҰқмғҒ мһ¬л°ңмқ„ л§үкё° мң„н•ҙ 추к°Җ м№ҳлЈҢлҘј л°ӣлҠ” кІҢ мўӢлӢӨ. мӣҗмқё м§Ҳнҷҳ м№ҳлЈҢ м—Ҷмқҙ кёүм„ұкё° мҰқмғҒл§Ң м№ҳлЈҢн• кІҪмҡ°, 비мҠ·н•ң мғҒнҷ©м—җм„ң мҰқмғҒмқҙ мһ¬л°ңн• мҲҳ мһҲлӢӨ. м •мӢ кіјм Ғ л¬ём ңк°Җ мқҳмӢ¬лҗҳл©ҙ м •мӢ кұҙк°•мқҳн•ҷкіј 진лЈҢлҘј л°ӣлҸ„лЎқ н•ңлӢӨ. мҳҲл°©мқ„ мң„н•ҙм„ңлҠ” нҸүмҶҢ 충분н•ң нңҙмӢқкіј к·ңм№ҷм Ғмқё мҡҙлҸҷмңјлЎң мҠӨнҠёл ҲмҠӨлҘј мһҳ кҙҖлҰ¬н•ҙм•ј н•ңлӢӨ. мҡҙлҸҷмқҖ кіјкІ©н•ң мҡҙлҸҷліҙлӢӨ лҸҷмһ‘мқҙ мһ‘мқҖ нҳёнқЎмҡҙлҸҷмқ„ кҫёмӨҖнһҲ н•ҳлҠ” кІғмқҙ мўӢлӢӨ. мқҙл°–м—җ кёҙмһҘк°җВ·л¶Ҳм•Ҳн•Ё л“ұмқ„ лҠҗлӮ„ л•Ң ліөмӢқнҳёнқЎмңјлЎң мҰқмғҒмқ„ мЎ°м Ҳн•ҳлҠ” кІғлҸ„ лҸ„мӣҖмқҙ лҗңлӢӨ.
-
![[лҮҢ мғқк°Ғм—”] н—ҲмӨҖмқҙмҷҖ мҶҗнқҘлҜјмқҳ лҮҢлҘј MRIлЎң м°ҚлҠ”лӢӨл©ҙ?](https://health.chosun.com/site/data/thumb_dir/2022/08/11/2022081101877_0_thumb.jpg)
н•ң 분야м—җ нҠ№м¶ң лӮң мӮ¬лһҢмқ„ ліҙкі мһҲмңјл©ҙ к·ё мӮ¬лһҢмқҳ лҮҢ кө¬мЎ°к°Җ к¶ҒкёҲн•ҙ진лӢӨ. вҖҳлҸ„лҢҖмІҙ лӮҙ лҮҢмҷҖ лӯҗк°Җ лӢӨлҘҙкёёлһҳ.вҖҷ мҳ¬н•ҙ мқҙлҹ° мғқк°Ғмқҙ л‘җ лІҲмқҙлӮҳ л“Өм—ҲлӢӨ. м§ҖлӮң 5мӣ” нҶ нҠёл„ҳ нӣ—мҠӨнҚј мҶҗнқҘлҜјмқҙ мҳҒкөӯ н”„лҰ¬лҜём–ҙлҰ¬к·ё л“қм җмҷ•мқ„ м°Ём§Җн–Ҳмқ„ л•Ң, м§ҖлӮңлӢ¬ н”„лҰ°мҠӨн„ҙлҢҖ н—ҲмӨҖмқҙ көҗмҲҳк°Җ вҖҳн•„мҰҲмғҒвҖҷмқ„ мҲҳмғҒн–Ҳмқ„ л•ҢлӢӨ. л‘җ мӮ¬лһҢмқҖ м„ңлЎң лӢӨлҘё 분야м—җ мһҲм§Җл§Ң, мқј н• л•Ң л¬ҙм–ёк°ҖлҘј лҒҠмһ„м—Ҷмқҙ кі„мӮ°н•ҳкі нҢҗлӢЁн•ңлӢӨлҠ” м җмқҙ л¬ҳн•ҳкІҢ лӢ®м•„ мһҲлӢӨ. м•„мүҪкІҢлҸ„ к·ёл“Өмқҳ лҮҢ мҳҒмғҒмқҙлӮҳ мӮ¬м§„мқ„ нҷ•мқён•ҳлҠ” кІғмқҖ л¶Ҳк°ҖлҠҘн•ҳлӢӨ. лҢҖмӢ лҮҢ кіјн•ҷмһҗл“Өмқ„ нҶөн•ҙ вҖҳмҲҳн•ҷмһҗвҖҷмҷҖ вҖҳ축кө¬м„ мҲҳвҖҷмқҳ лҮҢлҘј 비көҗн•ҙлҙӨлӢӨ.в—ҮмҲҳн•ҷмһҗ, лҮҢ мҳҒм—ӯ мӮ¬мқҙ м—°кІ° м§§кі м ҒкІҢ нҷңм„ұнҷ” лҸјлҮҢ кіјн•ҷмһҗл“Өм—җ л”°лҘҙл©ҙ лҢҖл¶Җ분 мӮ¬лһҢмқҖ лҢҖлҮҢ мқҙл§Ҳм—Ҫ м•„лһҳм—җ мң„м№ҳн•ң м•ҲмҷҖнҡҢ мёЎл©ҙл¶Җн„° нӣ„л‘җм—Ҫк№Ңм§Җ лҮҢ мҳҒм—ӯмқҙ кёёкІҢ м—°кІ°лҗҗлӢӨ. л°ҳл©ҙ мҲҳн•ҷмһҗмқҳ кІҪмҡ° лҮҢ мҳҒм—ӯ к°„ м—°кІ°мқҙ 짧лӢӨ. мӢӨм ң MRI кІҖмӮ¬лҘј нҶөн•ҙ мқјл¶Җ мҲҳн•ҷмһҗмқҳ лҮҢ кө¬мЎ°лҘј мӮҙнҺҙліҙл©ҙ м „м „л‘җм—Ҫкіј н”јм§Ҳн•ҳ мҳҒм—ӯ(лҢҖлҮҢ н”јм§Ҳ м•„лһҳ мҳҒм—ӯ), мёЎл‘җм—Ҫк№Ңм§Җ м—°кІ°мқҙ 비көҗм Ғ 짧лӢӨлҠ” кІғмқ„ нҷ•мқён• мҲҳ мһҲлӢӨ. лҮҢ мҳҒм—ӯ к°„ м—°кІ°мқҙ 짧мқҖ лҚ°лӢӨ нҷңм„ұнҷ”лҗҳлҠ” мҳҒм—ӯ лҳҗн•ң м ҒлӢӨліҙлӢҲ л¬ём ңлҘј н’Җ л•Ң лҮҢлҘј ліҙлӢӨ нҡЁмңЁм ҒмңјлЎң нҷңмҡ©н• мҲҳ мһҲлҠ” кІғмқҙлӢӨ.мҲҳн•ҷмһҗлҠ” л¬ём ңм—җ л“Өм–ҙк°„ мҲҳмӢқ, мҲҳн•ҷм Ғ кё°нҳё л“ұмқ„ лҙӨмқ„ л•Ң лҮҢмқҳ кі л“ұ мқём§ҖмҳҒм—ӯмқҙ лҚ” нҷңм„ұнҷ”лҗҳлҠ” лӘЁмҠөмқ„ ліҙмқҙкё°лҸ„ н•ңлӢӨ. м „л¬ёк°Җл“ӨмқҖ мқҙлЎң мқён•ҙ мҲҳн•ҷмһҗк°Җ н‘ңл©ҙм Ғ кё°нҳёВ·мҲ«мһҗ л’Өм—җ лӮҙнҸ¬лҗң мқҳлҜёлҘј мһҳ мқҙн•ҙн•ҳлҠ” кІғмңјлЎң ліҙкі мһҲлӢӨ. л©”мӮ¬м¶”м„ёмё лҢҖн•ҷкөҗ м• лЁёмҠӨнҠё мӢ¬лҰ¬лҮҢкіјн•ҷл¶Җ л°•мӨҖкө¬ көҗмҲҳлҠ” вҖңмөңк·ј м—°кө¬кІ°кіјлҘј ліҙл©ҙ мҲҳн•ҷмһҗмқҳ лҮҢлҠ” лҶ’мқҖ мҲҳмӨҖмқҳ мқём§Җ кіјм •мқҙ к°ҖлҠҘн•ҳкі л¬ём ң мҶҚм—җ л“Өм–ҙмһҲлҠ” мҲҳн•ҷм Ғ мқҳлҜёлҘј мһҳ мқҙн•ҙн•ҳлҠ” кІғмңјлЎң ліҙмқёлӢӨвҖқл©° вҖңлӢӨл§Ң мқјл¶Җ м—°кө¬л§ҢмңјлЎң мҲҳн•ҷмһҗмқҳ лҮҢ кө¬мЎ°лӮҳ нҠ№м„ұм—җ лҢҖн•ҙ кІ°лЎ мқ„ лӮҙлҰ¬кёҙ м–ҙл өлӢӨвҖқкі л§җн–ҲлӢӨ.в—Ү축кө¬м„ мҲҳмқҳ мЎ°кёҲ лӢӨлҘё вҖҳкі„мӮ° лҠҘл ҘвҖҷвҖҰ кіөк°„мқём§ҖлҠҘл ҘВ·нҢҗлӢЁл ҘлҸ„ нғҒмӣ”축кө¬м„ мҲҳ м—ӯмӢң лӢӨлҘё л°©мӢқмңјлЎң мҲҳл§ҺмқҖ кі„мӮ°В·нҢҗлӢЁмқҳ мҲңк°„кіј л§ҲмЈјн•ңлӢӨ. кІҪкё° лӮҙлӮҙ мһҗмӢ нҳ№мқҖ мғҒлҢҖл°©мқҳ мҠҲнҢ… к°ҒлҸ„В·нғҖмқҙл°ҚВ·нһҳВ·к¶Өм Ғкіј л“ңлҰ¬лё” мҶҚлҸ„В·кІҪлЎң л“ұмқ„ лҒҠмһ„м—Ҷмқҙ кі„мӮ°н•ҳкі , лӘЁл“ кі„мӮ°мқ„ л§Өмҡ° 짧мқҖ мӢңк°„ м•Ҳм—җ лҒқлӮёлӢӨ. лӢӨл§Ң мқҙ к°ҷмқҖ кі„мӮ°лҠҘл Ҙмқҙ мҲҳн•ҷмһҗк°Җ л¬ём ңлҘј н’Җ л•Ң л°ңнңҳн•ҳлҠ” кі„мӮ°лҠҘл Ҙкіј лҸҷмқјн•ҳлӢӨкі ліҙкёҙ м–ҙл өлӢӨ. л°•мӨҖкө¬ көҗмҲҳлҠ” вҖң축кө¬м„ мҲҳк°Җ кІҪкё° мӨ‘ нғҖмқҙл°ҚмқҙлӮҳ к°ҒлҸ„, мҠҲнҢ…В·нҢЁмҠӨ м„ұкіө нҷ•лҘ л“ұмқ„ кі„мӮ°н•ҳлҠ” лҠҘл ҘмқҖ мҳӨлһң кё°к°„ л°ҳліө нӣҲл Ёмқ„ нҶөн•ҙ м–»кІҢ лҗң мқјмў…мқҳ мҲңк°„м Ғ нҶөм°°л ҘвҖқмқҙлқјл©° вҖңмҲҳн•ҷм Ғ м Ҳм°ЁлҘј нҶөн•ң кі„мӮ°мқҙлӮҳ нҢҗлӢЁмқҖ м•„лӢҗ кІғмқҙлқјкі мғқк°Ғн•ңлӢӨвҖқкі л§җн–ҲлӢӨ.лҮҢ кіјн•ҷмһҗл“ӨмқҖ 축кө¬м„ мҲҳк°Җ кі„мӮ°лҠҘл Ҙкіј кҙҖл Ёлҗң мҳҒм—ӯ мҷём—җлҸ„ м—¬лҹ¬лӘЁлЎң лӢӨлҘё лҮҢ кө¬мЎ°лҘј к°–кі мһҲлӢӨкі м„ӨлӘ…н•ңлӢӨ. л“ңлҰ¬лё”мқ„ н• л•Ң мӣҖм§Ғмһ„мқ„ мЎ°м ҲВ·нҶөм ңн•ҳлҠ” м „л‘җм—Ҫмқҳ кё°лҠҘмқҙ мҲңк°„м ҒмңјлЎң м•Ҫн•ҙм ё л“ңлҰ¬лё”кіј м—¬лҹ¬ мӣҖм§Ғмһ„мқҙ лҸҷмӢңм—җ к°ҖлҠҘн•ҳкі , нҡЁмңЁм Ғмқё мӢ кІҪм „лӢ¬ мІҙкі„лҘј нҷңмҡ©н•ҙ лҚ” м ҒмқҖ нһҳмңјлЎң лҚ” л№ лҘҙкІҢ мӣҖм§Ғмқј мҲҳ мһҲлӢӨлҠ” кІғмқҙлӢӨ. 축кө¬м„ мҲҳлҠ” кІҪкё° мӨ‘ кіөк°„ мқём§Җкё°лҠҘмқ„ лӢҙлӢ№н•ҳлҠ” лҮҢ мҳҒм—ӯ лҳҗн•ң нҒ¬кІҢ нҷңм„ұнҷ”лҗҳлҠ” кІғмңјлЎң м•Ңл ӨмЎҢлӢӨ. мқҙ к°ҷмқҖ нҠ№м„ұл“Өмқҙ мў…н•©м ҒмңјлЎң мһ‘мҡ©н•ҳл©ҙ кІҪкё° мӨ‘ л№ лҘё нҢҗлӢЁл ҘВ·мқҳмӮ¬кІ°м •лҠҘл Ҙкіј кіөк°„м№ЁнҲ¬лҠҘл Ҙ, мң„м№ҳм„ м •лҠҘл Ҙ л“ұмңјлЎң лӮҳнғҖлӮңлӢӨ.мӢӨм ң лёҢлқјм§Ҳ 축кө¬ көӯк°ҖлҢҖн‘ң л„Өмқҙл§ҲлҠ” MRI кІҖмӮ¬лҘј нҶөн•ҙ лҮҢлҘј нҡЁмңЁм ҒмңјлЎң мӮ¬мҡ©н•ҳкі мһҲлӢӨлҠ” мӮ¬мӢӨмқҙ нҷ•мқёлҗҳкё°лҸ„ н–ҲлӢӨ(мқјліё көӯлҰҪм •ліҙнҶөмӢ кё°мҲ м—°кө¬мҶҢ). к°ҷмқҖ л°ң лҸҷмһ‘мқ„ мҲҳн–үн• л•Ң л„Өмқҙл§ҲлҘҙлҠ” лҸҷмһ‘м—җ н•„мҡ”н•ң лҮҢ мҳҒм—ӯмқҳ нҷңм„ұнҷ” м •лҸ„к°Җ лӢӨлҘё м„ мҲҳмқҳ 10% мқҙн•ҳм—җ л¶Ҳкіјн–ҲлӢӨ. нҠ№м • лҸҷмһ‘м—җ н•„мҡ”н•ң лҮҢ мҳҒм—ӯмқҙ лҚң нҷңм„ұнҷ”лҗҳл©ҙ м—¬лҹ¬ к°Җм§Җ ліөмһЎн•ң лҸҷмһ‘мқ„ мҲҳмӣ”н•ҳкІҢ мҲҳн–үн• мҲҳ мһҲлӢӨ.в—Ү"мҲҳн•ҷмһҗ·축кө¬м„ мҲҳлҝҗмқҙлһҙвҖҰ вҖҳмғқнҷңмқҳ лӢ¬мқёвҖҷлҸ„ лҮҢ кө¬мЎ° лӢӨлҘј кІғ"мҲҳн•ҷмһҗмҷҖ 축кө¬м„ мҲҳмқҳ лҮҢ кө¬мЎ°к°Җ лӢӨлҘё мӮ¬лһҢл“Өкіј кө¬мІҙм ҒмңјлЎң м–ҙл–Ө м°ЁмқҙлҘј ліҙмқҙлҠ”м§Җм—җ лҢҖн•ҙм„ңлҠ” м—¬м „нһҲ мқҳкІ¬мқҙ 분분н•ҳлӢӨ. н•ң к°Җм§Җ нҷ•мӢӨн•ң кІғмқҖ л‘җ 분야мқҳ м „л¬ёк°Җл“Өмқҙ 분лӘ… мӮ¬лһҢл“Өкіј лӢӨлҘё лҮҢ кө¬мЎ°лҘј к°ҖмЎҢмқ„ кІғмқҙлқјлҠ” м җмқҙлӢӨ.мҲҳн•ҷмһҗ·축кө¬м„ мҲҳлҝҗл§Ңмқҙ м•„лӢҲлӢӨ. н•ң 분야м—җ мҳӨлһҳ лӘёлӢҙкұ°лӮҳ нҠ№нҷ”лҗң мӮ¬лһҢмқҙлқјл©ҙ лҮҢ кө¬мЎ°лӮҳ нҷңм„ұнҷ” мҳҒм—ӯмқҙ лӢӨлҘј к°ҖлҠҘм„ұмқҙ нҒ¬лӢӨ. нғҖкі лӮҳм§Җ м•Ҡм•„лҸ„ мҳӨлһң кё°к°„ нҠ№м • м—…л¬ҙлҘј л°ҳліөм ҒмңјлЎң мҲҳн–үн•ҳл©ҙ лҮҢ кө¬мЎ°к°Җ лӢ¬лқјм§Ҳ мҲҳ мһҲкі , л°ҳлҢҖлЎң нҠ№нҷ”лҗң лҮҢлҘј к°–кі нғңм–ҙлӮ¬мңјлӮҳ мӮ¬мҡ©н•ҳм§Җ м•Ҡмқ„ кІҪмҡ° нҷңм„ұнҷ”лҗҳм§Җ лӘ»н• мҲҳлҸ„ мһҲлӢӨ. н•ңлҰјлҢҖ мӢ¬лҰ¬н•ҷкіј мөңнӣҲ көҗмҲҳлҠ” вҖңмҡ°лҰ¬ лҮҢлҠ” м ңн•ңлҗң мҡ©лҹүмқ„ нҡЁмңЁм ҒмңјлЎң нҷңмҡ©н•ҳкё° мң„н•ҙ л…ёл Ҙн•ңлӢӨвҖқл©° вҖңнҠ№м • мһ‘м—…мқ„ л°ҳліөн•ҳл©ҙ нҡЁмңЁм„ұмқ„ 추кө¬н•ҳлҠ” кіјм •м—җм„ң лҮҢ кө¬мЎ°к°Җ ліҖнҷ”В·л°ңлӢ¬н• мҲҳ мһҲлӢӨвҖқкі л§җн–ҲлӢӨ. мқҙм–ҙ вҖңкіјн•ҷмһҗ, мҡҙлҸҷм„ мҲҳ, мқҢм•…к°Җлҝҗ м•„лӢҲлқј, мҡ°лҰ¬ мЈјліҖмқҳ нқ¬н•ңн•ң лҠҘл Ҙмқ„ к°Җ진 мӮ¬лһҢл“Ө, вҖҳмғқнҷңмқҳ лӢ¬мқёвҖҷкіј к°ҷмқҖ мӮ¬лһҢл“ӨлҸ„ лӢӨлҘё лҮҢ кө¬мЎ°лҘј к°ҖмЎҢмқ„ кІғмқҙлӢӨвҖқкі н–ҲлӢӨ.
-

л°”лӮҳлӮҳлҠ” 섬мң м§Ҳкіј м№јлҘЁмқҙ н’Қл¶Җн•ң лҚ°лӢӨ к°„нҺён•ҳкІҢ лЁ№мқ„ мҲҳ мһҲлҠ” мӢқн’Ҳмқҙлқј мқёкё°к°Җ л§ҺлӢӨ. л°”лӮҳлӮҳлҠ” ліҙнҶө мІҳмқҢм—җлҠ” л…№мғүмқҙм—ҲлӢӨк°Җ мқөмқ„мҲҳлЎқ м җм җ л…ёлһҳм§Җл©°, лҚ” мқөмңјл©ҙ к°Ҳмғү л°ҳм җмқҙ мғқкёҙлӢӨ. к°ҷмқҖ л°”лӮҳлӮҳм§Җл§Ң, мҲҷм„ұ м •лҸ„ л”°лқј кұҙк°• нҡЁкіјк°Җ лӢӨлҘҙлӢӨ. мғүк№”лі„ нҡЁлҠҘмқ„ м•Ңм•„ліёлӢӨ.в—Үл…№мғү л°”лӮҳлӮҳ, мң„мһҘ кұҙк°•кіј м•” мҳҲл°©м—җ мўӢм•„лҚң мқөмқҖ л…№мғү л°”лӮҳлӮҳлҠ” мһҳ мқөмқҖ л°”лӮҳлӮҳліҙлӢӨ 'м Җн•ӯм„ұ м „л¶„'мқҙ 20л°° лҚ” л§Һмқҙ л“Өм–ҙмһҲлӢӨ. м Җн•ӯм„ұ м „л¶„мқҙлһҖ мҶҢмһҘмқ„ м§ҖлӮҳміҗ лҢҖмһҘм—җм„ң мҶҢнҷ”, л°ңнҡЁлҗҳлҠ” нғ„мҲҳнҷ”л¬јмқ„ л§җн•ңлӢӨ. л°”лӮҳлӮҳмқҳ нғ„мҲҳнҷ”л¬јмқҙ нҸ¬лҸ„лӢ№мңјлЎң м „нҷҳлҗҳлҠ” мҶҚлҸ„лҘј лҠҰ추лҠ” нҡЁкіјк°Җ мһҲлӢӨ. к·ёлһҳм„ң мғҒлҢҖм ҒмңјлЎң мҶҢнҷ”к°Җ мһҳлҗҳм§Җ м•Ҡм§Җл§Ң, нҳҲлӢ№мқ„ м•Ҳм •мӢңнӮӨлҠ” лҚ° мўӢлӢӨ. лҚң мқөмқҖ л°”лӮҳлӮҳ нҳҲлӢ№ м§ҖмҲҳлҠ” 30мңјлЎң, л…ёлһҖмғү л°”лӮҳлӮҳк°Җ 56мқё кІғм—җ 비н•ҳл©ҙ л§Өмҡ° лӮ®мқҖ мҲҳм№ҳлӢӨ.лҳҗн•ң, м Җн•ӯм„ұ м „л¶„мқҖ мң„мһҘ кұҙк°•м—җ мўӢкі м•” мҳҲл°© кё°лҠҘлҸ„ мһҲлӢӨ. 2019л…„ лёҢлқјм§ҲлҰ¬м•„ лҢҖн•ҷкөҗ м—°кө¬нҢҖмқҖ л…№мғү л°”лӮҳлӮҳлҘј л§Өмқј н•ҳлӮҳм”© м„ӯм·Ён•ң мӮ¬лһҢмқҖ м„ӨмӮ¬В·ліҖ비 л“ұ мң„мһҘ мҰқмғҒмқҙ м Ғм—Ҳкі , лҢҖмһҘм•” мң„н—ҳлҸ„ лӮ®м•ҳлӢӨлҠ” м—°кө¬лҘј л°ңн‘ңн–ҲлӢӨ. лҳҗ мөңк·ј мҳҒкөӯ лүҙмәҗмҠ¬лҢҖ м—°кө¬нҢҖмқҙ 'лҜёкөӯм•”м—°кө¬нҳ‘нҡҢ'м—җ кІҢмһ¬н•ң л…јл¬ём—җ мқҳн•ҳл©ҙ лҚң мқөмқҖ л°”лӮҳлӮҳмқҳ м Җн•ӯм„ұ м „л¶„мқҖ 'лҰ°м№ҳмҰқнӣ„кө°' мҳҲл°©м—җлҸ„ нҡЁкіјм ҒмқҙлӢӨ. лҰ°м№ҳмҰқнӣ„кө°мқҙлһҖ мң м „м„ұ лҢҖмһҘм•” мӨ‘ н•ҳлӮҳлӢӨ.в—Үл…ёлһҖ л°”лӮҳлӮҳ, мҶҢнҷ” мһҳ лҗҳкі л№„нғҖлҜј н’Қл¶Җ л…№мғү л°”лӮҳлӮҳк°Җ лҚ” мқөмңјл©ҙ л…ёлһҖмғү л°”лӮҳлӮҳк°Җ лҗңлӢӨ. мҶҢнҷ”к°Җ мһҳ м•Ҳ лҗҳлҠ” мӮ¬лһҢмқҙлқјл©ҙ л…ёлһҖмғү л°”лӮҳлӮҳлҘј лЁ№м–ҙм•ј н•ңлӢӨ. л°”лӮҳлӮҳк°Җ мқөмқ„мҲҳлЎқ м Җн•ӯм„ұ м „л¶„мқҙ лӢ№мңјлЎң л°”лҖҢлҠ”лҚ°, м Җн•ӯм„ұ м „л¶„мқҙ м Ғм–ҙм§Җкё° л•Ңл¬ём—җ мҶҢнҷ”к°Җ мһҳ лҗңлӢӨ. нҸүмҶҢ мҶҢнҷ”кё°кҙҖмқҙ м•Ҫн•ҳкұ°лӮҳ к°ҖмҠӨк°Җ мһҗмЈј м°Ём„ң л¶ҲнҺёмқ„ кІӘлҠ” мӮ¬лһҢмқҙлқјл©ҙ л…ёлһҖмғү л°”лӮҳлӮҳлҘј лЁ№лҠ” кІғмқҙ мўӢлӢӨ. лҳҗн•ң, л°”лӮҳлӮҳк°Җ л…ёлһ—кІҢ мқөмқ„мҲҳлЎқ 비нғҖлҜј Bкө°кіј 비нғҖлҜј AВ·C, мІ В·л§Ҳк·ёл„ӨмҠҳВ·л§қк°„В·м№јлҘЁ л“ұ мң мҡ©н•ң лҜёл„Өлһ„мқҙ н’Қл¶Җн•ҳлӢӨ. нҠ№нһҲ 비нғҖлҜјC н•Ёлҹүмқҙ лӢӨлҘё мғүк№” л°”лӮҳлӮҳліҙлӢӨ лҶ’лӢӨ. 비нғҖлҜјCлҠ” нҷңм„ұ мӮ°мҶҢлҘј м ңкұ°н•ҳлҠ” лҢҖн‘ңм Ғмқё н•ӯмӮ°нҷ” л¬јм§ҲмқҙлӢӨ. 2014л…„ 'көӯм ң мӢқн’Ҳ м—°кө¬ м Җл„җ'м—җ кІҢмһ¬лҗң м—°кө¬м—җ л”°лҘҙл©ҙ л°”лӮҳлӮҳмқҳ 비нғҖлҜјC н•ЁлҹүмқҖ мҲҷм„ұ кіјм •м—җ л”°лқј мҰқк°Җн•ҳм§Җл§Ң, л°”лӮҳлӮҳк°Җ м§ҖлӮҳм№ҳкІҢ мқөмңјл©ҙ к°җмҶҢн•ңлӢӨ.в—Үк°Ҳмғү л°”лӮҳлӮҳ, л©ҙм—ӯл Ҙ мҰқ진 л…ёлһҖмғү л°”лӮҳлӮҳк°Җ лҚ” мқөм–ҙ л°”лӮҳлӮҳмқҳ м „л¶„мқҙ м„Өнғ•мңјлЎң м „нҷҳлҗҳл©ҙ л°”лӮҳлӮҳм—җ к°Ҳмғү л°ҳм җмқҙ мғқкёҙлӢӨ. к°Ҳмғү л°ҳм җмқҖ 'мһ‘мқҖ л©ҙм—ӯмІҙкі„ мҙү진м ң'мқҙлӢӨ. 'мў…м–‘ кҙҙмӮ¬ мқёмһҗ(TNF)'мҷҖ мӮ°нҷ” л°©м§Җ л¬јм§Ҳмқҙ н’Қл¶Җн•ҙ л©ҙм—ӯл Ҙмқ„ лҶ’мқј мҲҳ мһҲлӢӨ. мў…м–‘ кҙҙмӮ¬ мқёмһҗлһҖ мў…м–‘мқ„ нҢҢкҙҙн•ҳлҠ” кё°лҠҘмқҙ мһҲлҠ” м„ұ분мңјлЎң, л№„м •мғҒм Ғмқё м„ёнҸ¬мҷҖ мӢёмҡ°кі м•”м—җ лҢҖн•ң л©ҙм—ӯл Ҙмқ„ лҶ’мқҙлҠ” лҠҘл Ҙмқҙ мһҲлҠ” л¬јм§ҲмқҙлӢӨ. к·ёлҰ¬кі к°Ҳмғү л°ҳм җмқҖ л°ұнҳҲкө¬ нһҳмқ„ к°•нҷ”н•ңлӢӨ. 2009л…„ мқјліё лҚ°мқҙмҝ„лҢҖ м—°кө¬нҢҖмқҖ к°Ҳмғү л°ҳм җмқҙ мһҲлҠ” л°”лӮҳлӮҳк°Җ л°ұнҳҲкө¬ нһҳмқ„ к°•нҷ”н•ҳлҠ” лҚ° л…№мғү л°”лӮҳлӮҳліҙлӢӨ 8л°° лҚ” нҡЁкіјм ҒмқҙлқјлҠ” м—°кө¬лҘј л°ңн‘ңн–ҲлӢӨ.
-

-

-

-

-
-
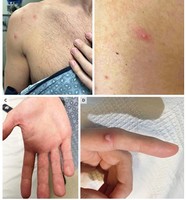
мјҲлЎңмқҙл“ңлҠ” нқүн„°к°Җ м җм җ м»Өм§ҖлҠ” лі‘мқҙлӢӨ. мјҲлЎңмқҙл“ңмқҳ кІҪмҡ° кё°мЎҙ мғҒмІҳ л¶Җмң„ліҙлӢӨ л„“кІҢ нқүн„°к°Җ мғқкё°кі , н”јл¶Җк°Җ кІҖл¶үмқҖмғүмңјлЎң ліҖн•ҳл©°, нҳ№мІҳлҹј мҶҹм•„мҳӨлҘёлӢӨ. н‘ңл©ҙмқҖ кҙ‘нғқмқҙ лӮҳкі , л¶Ҳк·ңм№ҷн•ң лӘЁм–‘мқ„ лқӨлӢӨ. мјҲлЎңмқҙл“ңлҠ” мғҒмІҳк°Җ м•„л¬јкі л№ лҘҙл©ҙ 1к°ңмӣ”, лҠҰмңјл©ҙ 3~6к°ңмӣ” мӮ¬мқҙм—җ л°ңмғқн•ңлӢӨ. мқјмӮ°л°ұлі‘мӣҗ м„ұнҳ•мҷёкіј к№Җ충нҳ„ көҗмҲҳлҠ” "нқүн„°к°Җ нҠҖм–ҙлӮҳмҳӨкі нҶөмҰқкіј к°Җл ӨмӣҖмқ„ лҸҷл°ҳн•ҳл©ҙ мјҲлЎңмқҙл“ңлҘј мқҳмӢ¬н•ҙ ліј мҲҳ мһҲлӢӨ"кі л§җн–ҲлӢӨ. мјҲлЎңмқҙл“ңмқҳ мӣҗмқёмқҖ лӘ…нҷ•н•ҳм§Җ м•ҠлӢӨ. лӢӨл§Ң, мғҒмІҳ м№ҳмң кіјм •м—җм„ң л№„м •мғҒм ҒмңјлЎң мҪңлқјкІҗмқҙ л§Һмқҙ мҰқмӢқн•ҙ л°ңмғқн•ҳлҠ” кІғмңјлЎң м•Ңл ӨмЎҢлӢӨ. мҷёл¶Җм Ғмқё мӣҗмқёліҙлӢӨ к°ңмқёмқҙ к°Җ진 мІҙм§Ҳм Ғмқё л¬ём ңлЎң л°ңмғқн• нҷ•лҘ мқҙ лҶ’лӢӨ. к№Җ충нҳ„ көҗмҲҳлҠ” "мјҲлЎңмқҙл“ңк°Җ мғқкё°лҠ” мӮ¬лһҢмқҖ мһҗмЈј мғқкё°кі , мһ¬л°ң нҷ•лҘ лҸ„ лҶ’лӢӨ"кі л§җн–ҲлӢӨ. мқҙлҹ° мІҙм§Ҳм Ғмқё нҠ№м§• мқҙмҷём—җлҸ„ в–ІмһҗмЈј мғҒмІҳлҘј мһ…кұ°лӮҳ в–Ім—јмҰқл°ҳмқ‘мқ„ мӢ¬н•ҳкІҢ кұ°міҗ мғҒмІҳк°Җ м№ҳмң лҗҳлҠ” кІҪмҡ° в–ІмғҒмІҳм—җ мһҘл Ҙмқҙ мӢ¬н•ҳкІҢ мһ‘мҡ©н•ң кІҪмҡ° в–Ікё°нғҖ мӣҗмқём—җ мқҳн•ҙ мғҒмІҳм№ҳмң к°Җ м§Җм—°лҗң кІҪмҡ°м—җлҸ„ л°ңмғқ нҷ•лҘ мқҙ мҰқк°Җн•ңлӢӨ. в—ҮмјҲлЎңмқҙл“ң, к·ҖВ·BCG м ‘мў… л¶Җмң„В·к°ҖмҠҙВ·н„ұ л°ңмғқ л№ҲлҸ„ лҶ’м•„нқүн„°к°Җ м җм җ м»Өм§Җл©ҙ лӘЁл‘җ м№ҳлЈҢн•ҙм•ј н• к№Ң? к№Җ충нҳ„ көҗмҲҳлҠ” мјҲлЎңмқҙл“ң м№ҳлЈҢмқҳ 3к°Җм§Җ мӣҗм№ҷмқ„ м ңмӢңн–ҲлӢӨ. мІ«м§ёлЎң, л¶ҲнҺён•ң мҰқмғҒмқҙ мһҲлӢӨл©ҙ м№ҳлЈҢн•ҙм•ј н•ңлӢӨ. н”јл¶Җк°Җ мӢ¬н•ҳкІҢ л•…кІЁ нҶөмҰқмқҙ мһҲкұ°лӮҳ, к°Җл ӨмӣҖмқҙ мӢ¬н•ҙ мқјмғҒмғқнҷңм—җ л¶ҲнҺён•Ёмқҙ мһҲлӢӨл©ҙ м№ҳлЈҢл°ӣлҠ” кІғмқҙ мўӢлӢӨ. л‘ҳм§ёлЎң, мҷёнҳ•мңјлЎң мқён•ң мӢ¬н•ң мҠӨнҠёл ҲмҠӨк°Җ мғқкёҙлӢӨл©ҙ м№ҳлЈҢл°ӣлҠ” кІғмқҙ мўӢлӢӨ. мјҲлЎңмқҙл“ңлҠ” к·ҖлӮҳ BCG м ‘мў… л¶Җмң„, к°ҖмҠҙ, н„ұ л“ұм—җ мһҳ мғқкёҙлӢӨ. м–јкөҙмқҙлӮҳ л°ҳмҶҢл§ӨлҘј мһ…м—Ҳмқ„ л•Ң л…ём¶ңлҗҳлҠ” л¶Җмң„м—җ мјҲлЎңмқҙл“ңк°Җ мғқкІЁ, м •мӢ м Ғ мҠӨнҠёл ҲмҠӨлҘј л°ӣлҠ”лӢӨл©ҙ м№ҳлЈҢлҘј нҶөн•ҙ к°ңм„ н•ҳлҠ” кІҢ мўӢлӢӨ.м…Ӣм§ёлЎң, нҒ¬кё°к°Җ мһ‘мқ„ л•Ң м№ҳлЈҢлҘј н•ҳлҠ” кІҢ мҲҳмӣ”н•ҳлӢӨ. мјҲлЎңмқҙл“ңлҠ” мӮ¬мқҙмҰҲк°Җ м җм җ м»Өм§ҖлҠ” кІҪмҡ°к°Җ л§ҺлӢӨ. к°ҖмҠҙм—җ м—¬л“ңлҰ„мқҙ лӮң л’Ө мғқкёҙ мўҒмҢҖл§Ң н•ң нқүн„°к°Җ мӢңк°„мқҙ м§ҖлӮҳм„ң м—„м§ҖмҶҗнҶұ нҒ¬кё°лЎң м»Өм§ҖлҠ” нҷҳмһҗлҸ„ мһҲлӢӨ. нҒ¬кё°к°Җ м»Өм§ҲмҲҳлЎқ ліҙлӢӨ мҲҳмҲ м Ғ м№ҳлЈҢк°Җ н•„мҡ”н• мҲҳ мһҲлӢӨ. к·ёл Үкё° л•Ңл¬ём—җ нҒ¬кё°к°Җ мһ‘мқ„ л•Ң кҙҖлҰ¬лҘј н•ҳлҠ” кІҢ мң лҰ¬н•ҳлӢӨ.в—Үнқүн„° м„ұнҳ•мҲҳмҲ В·м Җм„ лҹү л°©мӮ¬м„ м№ҳлЈҢ лі‘н–ү "мһ¬л°ңлҘ к°ҖмһҘ лӮ®м•„" мјҲлЎңмқҙл“ңмқҳ к·јліём Ғмқё м№ҳлЈҢлҠ” нқүн„° м„ұнҳ•мҲҳмҲ кіј м Җм„ лҹү л°©мӮ¬м„ м№ҳлЈҢлӢӨ. мјҲлЎңмқҙл“ң нҒ¬кё°мҷҖ лӘЁм–‘, кё°мЎҙ н”јл¶Җ мЎ°м§Ғмқ„ кі л Өн•ҙ мҲҳмҲ н•ңлӢӨ. мқҙнӣ„м—җ мҲҳмҲ л¶Җмң„ м Җм„ лҹү л°©мӮ¬м„ м№ҳлЈҢлҘј н•ҳл©ҙ мһ¬л°ңлҘ мқҙ к°ҖмһҘ лӮ®лӢӨ. л°©мӮ¬м„ м№ҳлЈҢлҠ” мғҒмІҳ м№ҳмң кіјм •м—җм„ң мҪңлқјкІҗмқҳ кіјмҰқмӢқмқ„ мӨ„м—¬мЈјлҠ” м—ӯн• мқ„ н•ңлӢӨ.мјҲлЎңмқҙл“ңк°Җ мһ‘кұ°лӮҳ к°ҖлІјмҡ°л©ҙ мҠӨн…ҢлЎңмқҙл“ңлҘј нқүн„° лӮҙлЎң м§Ғм ‘ мЈјмӮ¬н•ҳлҠ” кІҪмҡ°лҸ„ мһҲлӢӨ. мҲҳмҲ мқҙлӮҳ л°©мӮ¬м„ м№ҳлЈҢм—җ 비н•ҙ нҡЁмңЁм Ғмқё м№ҳлЈҢлІ•мқҙлӮҳ, мЈјкё°м ҒмңјлЎң м•Ҫл¬јмқ„ мӮ¬мҡ©н• мҲҳлҸ„ мһҲлӢӨ. мөңк·јм—җлҠ” 5-FU л“ұмқҳ н•ӯм•”м ңлҘј нқүн„°м—җ мЈјмӮ¬н•ҙ мјҲлЎңмқҙл“ң м„ёнҸ¬ нҢҢкҙҙлҘј мң лҸ„н•ҳлҠ” м№ҳлЈҢлІ•лҸ„ мһҲлӢӨ.мјҲлЎңмқҙл“ңлҘј мҳҲл°©н•ҳкё° мң„н•ҙм„ мғҒмІҳк°Җ мғқкё°м§Җ м•ҠкІҢ н•ҳлҠ” кІҢ к°ҖмһҘ мөңм„ мқҙлӢӨ. н”јм№ҳ лӘ»н•ҙ мғҒмІҳк°Җ мғқкё°л©ҙ, м„ұмһҘмқёмһҗ л“ұмқҙ н•Ёмң лҗң м—°кі лӮҳ м Ғм Ҳн•ң л“ңл ҲмӢұ м ңн’Ҳмқ„ мӮ¬мҡ©н•ҳлҠ” кІҢ мўӢлӢӨ. к№Җ충нҳ„ көҗмҲҳлҠ” "мғҒмІҳ м№ҳмң кё°к°„мқ„ мөңлҢҖн•ң л№ лҘҙкІҢ н•ҳл©ҙ мјҲлЎңмқҙл“ң мІҙм§Ҳмқҙм–ҙлҸ„ л°ңмғқн•ҳм§Җ м•Ҡмқ„ мҲҳ мһҲлӢӨ"л©° "мқҙнӣ„м—җлҸ„ л¶Җмң„м—җ л”°лқј мӢӨлҰ¬мҪҳ кІ”мӢңнҠёлЎң м••л°•н•ҙмЈјкұ°лӮҳ мӢӨлҰ¬мҪҳ м„ұ분мқҳ нқүн„° м—°кі лЎң кҙҖлҰ¬лҘј н•ҙмЈјл©° мӮҙнҺҙліҙлҠ” кІҢ мўӢлӢӨ"кі л§җн–ҲлӢӨ.
-









![[лҮҢ мғқк°Ғм—”] н—ҲмӨҖмқҙмҷҖ мҶҗнқҘлҜјмқҳ лҮҢлҘј MRIлЎң м°ҚлҠ”лӢӨл©ҙ?](https://health.chosun.com/site/data/thumb_dir/2022/08/11/2022081101877_0_thumb.jpg)







![[мқҳлЈҢкі„ мҶҢмӢқ] 분лӢ№м°Ёлі‘мӣҗ, 2022 CHA көӯм ң л°”мқҙмҳӨмӢ¬нҸ¬м§Җм—„ к°ңмөң](https://health.chosun.com/site/data/thumb_dir/2022/08/11/2022081101190_0_thumb.jpg)
![[мқҳлЈҢкі„ мҶҢмӢқ] көӯлҰҪм•”м„јн„°, мҶҢм•„мІӯмҶҢл…„ мҷ„нҷ”мқҳлЈҢ мә нҺҳмқё нҺјміҗ](https://health.chosun.com/site/data/thumb_dir/2022/08/11/2022081101187_0_thumb.jpg)
![[мқҳн•ҷм№јлҹј] мғҲлҒј мҶҗк°ҖлқҪ мӘҪ мҶҗлӘ© м•„н”„лӢӨл©ҙ, TFCC нҢҢм—ҙ мқҳмӢ¬вҖҰ м№ҳлЈҢлІ•мқҖ?](https://health.chosun.com/site/data/thumb_dir/2022/08/11/2022081101145_0_thumb.jpg)