[ОюЖВ АЃШЃЛчРЧ СзРН] Јч ГњЧїАќ РРБо РЧЗс УМАш НЧХТ
"МПяОЦЛъКДПј ААРК БЙГЛ УжДы КДПјПЁМ ГњЧїАќПмАњ РЧЛчАЁ ОјОю РРБо ШЏРкАЁ ЛчИСЧпДйДТ АЭРЬ ИЛРЬ ЕЧГЊ"
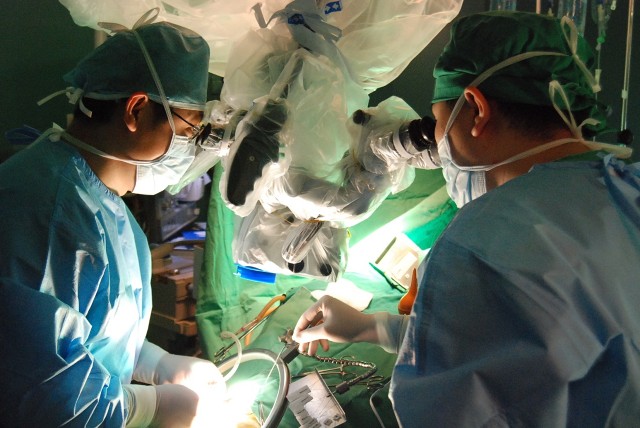
УжБй 37ММ МПяОЦЛъКДПј АЃШЃЛчАЁ ГњЕПИЦЗљПЁ РЧЧб ГњУтЧїЗЮ ЛчИСЧЯДТ ЛчАЧРЬ ЙњОюСГДй. ШЏРк ЛѓХТАЁ РЇСпЧи АГЕЮМњ(Ывдщтњ)РЛ ЧиОп ЧпСіИИ, ДчСї РЧЛчАЁ ОјОю МПяДыКДПјРИЗЮ РќПјЧб Ек ЛчИСЧпДй. УжАэРЧ МњБтПЭ НУНКХлРЛ РкЖћЧЯДТ СОЧеКДПјПЁМ ЙњОюСј РЯРЬЖѓ ИЙРК ЛчЖїРЬ РћРнРЬ ГюЖњДй. НХАцПмАњ РЧЛчЕщРК ЁАОЦЛъКДПј АЃШЃЛч ААРК ЛчЗЪАЁ ДЉБИПЁАдГЊ ЙњОюСњ Мі РжДТ РЯЁБРЬЖѓАэ АцАэЧбДй.
ОЦЛъКДПј АЃШЃЛч ЛчИС ШФ Л§ИэРЛ СТПьЧЯДТ ЧЪМіРЧЗсРЧ ПОЧЧб ЧіНЧПЁ ДыЧи АќНЩРЬ С§СпЕЧАэ РжДй. Бз СпПЁМЕЕ ФЁИэРћРЮ ГњЧїАќ МіМњРЧ АцПь ОеРИЗЮ РЧЛчАЁ ОјОю БЙЙЮРЧ Л§ИэРЬ РЇЧшЧиСњ АЭРЬЖѓАэ ЧбДй. РЬЙЬ СіЙцРЧ ХЋ КДПјПЁДТ ГњЧїАќПмАњ РЧЛчАЁ Чб ИэПЁ КвАњЧи 365РЯ 24НУАЃ УМСІЗЮ ЕЙОЦАЁДТ АЭРЬ КвАЁДЩЧб ЛѓШВРЬЖѓАэ ЧбДй. ГњЧїАќПмАњДТ НХАцПмАњРЧ ММКЮ РќАјРЬДй. ГњЧїАќ АГЕЮМњАњ ИгИЎИІ ПСі ОЪАэ ЧЯДТ ГњЧїАќ СпРч НУМњРЛ СжЗЮ ДуДчЧбДй. ГњЧїАќ СњШЏРК БЙГЛ ЛчИСПјРЮ 4РЇ. ИХГт 2ИИ 5000Иэ~3ИИ Иэ ЙпЛ§ЧЯДТ ГњУтЧї ШЏРкДТ И№ЕЮ ГњЧїАќПмАњПЁМ МіМњРЬГЊ НУМњРЛ ЧиОп ЧЯАэ, ГњАцЛі ШЏРк СпПЁМЕЕ ЛѓДчМіДТ ГњЧїАќПмАњ РЧЛчАЁ ЧїРќСІАХМњРЛ ЧиОп ЧбДй.
ЧяНКСЖМБРК 3ШИПЁ АЩУФ РРБо ГњЧїАќ РЧЗс УМАшРЧ НЧХТПЭ ЧиЙ§ПЁ ДыЧи СЖИэЧбДй.
ЁоРЧЛч Чб ИэРЬ 365РЯ 24НУАЃ ДчСї
ГњУтЧїЁЄГњАцЛі ААРК ГњЧїАќ СњШЏРК ПЙАэ ОјРЬ УЃОЦПТДй. РРБо СњШЏРЬАэ, ЙйЗЮ АГЕЮМњ ААРК АэЕЕРЧ МњБтАЁ ПфБИЕЧДТ СњШЏРЬБтЕЕ ЧЯДй. ХЌИГ АсТћМњ(ЦФПЕШ ГњЧїАќ КЮРЇИІ ХЌИГРИЗЮ С§ДТ МіМњ) ААРК АГЕЮМњРК НХАцПмАњ БГМіАЁ ЕХЕЕ 5ГтРК АцЧшРЛ НзОЦОп РкНХРжАд МіМњЧв Мі РжДйАэ ЧбДй. БзЗБЕЅ, ГњЧїАќПмАњ РЧЛч МіАЁ Р§ДыРћРИЗЮ КЮСЗЧЯДй.
ДыЧбНХАцПмАњЧаШИПЁМ РќБЙ 85АГ РќАјРЧ МіЗУ КДПј РЧЗс РЮЗТРЛ ЛьЦьКЛ АсАњ, 100ЗЪ РЬЛѓРЧ ХЌИГ АсТћМњРЛ АцЧшЧб МїЗУЕШ АГЕЮМњ РЧЛчДТ 133ИэПЁ КвАњЧпДй. Чб КДПјДч МїЗУЕШ АГЕЮМњ РЧЛчАЁ 2ИэРЬ УЄ ОШЕЧИч, БзАЭЕЕ МіЕЕБЧПЁ ФЁПьУФ РжДй. СіЙц КДПјРЧ АцПь Чб ИэРЬ АГЕЮМњРЛ ДуДчЧЯАэ РжОю РЧЗс АјЙщРЛ ОјОжЗСИщ 365РЯ 24НУАЃ ДчСїРЛ МОп ЧЯДТ ЛѓШВ. ДыЧбГњЧїАќПмАњЧаШИ БшПыЙш ЛѓРгРЬЛч(ММКъЖѕНККДПј)ДТ ЁАЧб ИэРЬ ДчСїРЛ МБДйДТ АЭРК ЧіНЧРћРИЗЮ ИЛРЬ ОШ ЕШДйЁБИч ЁАКДПјДч УжМв 3ИэРЧ ГњЧїАќПмАњ РЧЛчАЁ ЧЪПфЧЯИч РЬСп 2ИэРК АГЕЮМњРЬ АЁДЩЧб МїЗУЕШ РЧЛчПЉОп ЧбДйЁБАэ ИЛЧпДй.
ЁоБЧПЊНЩГњЧїАќМОХЭ, НХАцПмАњ 1ИэРЬ БтСи?
ЧіРч РќБЙПЁДТ БЙИГДыКДПјРЛ СпНЩРИЗЮ ЁЎБЧПЊНЩГњЧїАќСњШЏМОХЭЁЏАЁ 14Аї СіСЄЕХ РжДй. Л§ИэРЛ РЇЧљЧЯДТ СпСѕ РРБоСњШЏРЮ ГњСЙСпЁЄНЩБйАцЛі ШЏРкИІ ЛЁИЎ, Рп ФЁЗсЧЯБт РЇЧи БЙАЁНЩГњЧїАќСЄУЅПЁ ЕћЖѓ 2008ГтПЁ АГМвЕЦДй. БзЗБЕЅ, БЧПЊНЩГњЧїАќСњШЏМОХЭ 2022Гт ПюПЕСіФЇПЁ ЕћИЃИщ ГњСЙСпРЛ ДуДчЧЯДТ НХАцАњ РќЙЎРЧДТ 3ИэРЬСіИИ, ГњСЙСп МіМњРЬ АЁДЩЧб НХАцПмАњ РќЙЎРЧДТ Чб ИэПЁ КвАњЧЯДй. ОЦЛъКДПј ЛчЗЪУГЗГ ДуДч РЧЛчАЁ ЧиПм ЧаШИГЊ ШоАЁИІ АЁИщ ДчПЌШї АГЕЮМњРЛ С§ЕЕЧв Мі РжДТ РЧЛчДТ ОјАд ЕШДй. ДыЧбГњЧїАќГЛФЁЗсРЧЧаШИ НХНТШЦ СЄУЅРЬЛч(КаДчТїКДПј)ДТ "ЧиДч СЄУЅРЛ ИИЕхДТ РќЙЎАЁ С§ДмПЁ НХАцПмАњАЁ ЙшСІЕЦДйЁБИч ЁАГњСЙСпРЧ УжСО СјЗсАњРЮ НХАцПмАњИІ ЙшСІНУФзДйДТ АЭРК СпСѕ НЩГњЧїАќСњШЏПЁ ДыЧб РЮНФ КЮРчПЁМ ПТ АсАњЁБЖѓАэ ИЛЧпДй.
ЁоРЧЗс РЮЗТ КЮСЗ, Пж?
ГњЧїАќПмАњ РЧЛчРЧ КЮСЗРК ПЙАэЕЦДй. ГєРК БйЙЋ АЕЕПЁ КёЧи РЧЗс МіАЁАЁ ГЗБт ЖЇЙЎ. АэГЕЕ МіМњЗЮ РЧЗс ЛчАэ РЇЧшРК ГєАэ, РќАјРЧ МіЗУ АњСЄРЧ ОюЗСПђРЬ ФПМ НХАцПмАњ РќАјРЛ МБХУЧпДй ЧиЕЕ СпЕЕ ХЛЖєРЬ ИЙДй. РЬЗБ РЬРЏЗЮ НХАцПмАњ РќЙЎРЧ ЙшУт МіДТ ЧиИЖДй СйОюЕхДТ УпММДй.(2018Гт 91ИэПЁМ 2022Гт 78ИэРИЗЮ АЈМв) АдДйАЁ НХАцПмАњ РќЙЎРЧ Сп ГњЧїАќПмАњ ММКЮ РќАјРкДТ 20% ГЛПмПЁ КвАњЧЯДй. Чб Чи НХАцПмАњ РќЙЎРЧАЁ 80ИэТы ЙшУтЕЧИщ ГњЧїАќПмАњ РќАј СіПјРкДТ 20ИэЕЕ ЕЧСі ОЪДТДй. НХНТШЦ СЄУЅРЬЛчДТ ЁАГњЧїАќПмАњ РЧЛчДТ 1ГтПЁ 180~350РЯ ДчСїРЛ МДТ АцПьАЁ ИЙАэ, Х№БйЧиЕЕ ФнРЬ ПЭМ ДйНУ ГЊПЭОп ЧЯДТ АцПьЕЕ ШчЧЯДйЁБИч ЁАОпАЃ РРБо ШЏРкЖѓЕЕ РжРИИщ 6~8НУАЃ МіМњЧЯАэ ОЦФЇ 7НУКЮХЭ СЄБд РЯСЄРЛ МвШЧиОп ЧбДйЁБАэ ИЛЧпДй. БзДТ ЁАЛчИэАЈИИРИЗЮ РЯЧЯДТ АЭРЬ АЅМіЗЯ ОюЗСПю ЧіНЧЁБРЬЖѓАэ ЧпДй.
ЁоХЮОјРЬ ГЗРК РЧЗсМіАЁ, ЁАГРЬЕЕ, РЇЧшЕЕ Ею ЙнПЕ ОШ ЕХЁБ
ГњЧїАќ МіМњРЧ РЧЗс МіАЁДТ ХЮОјРЬ ГЗДй. ПьИЎГЊЖѓ ГњЧїАќ МіМњРЧ РЧЗс МіАЁДТ РЯКЛАњ КёБГЧпРЛ ЖЇ 20% ГЛПмДй. ПЙФСДы ГњЕПИЦЗљ ХЌИГ АсТћМњРЧ АцПь РЯКЛРК МіАЁАЁ 1140ИИПјРЮ ЙнИщ, ЧбБЙРК 242ИИПјПЁ КвАњЧЯДй. ТїРЬДТ OECD РќУМ БЙАЁЗЮ ШЎДыЧиЕЕ ИЖТљАЁСіДй. 2020Гт ЁЎOECD КИАЧХыАшЁЏПЁ ЕћИЃИщ ЙЬБЙРЧ РЧЗсМіАЁИІ 100РИЗЮ ЕзРЛ ЖЇ 1РЇДТ 139РЮ НКРЇНКПДДй. OECD БЙАЁ ЦђБеРК 72ПДАэ ПьИЎГЊЖѓДТ 48ПЁ БзУЦДй. РЬКИДй ГЗРК РЧЗсМіАЁИІ АЁСіАэ РжДТ ГЊЖѓДТ ЧыАЁИЎ, ЦњЖѕЕх, УМФк, ЗЏНУОЦ Ею РЬОњДй.
РЬЗИАд ТїРЬАЁ ГЊДТ ПјРЮРК АЁЛъСЁМі ЧзИёРЬ ОјБт ЖЇЙЎРЬДй. ГњЧїАќРЛ ХЌИГРИЗЮ ЙДТ МіМњРЮ ЁЎХЌИГ АсТћМњЁЏРЛ ПЙЗЮ ЕщОњРЛ ЖЇ, РЯКЛРК АЁЛъСЁМі ЧзИёРЬ РжДй. МіМњ ГРЬЕЕ ЕюПЁ ЕћЖѓ ММКЮРћРЮ АЁЛъСЁМі ЧзИёРЬ РжАэ, МіАЁИІ ТїЕю КЮПЉЧЯАэ РжДй.
БшПыЙш ЛѓРгРЬЛчДТ ЁАГњЧїАќ МіМњРК МіМњЗЮ ГЁГЊДТ АЭРЬ ОЦДЯЖѓ РЬШФ ЛѓДч БтАЃ СпШЏРк ФЁЗсИІ ЧиОп ЧбДйЁБИч ЁАГЊРЧ АцПь АГЕЮМњИИ ЧЯДТЕЅ, РЧЛчЁЄАЃШЃЛчЁЄСпШЏРкНЧ РЮЗТ Ею РЮАЧКё, РчЗсКё, АцКё ЕюРЛ АэЗСЧЯИщ МіМњРЛ Чв ЖЇИЖДй 4%ОП РћРкАЁ ГДйЁБАэ ЧпДй.
УжБй 37ММ МПяОЦЛъКДПј АЃШЃЛчАЁ ГњЕПИЦЗљПЁ РЧЧб ГњУтЧїЗЮ ЛчИСЧЯДТ ЛчАЧРЬ ЙњОюСГДй. ШЏРк ЛѓХТАЁ РЇСпЧи АГЕЮМњ(Ывдщтњ)РЛ ЧиОп ЧпСіИИ, ДчСї РЧЛчАЁ ОјОю МПяДыКДПјРИЗЮ РќПјЧб Ек ЛчИСЧпДй. УжАэРЧ МњБтПЭ НУНКХлРЛ РкЖћЧЯДТ СОЧеКДПјПЁМ ЙњОюСј РЯРЬЖѓ ИЙРК ЛчЖїРЬ РћРнРЬ ГюЖњДй. НХАцПмАњ РЧЛчЕщРК ЁАОЦЛъКДПј АЃШЃЛч ААРК ЛчЗЪАЁ ДЉБИПЁАдГЊ ЙњОюСњ Мі РжДТ РЯЁБРЬЖѓАэ АцАэЧбДй.
ОЦЛъКДПј АЃШЃЛч ЛчИС ШФ Л§ИэРЛ СТПьЧЯДТ ЧЪМіРЧЗсРЧ ПОЧЧб ЧіНЧПЁ ДыЧи АќНЩРЬ С§СпЕЧАэ РжДй. Бз СпПЁМЕЕ ФЁИэРћРЮ ГњЧїАќ МіМњРЧ АцПь ОеРИЗЮ РЧЛчАЁ ОјОю БЙЙЮРЧ Л§ИэРЬ РЇЧшЧиСњ АЭРЬЖѓАэ ЧбДй. РЬЙЬ СіЙцРЧ ХЋ КДПјПЁДТ ГњЧїАќПмАњ РЧЛчАЁ Чб ИэПЁ КвАњЧи 365РЯ 24НУАЃ УМСІЗЮ ЕЙОЦАЁДТ АЭРЬ КвАЁДЩЧб ЛѓШВРЬЖѓАэ ЧбДй. ГњЧїАќПмАњДТ НХАцПмАњРЧ ММКЮ РќАјРЬДй. ГњЧїАќ АГЕЮМњАњ ИгИЎИІ ПСі ОЪАэ ЧЯДТ ГњЧїАќ СпРч НУМњРЛ СжЗЮ ДуДчЧбДй. ГњЧїАќ СњШЏРК БЙГЛ ЛчИСПјРЮ 4РЇ. ИХГт 2ИИ 5000Иэ~3ИИ Иэ ЙпЛ§ЧЯДТ ГњУтЧї ШЏРкДТ И№ЕЮ ГњЧїАќПмАњПЁМ МіМњРЬГЊ НУМњРЛ ЧиОп ЧЯАэ, ГњАцЛі ШЏРк СпПЁМЕЕ ЛѓДчМіДТ ГњЧїАќПмАњ РЧЛчАЁ ЧїРќСІАХМњРЛ ЧиОп ЧбДй.
ЧяНКСЖМБРК 3ШИПЁ АЩУФ РРБо ГњЧїАќ РЧЗс УМАшРЧ НЧХТПЭ ЧиЙ§ПЁ ДыЧи СЖИэЧбДй.
ЁоРЧЛч Чб ИэРЬ 365РЯ 24НУАЃ ДчСї
ГњУтЧїЁЄГњАцЛі ААРК ГњЧїАќ СњШЏРК ПЙАэ ОјРЬ УЃОЦПТДй. РРБо СњШЏРЬАэ, ЙйЗЮ АГЕЮМњ ААРК АэЕЕРЧ МњБтАЁ ПфБИЕЧДТ СњШЏРЬБтЕЕ ЧЯДй. ХЌИГ АсТћМњ(ЦФПЕШ ГњЧїАќ КЮРЇИІ ХЌИГРИЗЮ С§ДТ МіМњ) ААРК АГЕЮМњРК НХАцПмАњ БГМіАЁ ЕХЕЕ 5ГтРК АцЧшРЛ НзОЦОп РкНХРжАд МіМњЧв Мі РжДйАэ ЧбДй. БзЗБЕЅ, ГњЧїАќПмАњ РЧЛч МіАЁ Р§ДыРћРИЗЮ КЮСЗЧЯДй.
ДыЧбНХАцПмАњЧаШИПЁМ РќБЙ 85АГ РќАјРЧ МіЗУ КДПј РЧЗс РЮЗТРЛ ЛьЦьКЛ АсАњ, 100ЗЪ РЬЛѓРЧ ХЌИГ АсТћМњРЛ АцЧшЧб МїЗУЕШ АГЕЮМњ РЧЛчДТ 133ИэПЁ КвАњЧпДй. Чб КДПјДч МїЗУЕШ АГЕЮМњ РЧЛчАЁ 2ИэРЬ УЄ ОШЕЧИч, БзАЭЕЕ МіЕЕБЧПЁ ФЁПьУФ РжДй. СіЙц КДПјРЧ АцПь Чб ИэРЬ АГЕЮМњРЛ ДуДчЧЯАэ РжОю РЧЗс АјЙщРЛ ОјОжЗСИщ 365РЯ 24НУАЃ ДчСїРЛ МОп ЧЯДТ ЛѓШВ. ДыЧбГњЧїАќПмАњЧаШИ БшПыЙш ЛѓРгРЬЛч(ММКъЖѕНККДПј)ДТ ЁАЧб ИэРЬ ДчСїРЛ МБДйДТ АЭРК ЧіНЧРћРИЗЮ ИЛРЬ ОШ ЕШДйЁБИч ЁАКДПјДч УжМв 3ИэРЧ ГњЧїАќПмАњ РЧЛчАЁ ЧЪПфЧЯИч РЬСп 2ИэРК АГЕЮМњРЬ АЁДЩЧб МїЗУЕШ РЧЛчПЉОп ЧбДйЁБАэ ИЛЧпДй.
ЁоБЧПЊНЩГњЧїАќМОХЭ, НХАцПмАњ 1ИэРЬ БтСи?
ЧіРч РќБЙПЁДТ БЙИГДыКДПјРЛ СпНЩРИЗЮ ЁЎБЧПЊНЩГњЧїАќСњШЏМОХЭЁЏАЁ 14Аї СіСЄЕХ РжДй. Л§ИэРЛ РЇЧљЧЯДТ СпСѕ РРБоСњШЏРЮ ГњСЙСпЁЄНЩБйАцЛі ШЏРкИІ ЛЁИЎ, Рп ФЁЗсЧЯБт РЇЧи БЙАЁНЩГњЧїАќСЄУЅПЁ ЕћЖѓ 2008ГтПЁ АГМвЕЦДй. БзЗБЕЅ, БЧПЊНЩГњЧїАќСњШЏМОХЭ 2022Гт ПюПЕСіФЇПЁ ЕћИЃИщ ГњСЙСпРЛ ДуДчЧЯДТ НХАцАњ РќЙЎРЧДТ 3ИэРЬСіИИ, ГњСЙСп МіМњРЬ АЁДЩЧб НХАцПмАњ РќЙЎРЧДТ Чб ИэПЁ КвАњЧЯДй. ОЦЛъКДПј ЛчЗЪУГЗГ ДуДч РЧЛчАЁ ЧиПм ЧаШИГЊ ШоАЁИІ АЁИщ ДчПЌШї АГЕЮМњРЛ С§ЕЕЧв Мі РжДТ РЧЛчДТ ОјАд ЕШДй. ДыЧбГњЧїАќГЛФЁЗсРЧЧаШИ НХНТШЦ СЄУЅРЬЛч(КаДчТїКДПј)ДТ "ЧиДч СЄУЅРЛ ИИЕхДТ РќЙЎАЁ С§ДмПЁ НХАцПмАњАЁ ЙшСІЕЦДйЁБИч ЁАГњСЙСпРЧ УжСО СјЗсАњРЮ НХАцПмАњИІ ЙшСІНУФзДйДТ АЭРК СпСѕ НЩГњЧїАќСњШЏПЁ ДыЧб РЮНФ КЮРчПЁМ ПТ АсАњЁБЖѓАэ ИЛЧпДй.
ЁоРЧЗс РЮЗТ КЮСЗ, Пж?
ГњЧїАќПмАњ РЧЛчРЧ КЮСЗРК ПЙАэЕЦДй. ГєРК БйЙЋ АЕЕПЁ КёЧи РЧЗс МіАЁАЁ ГЗБт ЖЇЙЎ. АэГЕЕ МіМњЗЮ РЧЗс ЛчАэ РЇЧшРК ГєАэ, РќАјРЧ МіЗУ АњСЄРЧ ОюЗСПђРЬ ФПМ НХАцПмАњ РќАјРЛ МБХУЧпДй ЧиЕЕ СпЕЕ ХЛЖєРЬ ИЙДй. РЬЗБ РЬРЏЗЮ НХАцПмАњ РќЙЎРЧ ЙшУт МіДТ ЧиИЖДй СйОюЕхДТ УпММДй.(2018Гт 91ИэПЁМ 2022Гт 78ИэРИЗЮ АЈМв) АдДйАЁ НХАцПмАњ РќЙЎРЧ Сп ГњЧїАќПмАњ ММКЮ РќАјРкДТ 20% ГЛПмПЁ КвАњЧЯДй. Чб Чи НХАцПмАњ РќЙЎРЧАЁ 80ИэТы ЙшУтЕЧИщ ГњЧїАќПмАњ РќАј СіПјРкДТ 20ИэЕЕ ЕЧСі ОЪДТДй. НХНТШЦ СЄУЅРЬЛчДТ ЁАГњЧїАќПмАњ РЧЛчДТ 1ГтПЁ 180~350РЯ ДчСїРЛ МДТ АцПьАЁ ИЙАэ, Х№БйЧиЕЕ ФнРЬ ПЭМ ДйНУ ГЊПЭОп ЧЯДТ АцПьЕЕ ШчЧЯДйЁБИч ЁАОпАЃ РРБо ШЏРкЖѓЕЕ РжРИИщ 6~8НУАЃ МіМњЧЯАэ ОЦФЇ 7НУКЮХЭ СЄБд РЯСЄРЛ МвШЧиОп ЧбДйЁБАэ ИЛЧпДй. БзДТ ЁАЛчИэАЈИИРИЗЮ РЯЧЯДТ АЭРЬ АЅМіЗЯ ОюЗСПю ЧіНЧЁБРЬЖѓАэ ЧпДй.
ЁоХЮОјРЬ ГЗРК РЧЗсМіАЁ, ЁАГРЬЕЕ, РЇЧшЕЕ Ею ЙнПЕ ОШ ЕХЁБ
ГњЧїАќ МіМњРЧ РЧЗс МіАЁДТ ХЮОјРЬ ГЗДй. ПьИЎГЊЖѓ ГњЧїАќ МіМњРЧ РЧЗс МіАЁДТ РЯКЛАњ КёБГЧпРЛ ЖЇ 20% ГЛПмДй. ПЙФСДы ГњЕПИЦЗљ ХЌИГ АсТћМњРЧ АцПь РЯКЛРК МіАЁАЁ 1140ИИПјРЮ ЙнИщ, ЧбБЙРК 242ИИПјПЁ КвАњЧЯДй. ТїРЬДТ OECD РќУМ БЙАЁЗЮ ШЎДыЧиЕЕ ИЖТљАЁСіДй. 2020Гт ЁЎOECD КИАЧХыАшЁЏПЁ ЕћИЃИщ ЙЬБЙРЧ РЧЗсМіАЁИІ 100РИЗЮ ЕзРЛ ЖЇ 1РЇДТ 139РЮ НКРЇНКПДДй. OECD БЙАЁ ЦђБеРК 72ПДАэ ПьИЎГЊЖѓДТ 48ПЁ БзУЦДй. РЬКИДй ГЗРК РЧЗсМіАЁИІ АЁСіАэ РжДТ ГЊЖѓДТ ЧыАЁИЎ, ЦњЖѕЕх, УМФк, ЗЏНУОЦ Ею РЬОњДй.
РЬЗИАд ТїРЬАЁ ГЊДТ ПјРЮРК АЁЛъСЁМі ЧзИёРЬ ОјБт ЖЇЙЎРЬДй. ГњЧїАќРЛ ХЌИГРИЗЮ ЙДТ МіМњРЮ ЁЎХЌИГ АсТћМњЁЏРЛ ПЙЗЮ ЕщОњРЛ ЖЇ, РЯКЛРК АЁЛъСЁМі ЧзИёРЬ РжДй. МіМњ ГРЬЕЕ ЕюПЁ ЕћЖѓ ММКЮРћРЮ АЁЛъСЁМі ЧзИёРЬ РжАэ, МіАЁИІ ТїЕю КЮПЉЧЯАэ РжДй.
БшПыЙш ЛѓРгРЬЛчДТ ЁАГњЧїАќ МіМњРК МіМњЗЮ ГЁГЊДТ АЭРЬ ОЦДЯЖѓ РЬШФ ЛѓДч БтАЃ СпШЏРк ФЁЗсИІ ЧиОп ЧбДйЁБИч ЁАГЊРЧ АцПь АГЕЮМњИИ ЧЯДТЕЅ, РЧЛчЁЄАЃШЃЛчЁЄСпШЏРкНЧ РЮЗТ Ею РЮАЧКё, РчЗсКё, АцКё ЕюРЛ АэЗСЧЯИщ МіМњРЛ Чв ЖЇИЖДй 4%ОП РћРкАЁ ГДйЁБАэ ЧпДй.
ДыЧбНХАцПмАњЧаШИ БшПьАц РЬЛчРх(АЁУЕДы БцКДПј)РК ЁАМіМњРЧ РЇЧшЕЕДТ ГєРКЕЅ МіАЁДТ ГЗРИДЯ РЬИІ НУЧрЧЯДТ КДПјРЬГЊ РЧЗсСјРЬ СЁСЁ СйОюЕщАэ РжДТ ЛѓШВЁБРЬЖѓИч ЁАОеРИЗЮДТ ГњЧїАќ ШЏРкИІ МіМњЧв РЧЛчАЁ ОјОю ЛчИСЧЯДТ РЯРЬ ЙњОюСњ Мі РжДйЁБАэ ЧпДй.