-
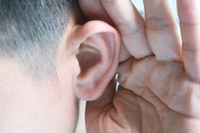
к·Җм—җм„ң к°‘мһ‘мҠӨлҹ¬мҡҙ мқҙлӘ…кіј н•Ёк»ҳ лӮңмІӯ мҰқмғҒмқҙ м°ҫм•„мҳӨлҠ” лҸҢл°ңм„ұ лӮңмІӯ нҷҳмһҗлҠ” м§ҖмҶҚм ҒмңјлЎң мҰқк°Җн•ҳкі мһҲлӢӨ. лҸҢл°ңм„ұ лӮңмІӯмқҖ лӢЁмҲңн•ң мқҙлӘ…мқҙлқј мғқк°Ғн•ҙ м№ҳлЈҢлҘј лҜёлЈЁлӢӨ л’ӨлҠҰкІҢ л°ңкІ¬лҗҳл©ҙ нҡҢліөмқҙ м–ҙл өкі , л“ңл¬јкІҢлҠ” лҮҢмў…м–‘ л“ұ лҮҢм§Ҳнҷҳмқҳ 징нӣ„мқј мҲҳлҸ„ мһҲм–ҙ 조기진лӢЁмқҙ л§Өмҡ° мӨ‘мҡ”н•ҳлӢӨ. ліҙлқјл§Өлі‘мӣҗ мқҙ비мқёнӣ„кіј к№ҖмҳҒнҳё көҗмҲҳмқҳ мһҗл¬ёмңјлЎң лҸҢл°ңм„ұ лӮңмІӯм—җ лҢҖн•ҙ м•Ңм•„ліёлӢӨ.в—Үк°‘мһ‘мҠӨлҹ¬мҡҙ 'мӮҗ мҶҢлҰ¬', лҸҢл°ңм„ұ лӮңмІӯ мқҳмӢ¬лҸҢл°ңм„ұ лӮңмІӯмқҖ мҲңмқҢмІӯл ҘкІҖмӮ¬лҘј мӢңн•ҙ 3к°ң мқҙмғҒмқҳ м—°мҶҚлҗң мЈјнҢҢмҲҳм—җм„ң 30dB мқҙмғҒмқҳ мІӯл ҘмҶҗмӢӨмқҙ 3мқј мқҙлӮҙм—җ л°ңмғқн•ң к°җк°ҒмӢ кІҪм„ұ лӮңмІӯмқ„ л§җн•ңлӢӨ. к·Җм—җм„ң вҖҳмӮҗ-вҖҷ н•ҳлҠ” мҶҢлҰ¬к°Җ лҠҗк»ҙм§Җкұ°лӮҳ к·Җк°Җ л§үнһҢ лҠҗлӮҢмқҙ л“Өкі , л•Ңл•ҢлЎң нҳ„кё°мҰқмқҙ лҸҷл°ҳлҗҳкё°лҸ„ н•ңлӢӨ. лҸҢл°ңм„ұ лӮңмІӯмқҖ лҢҖк°ң н•ңмӘҪ к·Җм—җм„ңл§Ң лӮҳнғҖлӮҳкі мӨ‘л…„мёөм—җм„ң к°ҖмһҘ л§Һмқҙ л°ңмғқн•ҳл©° м—°к°„ мң лі‘лҘ мқҖ 10л§Ң лӘ… лӢ№ 5~20лӘ… м •лҸ„лЎң ліҙкі лҗңлӢӨ.в—ҮмЎ°кё° 진лӢЁ, м№ҳлЈҢ м „лһө м„ нғқмқҙ мӨ‘мҡ”н•ҙлҸҢл°ңм„ұ лӮңмІӯмқҖ л°ңлі‘ мӣҗмқёмқҙ 분лӘ…н•ҳм§Җ м•ҠмңјлҜҖлЎң лӮңмІӯмқҳ мӣҗмқёмқҙ лҗ л§Ңн•ң мҡ”мқёл“Өмқ„ м°ЁлЎҖлҢҖлЎң м ңмҷён•ҙ лӮҳк°Җл©° 진лӢЁн•ңлӢӨ. к·Җм—җ мқҙмғҒмҰқм„ёк°Җ лӮҳнғҖлӮң мқҙнӣ„ кІҪкіјлҗң мӢңк°„мқҙлӮҳ мөңк·јмқҳ мңЎмІҙм Ғ, м •мӢ м Ғ нҷңлҸҷ, лҸҷл°ҳмҰқмғҒ л“ұмқҖ мӨ‘мҡ”н•ң кі л Өмҡ”мқёмқҙлӢӨ. кё°ліём Ғмқё лі‘л Ҙ мІӯм·Ё нӣ„ мІӯл ҘкІҖмӮ¬лҘј нҶөн•ҙ лӮңмІӯмқҳ м •лҸ„мҷҖ м–‘мғҒмқ„ нҢҢм•…н•ҳкі , н•„мҡ”м—җ л”°лқј мў…м–‘ мң л¬ҙ к°җлі„мқ„ мң„н•ҙ MRI л“ұмқҳ мҳҒмғҒ кІҖмӮ¬лҸ„ 진н–үн•ңлӢӨ.лҸҢл°ңм„ұ лӮңмІӯмқҖ мЈјлЎң м „мӢ м Ғ мҠӨн…ҢлЎңмқҙл“ң м•Ҫл¬јмҡ”лІ•мқ„ мӮ¬мҡ©н•ҳлҠ”лҚ°, мқҙлҮЁм ң л“ұмқ„ мӮ¬мҡ©н•ҳкё°лҸ„ н•ҳкі лі‘н•©мҡ”лІ•мңјлЎң кі л§ү м•ҲмӘҪм—җ мҠӨн…ҢлЎңмқҙл“ң м•Ҫл¬јмқ„ м§Ғм ‘ мЈјмӮ¬нҲ¬м—¬н•ҳкё°лҸ„ н•ңлӢӨ. м№ҳлЈҢ кіјм •м—җм„ң мІӯл Ҙмқ„ л°ҳліөм ҒмңјлЎң кІҖмӮ¬н•ҳл©° 추к°Җм Ғмқё м№ҳлЈҢлІ•мқ„ кі л Өн• мҲҳлҸ„ мһҲлӢӨ. л¬ҙм—ҮліҙлӢӨ мҙҲкё°м—җ к°ңлі„ нҷҳмһҗмқҳ лӮңмІӯмғҒнғңм—җ л§һлҠ” м Ғм Ҳн•ң м№ҳлЈҢм „лһөмқҳ м„ нғқмқҙ м№ҳлЈҢ м„ұкіөм—җ мӨ‘мҡ”н•ң мҡ”мҶҢлӢӨ.в—ҮлӢЁмҲң мқҙлӘ…мңјлЎң мғқк°Ғн•ҙ л°©м№ҳн•ҳл©ҙ мң„н—ҳлҢҖл¶Җ분 н•ң лІҲмҜӨмқҖ мһҗмӢ мқҳ к·Җм—җм„ң к°‘мһҗкё° мҶҢлҰ¬к°Җ л“ӨлҰ¬лӢӨк°Җ мқҙлӮҙ мӮ¬лқјм§„ кІҪн—ҳмқҙ мһҲмқ„ кІғмқҙлӢӨ. к·ёлҹ¬лӮҳ мқҙлӘ…мқҖ лҸҢл°ңм„ұ лӮңмІӯм—җм„ң 80~90% л№ҲлҸ„лЎң лҸҷл°ҳлҗҳлҠ” мЈјмҡ” мҰқмғҒмқҙлҜҖлЎң к°ҖліҚкІҢ мғқк°Ғн•ҳкі л°©м№ҳн•ҳл©ҙ м№ҳлЈҢм—җ мӢӨнҢЁн• мң„н—ҳмқҙ л§Өмҡ° лҶ’лӢӨ. мӢ¬н•ҳм§Җ м•ҠмқҖ лҸҢл°ңм„ұ лӮңмІӯмқҖ мЎ°кё°м—җ л°ңкІ¬н•ҙ м№ҳлЈҢн•ҳл©ҙ мҳҲнӣ„к°Җ мўӢмқҖлҚ°, мғҒлӢ№мҲҳ нҷҳмһҗлҠ” ліёмқёмқҳ лӮңмІӯ мӮ¬мӢӨмқ„ мҙҲкё°м—җ мқём§Җн•ҳм§Җ лӘ»н•ңлӢӨ. м№ҳлЈҢ мӢңкё°лҘј лҶ“м№ҳл©ҙ нҡҢліө к°ҖлҠҘм„ұмқҙ л–Ём–ҙм§Җкі , мҳҒкө¬м ҒмңјлЎң мІӯл Ҙмқ„ мһғмқ„ мҲҳлҸ„ мһҲкё° л•Ңл¬ём—җ мқҙлӘ…кіј н•Ёк»ҳ лӮңмІӯмқҙ мқҳмӢ¬лҗңлӢӨл©ҙ мҰқмғҒмқҙ к°ҖліҚлҚ”лқјлҸ„ мӢ мҶҚнһҲ 진лЈҢлҘј л°ӣм•„м•ј н•ңлӢӨ.в—Үк°‘мһ‘мҠӨлҹ¬мҡҙ мқҙлӘ…, лҮҢм§Ҳнҷҳ 징нӣ„мқј мҲҳлҸ„лҸҢл°ңм„ұ лӮңмІӯмқҳ 조기진лӢЁмқҙ мӨ‘мҡ”н•ң лӢӨлҘё мқҙмң лЎңлҠ” к·Җм—җм„ң лӮҳнғҖлӮҳлҠ” мқҙмғҒ мҰқмғҒмқҙ лҮҢмў…м–‘мқҳ лҸҷл°ҳмҰқмғҒмқј мҲҳлҸ„ мһҲкё° л•Ңл¬ёмқҙлӢӨ. мӢӨм ң мөңк·ј к№ҖмҳҒнҳё көҗмҲҳнҢҖмқҙ лҸҢл°ңм„ұ лӮңмІӯ нҷҳмһҗ 535лӘ…мқҳ лҮҢ MRI мҳҒмғҒмқ„ 분м„қн•ҙліҙлӢҲ, 3.4%м—җ н•ҙлӢ№н•ҳлҠ” 18лӘ…м—җм„ң л°ңлі‘лҗң к·Җ мқём ‘ л¶Җмң„м—җм„ң нҸүк· 10.71mm нҒ¬кё°мқҳ лҮҢмў…м–‘мқҙ л°ңкІ¬лҗҗлӢӨ. нҠ№нһҲ мқҙл“ӨмқҖ лӮңмІӯ мҰқмғҒ мҷём—җ лҮҢмў…м–‘мқ„ мқҳмӢ¬н• л§Ңн•ң мҰқмғҒмқҙ нҷ•мқёлҗҳм§Җ м•Ҡм•ҳлҠ”лҚ°, мқҙлЎң мқён•ҙ лӢЁмҲңн•ң мқҙлӘ…мңјлЎң м°©к°Ғн•ҙ лҮҢмў…м–‘мқҙ м№ҳлЈҢлҗҳм§Җ м•Ҡкі м•…нҷ”н• мң„н—ҳмқҙ л§Өмҡ° лҶ’лӢӨкі нҢҗлӢЁн–ҲлӢӨ. лҮҢмў…м–‘мқҖ л°©м№ҳн•ҳл©ҙ кұҙк°•мқ„ нҒ¬кІҢ мң„нҳ‘н• мҲҳ мһҲлҠ” м§Ҳнҷҳмқё л§ҢнҒј, лҸҢл°ңм„ұ лӮңмІӯ мҰқм„ёк°Җ лӮҳнғҖлӮ¬мқ„ л•ҢлҠ” м§ҖмІҙ м—Ҷмқҙ мқҙ비мқёнӣ„кіјлҘј л°©л¬ён•ҙ мһҗмӢ мқҳ мғҒнғңлҘј л©ҙл°ҖнһҲ мӮҙнҺҙлҙҗм•ј н•ңлӢӨ.в—ҮлҸҢл°ңм„ұ лӮңмІӯ мһҗк°Җ진лӢЁлІ• н•ҙліҙлҠ” кІғлҸ„ л°©лІ•лҸҢл°ңм„ұ лӮңмІӯмқҖ м•„м§Ғ л°ңмғқ мӣҗмқёмқҙ м•Ңл Өм§Җм§Җ м•ҠмқҖ л§ҢнҒј нҷ•мӢӨн•ң мҳҲл°©лІ•лҸ„ м—ҶлӢӨ. мқҙлӘ…, м–ҙм§ҖлҹјмҰқ л“ұ к·Җ мҰқмғҒмқҙ мқём§Җлҗҳл©ҙ м§ҖмІҙ м—Ҷмқҙ 진찰мқ„ л°ӣм•„ліҙлҠ” кІҢ мөңм„ мқҙлӢӨ. лӢӨл§Ң, лӮңмІӯ мҰқмғҒмқ„ ліёмқёмқҙ к°„лӢЁн•ҳкІҢ нҷ•мқён•ҙ ліј мҲҳ мһҲлҠ” л°©лІ•мқҙ мһҲлӢӨ. мҶҗмқ„ мқҙмҡ©н•ҙ мһҗмӢ мқҳ мқҙл§ҲлҘј лӘҮ м°ЁлЎҖ л‘җл“ңл Өліҙм•„ мҶҢлҰ¬к°Җ м–‘мёЎ к·Җм—җм„ң к°җм§Җлҗҳм§Җ м•Ҡкі н•ңмӘҪмңјлЎң лӘ°л Ө л“ӨлҰ¬л©ҙ м •мғҒмқҙ м•„лӢҗ к°ҖлҠҘм„ұмқҙ лҶ’лӢӨ. к·ёлҹ¬лӮҳ мқҙлҠ” н•ңмӘҪ к·Җл§Ң мқҙмғҒмқҙ л°ңмғқн•ң кІҪмҡ°м—җ н•ҙлӢ№лҗҳлҠ” к°„лӢЁн•ң мһҗк°Җ진лӢЁ л°©лІ•мқҙл©°, нҷ•мӢӨн•ң 진лӢЁмқ„ мң„н•ҙм„ңлҠ” л¬јлЎ мқҙ비мқёнӣ„кіјлҘј м°ҫм•„м•ј н•ңлӢӨ.
-
н•ңлҰјлҢҖн•ҷкөҗм„ұмӢ¬лі‘мӣҗмқҖ 진лЈҢмғҒнҷ© мӢӨмӢңк°„мҳҲмёЎ AIмӢңмҠӨн…ң кҙҖл Ё нҠ№н—Ҳк¶Ң 4кұҙмқ„ м·Ёл“қн–ҲлӢӨ.нҠ№н—Ҳк¶Ңмқ„ м·Ёл“қн•ң 4кұҙмқҖ в–ІмӢӨмӢңк°„ мӨ‘нҷҳмһҗмӢӨ лі‘мғҒкҙҖлҰ¬ л°©лІ• в–Ілі‘мӣҗ лӮҙ лі‘мғҒ л°°м •л°©лІ• в–Інҷҳмһҗ мһ…В·нҮҙмӣҗ мҳҲмёЎл°©лІ• в–Ілі‘мӣҗ мҡҙмҳҒ л°Ҹ нҸүк°ҖкҙҖлҰ¬ л°©лІ•мқҙлӢӨ.진лЈҢмғҒнҷ© мӢӨмӢңк°„мҳҲмёЎ AIмӢңмҠӨн…ңмқҖ м—…л¬ҙ нҡЁмңЁмқ„ мҰқлҢҖмӢңмјң л¬ём ң л°ңмғқмқ„ мҳҲмёЎн•ҳм—¬ лі‘мӣҗ кІҪмҳҒ진мқҳ к°ңмһ…мқҙ н•„мҡ”н•ң мӢңм җм—җ м •нҷ•н•ң мқҳмӮ¬кІ°м •мқ„ м§Җмӣҗн•ҳкі мһҲлӢӨ.AIмӢңмҠӨн…ңмқ„ к°ңл°ңн•ң м»Өл§Ёл“ңм„јн„°лҠ” лі‘мӣҗ лӮҙ лӢӨм–‘н•ң м§Ғкө° л°Ҹ л¶Җм„ңмҷҖ нҳ‘л Ҙн•ҳм—¬ лҚ” лӮҳмқҖ 진лЈҢнҷҳкІҪкіј м„ м§„ мқҳлЈҢм„ң비мҠӨ кө¬м¶•мқ„ мң„н•ң н”„лЎңм„ёмҠӨлҘј м§ҖмҶҚм ҒмңјлЎң к°ңл°ңн•ҙ мқҙлІҲ 4кұҙмқҳ нҠ№н—ҲмҷҖ лҚ”л¶Ҳм–ҙ 2кұҙмқҙ м¶ңмӣҗ мӨ‘мқҙлӢӨ. лҳҗн•ң мқҙ мӢңмҠӨн…ңмқ„ нҷңмҡ©н•ҙ ліҙкұҙліөм§Җл¶Җ мЈјкҙҖ вҖҳ2021л…„лҸ„ мҠӨл§ҲнҠёлі‘мӣҗ м„ лҸ„лӘЁлҚё к°ңл°ң м§ҖмӣҗмӮ¬м—…мқ„ нҷ•лҢҖ 추진н•ҳкі мһҲлӢӨ.AIмӢңмҠӨн…ңмқҖ н•ңлҰјлҢҖн•ҷкөҗм„ұмӢ¬лі‘мӣҗмқҙ 2005л…„л¶Җн„° н”„лЎңм„ёмҠӨ к°ңм„ , Big Data нҷңмҡ© л“ұ м°Ҫмқҳм Ғмқҙкі нҳҒмӢ м Ғмқё мЈјм ңлЎң н•ңлҰјлҢҖн•ҷкөҗмқҳлЈҢмӣҗ BP(Best Practice) кІҪ진лҢҖнҡҢм—җ м°ём—¬н•ҙ м „ көҗм§Ғмӣҗ м•„мқҙл””м–ҙлҘј нҶөн•ң н”„лЎңм қнҠёлҘј 진н–үн•ҙмҳЁ мӮ°м¶ңл¬јмқҙлӢӨ. нҠ№нһҲ 2020л…„л¶Җн„° н”„лЎңм қнҠё мЈјм ңлҘј вҖҷAI, Big Data, IoTлҘј нҷңмҡ©н•ң нҷҳмһҗмӨ‘мӢ¬ м„ң비мҠӨ к°ңм„ , кІҪмҳҒнҡЁмңЁвҖҳлЎң м •н•ҳкі мӮ¬м—…мқ„ 추진н–ҲлӢӨ. мқҙлІҲ нҠ№н—Ҳ мӨ‘ вҖҷлі‘мӣҗ мҡҙмҳҒ л°Ҹ нҸүк°ҖкҙҖлҰ¬вҖҳлҠ” 2019л…„ BP кІҪ진лҢҖнҡҢм—җм„ң лҢҖмғҒмқ„ л°ӣм•ҳлҚҳ н”„лЎңм қнҠёк°Җ кё°л°ҳмқҙ лҗҳм—ҲлӢӨ.мң кІҪнҳё лі‘мӣҗмһҘмқҖ вҖңмқҙлІҲ нҠ№н—ҲлҠ” көҗмҲҳ мқҙмҷём—җлҸ„ к°„нҳё, н–үм • л“ұ лӢӨм–‘н•ң м§Ғкө°м—җм„ң м§Ғл¬ҙл°ңлӘ…мқ„ мӢңлҸ„н•ҳкі л…ёл Ҙн•ң кІ°кіјлЎң м „ м§Ғмӣҗмқҙ м—°кө¬, к°ңл°ңм—җ кҙҖмӢ¬мқ„ к°Җм§Җкі м°ём—¬н•ң кІ°мӢӨмқҳ м—ҙл§ӨвҖқлқјл©° вҖңнҠ№н—ҲлҘј м·Ёл“қн•ң 진лЈҢмғҒнҷ© мӢӨмӢңк°„мҳҲмёЎ AIмӢңмҠӨн…ңмқҙ н•ңлҰјлҢҖн•ҷкөҗм„ұмӢ¬лі‘мӣҗ лҝҗл§Ң м•„лӢҲлқј мқҳлЈҢмӣҗ лӮҙ мӮ°н•ҳ лі‘мӣҗмңјлЎң нҷ•лҢҖ лҸ„мһ…н•ҙ нҷҳмһҗмҷҖ мқҳлЈҢ진м—җкІҢ лҸ„мӣҖмқҙ лҗҳкёё л°”лһҖлӢӨвҖқкі л§җн–ҲлӢӨ.мқҙлҜём—° м»Өл§Ёл“ңм„јн„°мһҘмқҖ вҖңм§ҖмҶҚм ҒмңјлЎң лі‘мӣҗ 진лЈҢмӢңмҠӨн…ңмқ„ нҡЁмңЁнҷ”н•ҳкё° мң„н•ҙ кі мӢ¬н•ҳмҳҖкі , мқҙлІҲм—җлҠ” мҠӨл§ҲнҠёлі‘мӣҗ м„ лҸ„лӘЁлҚё к°ңл°ңм§Җмӣҗ мӮ¬м—…мқ„ м „лӢҙн•ҳл©ҙм„ң м§Ғмӣҗм—…л¬ҙл¶ҖлӢҙ кІҪк°җ л°Ҹ нҷҳмһҗкІҪн—ҳ мҰқ진мқ„ мң„н•ң н”„лЎңм„ёмҠӨ к°ңм„ мқ„ н•ҳкі мһҗ л…ёл Ҙн•ҳкі мһҲлӢӨвҖқл©° вҖңмқҙлІҲ мӮ¬м—… мқҙнӣ„м—җлҸ„ м»Өл§Ёл“ңм„јн„°лҠ” л””м§Җн„ё мҠӨл§ҲнҠё лі‘мӣҗ нҳҒмӢ м Ғ мӢңмҠӨн…ң к°ңм„ мқ„ мң„н•ң м—…л¬ҙлҘј м§ҖмҶҚ 진н–үн• кі„нҡҚвҖқмқҙлқјкі л§җн–ҲлӢӨ.н•ңлҰјлҢҖн•ҷкөҗм„ұмӢ¬лі‘мӣҗмқҖ мөңк·ј вҖҳ2021л…„ мқҳлЈҢлҚ°мқҙн„° мӨ‘мӢ¬лі‘мӣҗ м§ҖмӣҗмӮ¬м—…вҖҷкіј вҖҳ2021л…„ мҠӨл§ҲнҠё м„ лҸ„лӘЁлҚё к°ңл°ң м§ҖмӣҗмӮ¬м—…вҖҷм—җ лӘЁл‘җ м„ м •лҗҳм–ҙ лҜёлһҳ мқҳлЈҢмӮ°м—…мқ„ мқҙлҒҢ мқён”„лқјлҘј кө¬м¶•н–ҲлӢӨ. мқҙлҘј м Ғк·№м ҒмңјлЎң 추진н•ҳкі мһҗ лҸ„н—Ңл””м§Җн„ёмқҳлЈҢнҳҒмӢ м—°кө¬мҶҢлҘј к°ңмҶҢн–ҲлӢӨ. м—°кө¬мҶҢлҠ” Big Data, AI, Command Center, лҚ°мқҙн„°м „лһө л“ұмңјлЎң 세분нҷ”н•ҳм—¬ нҢҖмқ„ кө¬м„ұ. мң кё°м ҒмңјлЎң нҳ‘л Ҙн•ҳм—¬ л””м§Җн„ё мқҳлЈҢмӮ°м—…мқҳ мІӯмӮ¬м§„мқ„ к·ёлҰ¬лҠ” мқҳлЈҢмқҳ лҜёлһҳлҘј л§Ңл“Өкі мһҲлӢӨ.
-

-

мөңкі кё°мҳЁмқҙ 30лҸ„лҘј мӣғлҸ„лҠ” нҸӯм—јмқҙ м§ҖмҶҚлҗҳкі мһҲлӢӨ. мқҙлҹҙ л•ҢлҠ” л•Җмқҙ лӮҳкё° мү¬мҡҙлҚ°, мң лҸ… л•Җмқ„ л§Һмқҙ нқҳлҰ¬лҠ” мӮ¬лһҢмқҖ лҮҢмЎёмӨ‘мқ„ лҚ” мЈјмқҳн•ҙм•ј н• н•„мҡ”к°Җ мһҲлӢӨ. лҮҢмЎёмӨ‘мқҖ лҮҢм—җ нҳҲм•Ўмқ„ кіөкёүн•ҳлҠ” нҳҲкҙҖмқҙ л§үнһҲкұ°лӮҳ н„°м ё лҮҢк°Җ мҶҗмғҒлҗҳлҠ” м§ҲнҷҳмқҙлӢӨ. м—¬лҰ„мІ нҸӯм—јмңјлЎң л•Җмқ„ л§Һмқҙ нқҳлҰ¬л©ҙ мІҙлӮҙ мҲҳ분 н•Ёлҹүмқҙ мӨ„л©ҙм„ң нҳҲм•Ўмқҳ м җм„ұмқҙ лҶ’아진лӢӨ. мқҙлЎң мқён•ҙ нҳҲлҘҳ нқҗлҰ„мқҙ л°©н•ҙл°ӣм•„ нҳҲкҙҖ нҢҢмҶҗмқҙлӮҳ л§үнһҳмңјлЎң мқҙм–ҙм ё лҮҢмЎёмӨ‘мқҙ л°ңмғқн• мҲҳ мһҲлӢӨ. лҮҢмЎёмӨ‘мқҖ 50лҢҖл¶Җн„° кёүмҰқн•ҳкё° мӢңмһ‘н•ҙ 70лҢҖм—җ к°ҖмһҘ нқ”н•ҳлӢӨ.лҮҢмЎёмӨ‘мқҖ мҙҲкё° мҰқмғҒмқ„ лҶ“м№ҳм§Җ м•ҠлҠ” кІҢ мӨ‘мҡ”н•ҳлӢӨ. лҮҢм„ёнҸ¬лҠ” лӢЁ лӘҮ 분л§Ң нҳҲм•Ўкіөкёүмқҙ лҗҳм§Җ м•Ҡм•„лҸ„ мҶҗмғҒмқ„ мһ…кі , н•ң лІҲ мЈҪмқҖ лҮҢм„ёнҸ¬лҠ” лӢӨмӢң мӮҙлҰҙ мҲҳ м—Ҷкё° л•Ңл¬ёмқҙлӢӨ. лҢҖн‘ңм Ғмқё лҮҢмЎёмӨ‘ мҙҲкё° мҰқмғҒмқҖ кі к°ңлҘј мң„лЎң л“Ө л•Ң м–ҙм§ҖлҹҪкұ°лӮҳ, н•ңмӘҪ нҢ”, лӢӨлҰ¬к°Җ м•Ҫн•ҳкІҢ м ҖлҰ¬л©ҙм„ң к°җк°Ғмқҙ л‘”н•ҙм§Җкұ°лӮҳ, л§җмқ„ н• л•Ң мғҲлҠ” л“Ҝн•ң лҠҗлӮҢмқҙ л“ңлҠ” кІғмқҙлӢӨ. мқҙлҹ° мҰқмғҒмқҙ лӮҳнғҖлӮ¬лӢӨк°Җ мӮ¬лқјм ёлҸ„ лҜёлЈЁм§Җ л§җкі лі‘мӣҗмқ„ м°ҫм•„ л°ҳл“ңмӢң кІҖмӮ¬л°ӣлҠ” кІғмқҙ м•Ҳм „н•ҳлӢӨ.лҮҢмЎёмӨ‘мқ„ мҳҲл°©н•ҳл Өл©ҙ м—¬лҰ„мІ лӘ© л§ҲлҘҙм§Җ м•Ҡм•„лҸ„ л¬јмқ„ 충분нһҲ л§Ҳм…”м•ј н•ңлӢӨ. нҸүмҶҢ лӢ№лҮЁлі‘, кі нҳҲм••, мқҙмғҒм§Җм§ҲнҳҲмҰқ, мӢ¬мһҘлі‘ л“ұ л§Ңм„ұм§Ҳнҷҳмқ„ мһҳ кҙҖлҰ¬н•ҳкі , к·ңм№ҷм Ғмқё мӢқмҠөкҙҖкіј кҫёмӨҖн•ң мҡҙлҸҷмңјлЎң м Ғм • мІҙмӨ‘мқ„ мң м§Җн•ҳлҠ” кІғлҸ„ мӨ‘мҡ”н•ҳлӢӨ. кёҲм—°, кёҲмЈјлҠ” н•„мҲҳлӢӨ.
-

-

-
-

лүҙм§Ҳлһңл“ңм—җм„ 2л…„ л’Өл¶Җн„° л№өмқ„ л§Ңл“Өм–ҙ нҢ” л•Ң л¬ҙмЎ°кұҙ м—ҪмӮ°мқ„ л„Јм–ҙм•ј н•ңлӢӨ. кё°нҳ•м•„ мҳҲл°©мқ„ мң„н•ҙм„ңлӢӨ. мқҙлҜё лҜёкөӯм—җм„ңлҠ” 1990л…„лҢҖ мқҙнӣ„, нҳёмЈјм—җм„ңлҠ” 2009л…„л¶Җн„° мӢңн–үн•ҳкі мһҲлҠ” м •мұ…мқҙлӢӨ. м—ҪмӮ°мқҙ л¬ҙмҠЁ мһ‘мҡ©мқ„ н•ҳкёёлһҳ көӯк°Җм—җм„ң лӮҳм„ңм„ң мқҙл ҮкІҢк№Ңм§Җ н•ҳлҠ” кұёк№Ң? мҡ°лҰ¬лӮҳлқјлҠ” мҷң мқҙлҹ° м •мұ…мқ„ мӢңн–үн•ҳм§Җ м•ҠлҠ” кұёк№Ң?в—Үлүҙм§Ҳлһңл“ң, мЎ°кё° кё°нҳ•м•„ мҳҲл°© мң„н•ҙ л№өм—җ м—ҪмӮ° 추к°Җн•ҳкё°лЎңлүҙм§Ҳлһңл“ң м •л¶ҖлҠ” м§ҖлӮң 8мқј м№ҳлӘ…м Ғмқё м„ мІңм„ұ кё°нҳ•мқ„ л§үкё° мң„н•ҙ мқҙлҘҙл©ҙ 2023л…„ мӨ‘л°ҳл¶Җн„° л№өк°ҖлЈЁм—җ м—ҪмӮ°мқ„ мІЁк°Җн•ҳлҠ” м •мұ…мқ„ мӢңн–үн•ңлӢӨкі л°қнҳ”лӢӨ. лүҙм§Ҳлһңл“ң мӢқн’Ҳм•Ҳм „л¶Җ м•„мқҙмғӨ лІ„лһ„ мһҘкҙҖмқҖ вҖңмһ„мӢ мҙҲкё° нғңм•„ л°ңлӢ¬м—җ мӨ‘мҡ”н•ң м—ҪмӮ°мқҖ мӢқн’Ҳ мһҗм—° мғҒнғңлЎң мЎҙмһ¬н•ҳм§Җл§Ң, м ң분 л“ұ м ңмЎ°кіјм •м—җм„ң м—Ҷм–ҙм§Ҳ мҲҳ мһҲм–ҙ м—ҪмӮ°мқ„ мқҙнӣ„ мІЁк°Җн•ҙ ліөкө¬мӢңмјңмЈјл ӨлҠ” кІғвҖқмқҙлқјл©° вҖңм•„кё°лҘј к°–кё° м „ м—ҪмӮ° ліҙ충м ңлҘј лЁ№м–ҙм•ј н•ҳлҠ”лҚ° лүҙм§Ҳлһңл“ңм—җм„ң мһ„мӢ мқҳ м Ҳл°ҳ м •лҸ„лҠ” кі„нҡҚн•ҳм§Җ м•ҠмқҖ мғҒнғңм—җм„ң мқҙлЈЁм–ҙм§Җкё° л•Ңл¬ём—җ нҳ„мӢӨм ҒмңјлЎң м–ҙл өлӢӨвҖқкі м •мұ…мқҳ м·Ём§ҖлҘј л°қнҳ”лӢӨ. кё°нҳ•м•„ мҳҲл°©мқ„ н•ҳл Өл©ҙ мһ„мӢ 3к°ңмӣ” м „л¶Җн„° м—ҪмӮ°мқ„ 충분нһҲ мІҙлӮҙм—җ к°Җм§Җкі мһҲм–ҙм•ј н•ҙ, нҸүмҶҢ н’Қл¶Җн•ң м„ӯм·Ёк°Җ мӨ‘мҡ”н•ҳлӢӨ. мқҙлІҲ лүҙм§Ҳлһңл“ңмқҳ м •мұ…мқҖ л§Ҳм№ҳ мҲҳлҸ—л¬јм—җ л¶ҲмҶҢлҘј мІЁк°Җн•ҙ 충м№ҳлҘј мҳҲл°©н•ҳлҠ” м •мұ…мІҳлҹј кјӯ н•„мҡ”н•ң мҳҒм–‘м„ұ분 мӨ‘ н•ҳлӮҳмқё м—ҪмӮ°мқ„ мЈјмӢқмқё л№өм—җ 추к°Җн•ҙ мЎ°кё°м—җ кё°нҳ•м•„ м¶ңмӮ°мқ„ мҳҲл°©н•ҳкІ лӢӨлҠ” кІғмқҙлӢӨ.м—ҪмӮ°мқ„ л„Јм—Ҳмқ„ л•Ң м¶”м •лҗҳлҠ” нҡЁкіјлҸ„ м—„мІӯлӮҳлӢӨ. лүҙм§Ҳлһңл“ң н—Өлҹҙл“ңлҠ” л№өк°ҖлЈЁм—җ м—ҪмӮ°мқ„ мІЁк°Җн•ҳл©ҙ н–Ҙнӣ„ 30л…„ лҸҷм•Ҳ 162~240кұҙмқҳ кё°нҳ•м•„ л°ңмғқмқ„ л°©м§Җн• мҲҳ мһҲмқ„ кІғмқҙл©°, мқҙлҠ” 2500л§Ң~4700л§Ң нҳёмЈј лӢ¬лҹ¬(н•ңнҷ” м•Ҫ 214м–ө~403м–өмӣҗ)мқҳ мқҳлЈҢ, көҗмңЎ, мғқмӮ°м„ұ 비мҡ© м Ҳм•ҪмңјлЎң мқҙм–ҙ진лӢӨкі л°қнҳ”лӢӨ. мӢӨм ңлЎң нҳёмЈјм—җм„ңлҠ” мқҳл¬ҙ м—ҪмӮ° мІЁк°Җ м •мұ…мқ„ м§ҖлӮң 2009л…„л¶Җн„° мӢңн–үн•ҙ кё°нҳ•м•„ л°ңмғқмқҙ 14% к°җмҶҢн•ң кІғмңјлЎң м•Ңл ӨмЎҢлӢӨ.в—Үмһ„мӮ°л¶Җ м—ҪмӮ° л¶ҖмЎұн•ҳл©ҙ, л¬ҙлҮҢм•„, лӢӨмҡҙмҰқнӣ„кө°, м ҖмІҙмӨ‘м•„ мң„н—ҳвҶ‘лҸ„лҢҖмІҙ м—ҪмӮ°мқҙ м–јл§ҲлӮҳ мӨ‘мҡ”н•ҳкёёлһҳ мЈјмӢқм—җ мқҳл¬ҙлЎң л„ЈлҠ” м •мұ…мқ„ көӯк°Җм ҒмңјлЎң нҺјм№ҳлҠ” кІғмқјк№Ң? м—ҪмӮ°мқҖ 비нғҖлҜј Bкө°м—җ мҶҚн•ҳлҠ” мҲҳмҡ©м„ұ 비нғҖлҜјмңјлЎң, нҠ№нһҲ мһ„мӮ°л¶Җл“Өм—җкІҗ н•„мҲҳлӢӨ. к°ҖнҶЁлҰӯлҢҖ м„ңмҡём„ұлӘЁлі‘мӣҗ мӮ°л¶Җмқёкіј л°•мқём–‘ көҗмҲҳлҠ” вҖңм—ҪмӮ°мқҖ нғңм•„мқҳ лҮҢ, мІҷ추, мІҷмҲҳ л“ұ мӢ кІҪкҙҖмқ„ л§Ңл“Ө л•Ң н•„мҡ”н•ң мһ¬лЈҢвҖқлқјл©° вҖңмӢ кІҪкҙҖ кІ°мҶҗмқҖ мӮ°лӘЁк°Җ мһ„мӢ мӮ¬мӢӨмқ„ м•Ңкё° м „м—җ л°ңмғқн•ҳкё° л•Ңл¬ём—җ мһ„мӢ 3к°ңмӣ” м „л¶Җн„° м—ҪмӮ°мқ„ 충분нһҲ ліҙ충н•ҙмӨҳм•ј н•ңлӢӨвҖқкі л§җн–ҲлӢӨ. к°ҖмІңлҢҖ кёёлі‘мӣҗ к№Җм„қмҳҒ көҗмҲҳлҠ” вҖңм—ҪмӮ°мқҖ м ҒнҳҲкө¬лҘј л§Ңл“ңлҠ” кұё лҸ•лҠ” мЎ°нҳҲ мқёмһҗлқј мһ„мӢ мҙҲкё° нғңм•„мқҳ лҮҢ мӢ кІҪм„ёнҸ¬к°Җ 분нҷ”н• л•Ң 충분н•ң н”ј кіөкёүмқ„ мң„н•ҙ н•„мҡ”н•ң кІғмңјлЎң м•Ңл Өм ё мһҲлӢӨвҖқл©° вҖңмӮ°лӘЁмқҳ н—ӨлӘЁкёҖлЎңл№Ҳ л№ҲнҳҲлҸ„ мҳҲл°©н• мҲҳ мһҲлӢӨвҖқкі л§җн–ҲлӢӨ.м—ҪмӮ° л¶ҖмЎұмңјлЎң мғқкёё мҲҳ мһҲлҠ” мӢ кІҪкҙҖ кІ°мҶҗмңјлЎңлҠ” нҒ¬кІҢ лҮҢк°Җ м—ҶлҠ” м§Ҳнҷҳмқё л¬ҙлҮҢм•„мҷҖ мІҷ추 мӢ кІҪмқҙ л…ём¶ңлҗҳлҠ” мқҙ분 мІҷ추к°Җ мһҲлӢӨ. л¬ҙлҮҢм•„лҠ” лҢҖк°ң м¶ңмғқ м§Ғнӣ„ мӮ¬л§қн•ңлӢӨ. мқҙ분 мІҷ추мқҳ кІҪмҡ° мғқмЎҙмқҖ к°ҖлҠҘн•ҳм§Җл§Ң, мҰқмғҒмқҙ л“ңлҹ¬лӮҳлҠ” к°ңл°©м„ұмқҙлқјл©ҙ нҸүмғқмқ„ л¶Ҳкө¬лЎң мӮҙм•„м•ј н•ҳкі мӮ¬м§ҖмҷҖ мІҷ추 ліҖнҳ•, лҢҖмҶҢліҖ мЎ°м Ҳ кё°лҠҘ мғҒмӢӨ, м„ұкё°лҠҘ мһҘм• , н•ҷмҠө мһҘм• , м§Җм Ғ мһҘм• л“ұмқҙ лӮҳнғҖлӮ мҲҳ мһҲлӢӨ. м—ҪмӮ° л¶ҖмЎұмңјлЎң мӢ кІҪкҙҖ кІ°мҶҗ мһҘм• к°Җ мғқкё°лҠ” мқјмқҖ мғқк°ҒліҙлӢӨ нқ”н•ҳлӢӨ. лҜёкөӯмқҳ кІҪмҡ° мӢ мғқм•„ 2000лӘ…лӢ№ 1лӘ…мқҳ 비мңЁлЎң м—ҪмӮ° л¶ҖмЎұмқҙ мӢ кІҪкҙҖ кІ°мҶҗ мһҘм• лҘј мң л°ңн•ҳкі мһҲлӢӨкі м•Ңл ӨмЎҢлӢӨ.мқҙ мҷём—җлҸ„ м—ҪмӮ°мқҙ л¶ҖмЎұн•ҳл©ҙ мҠөкҙҖм„ұ мң мӮ°, лӢӨмҡҙмҰқнӣ„кө°, м ҖмІҙмӨ‘м•„, кұ°лҢҖм Ғм•„кө¬м„ұ л№ҲнҳҲ, кө¬к°ңм—ҙмқҙлӮҳ кө¬мҲңм—ҙ кё°нҳ•, мҡ”лЎң кё°нҳ•, мӢ¬мһҘ кё°нҳ•, мһ„мӢ мӨ‘лҸ…мҰқмқҳ мң„н—ҳмқҙ м»Өм§ҖлҠ” кІғмңјлЎң м•Ңл ӨмЎҢлӢӨ.в—Үмқјл°ҳмқёлҸ„ м—ҪмӮ° м„ӯм·Ё н•„мҡ”н•ҙмһ„мӮ°л¶Җм—җкІҗ нҷ•мӢӨнһҲ м—ҪмӮ°мқҙ н•„мҡ”н•ҙ ліҙмқёлӢӨ. н•ҳм§Җл§Ң, л№өкіј к°ҷмқҖ мЈјмӢқм—җ мқҳл¬ҙлЎң м—ҪмӮ°мқ„ мІЁк°Җн•ҳкІҢ лҗҳл©ҙ мқјл°ҳмқёмқҖ кіјлӢӨ ліөмҡ©н•ҳкІҢ лҗҳлҠ” кұҙ м•„лӢҗк№Ң? м—ҪмӮ°мқҖ мқјл°ҳмқём—җкІҢлҸ„ л§Өмҡ° н•„мҡ”н•ң мҳҒм–‘м„ұ분мқҙлӢӨ. 충분н•ң м—ҪмӮ° м„ӯм·ЁлҠ” кёүм„ұ лҰјн”„кө¬м„ұ л°ұнҳҲлі‘, лҢҖмһҘм•”, мӢ¬мһҘм§Ҳнҷҳ, м•Ңмё н•ҳмқҙлЁё м№ҳл§Ө мҳҲл°© нҡЁкіјк°Җ мһҲлҠ” кІғмңјлЎң л°қнҳҖмЎҢлӢӨ. н•ңкөӯмҳҒм–‘н•ҷнҡҢк°Җ л°ңн‘ңн•ң н•ңкөӯмқё мҳҒм–‘м„ӯм·Ёк¶ҢмһҘлҹүм—җм„ңлҸ„ мқјл°ҳ м„ұмқёмқҖ н•ҳлЈЁ м—ҪмӮ°мқ„ 400гҺҚ м„ӯм·Ён•ҳлқјкі кі м§Җн•ҳкі мһҲлӢӨ.мһ„мӮ°л¶Җл“ мқјл°ҳмқёмқҙл“ мЈјмӢқмңјлЎң лЁ№кІҢ лҗҳл©ҙ л„Ҳл¬ҙ кіјн•ҳкІҢ лЁ№лҠ” кұҙ м•„лӢҗк№Ң? лЁјм Җ кіјлӢӨ м„ӯм·Ён•ҳкёҙ нһҳл“ӨлӢӨ. л°•мқём–‘ көҗмҲҳлҠ” вҖңмқјл°ҳм ҒмңјлЎң лӢЁнғңм•„лҘј мһ„мӢ н•ң мһ„мӮ°л¶ҖлҠ” 600гҺҚ, мҢҚнғңм•„лҘј к°Җ진 мһ„мӮ°л¶ҖлҠ” 1200гҺҚмқҖ лЁ№м–ҙм•ј н•ңлӢӨвҖқл©° вҖң400гҺҚлҸ„ мӢқн’ҲмңјлЎңл§Ң м„ӯм·Ён•ҳкёҙ нһҳл“Өкё° л•Ңл¬ём—җ л№өмқ„ л§Ңл“Ө л•Ң м—ҪмӮ° м„ұ분мқ„ 추к°Җн•ңлӢӨкі н•ҳлҚ”лқјлҸ„ кіјлӢӨліөмҡ©мқ„ н•ҳкё°лҠ” нһҳл“Ө кІғвҖқмқҙлқјкі л§җн–ҲлӢӨ. м„ӨмӮ¬ кіјлӢӨліөмҡ©н•ҳлҚ”лқјлҸ„ мҲҳмҡ©м„ұ 비нғҖлҜјмқҙлқј лӘём—җм„ң мӮ¬мҡ©н•ҳкі лӮЁмқҖ мҳҒ양분мқҖ мҶҢліҖмңјлЎң л°°м¶ңлҗңлӢӨ. к№Җм„қмҳҒ көҗмҲҳлҠ” вҖңм—ҪмӮ°мқ„ кіјлӢӨ м„ӯм·Ён–Ҳмқ„ л•Ң мһ„мӮ°л¶Җм—җкІҢ нҒ¬кІҢ л¬ём ңк°Җ лҗҗлӢӨкі ліҙкі лҗң лӮҙмҡ©мқҖ м—ҶлӢӨвҖқл©° вҖңл¬јлЎ мӢ¬н•ҳкІҢ л§Һмқҙ м„ӯм·Ён• кІҪмҡ° мӢ мһҘм—җ л¬ҙлҰ¬лҘј мӨҳ мӢ мһҘ кІ°м„қмқҙлӮҳ ліөл¶Җ нҢҪл§Ң к°ҷмқҖ л¶Җмһ‘мҡ©мқҙ л°ңмғқн• мҲҳ мһҲлӢӨвҖқкі л§җн–ҲлӢӨ.в—Үмҡ°лҰ¬лӮҳлқјм—җм„ мӢқн’ҲмңјлЎң м„ӯм·Ё к°ҖлҠҘн•ҙк·ёлҹј мҷң мҡ°лҰ¬лӮҳлқјлҠ” мқҙлҹ° м •мұ…мқ„ мӢңн–үн•ҳм§Җ м•ҠлҠ” кІғмқјк№Ң? м „л¬ёк°Җл“ӨмқҖ лӢӨн–үнһҲлҸ„ мҡ°лҰ¬лӮҳлқјм—җм„ңлҠ” 충분нһҲ м„ӯм·Ён• мҲҳ мһҲлҠ” нҷҳкІҪмқҙ мЎ°м„ұлҸјмһҲм–ҙ м—ҪмӮ° м„ӯм·Ё к¶ҢмһҘл§ҢмңјлЎң 충분н•ҳлӢӨкі ліёлӢӨ. к°•лӮЁм°Ёлі‘мӣҗ мӮ°л¶Җмқёкіј л°•нқ¬м§„ көҗмҲҳлҠ” вҖңмҡ°лҰ¬лӮҳлқј мӢқлӢЁмқҙ м„ңм–‘нҷ”лҗҳкі мһҲкёҙ н•ҳм§Җл§Ң, к·ёлһҳлҸ„ м•„м§Ғ мұ„мҶҢ л“ұ кіЁкі лЈЁ мҳҒм–‘мҶҢк°Җ л“Өм–ҙ мһҲлҠ” мӢқлӢЁмқҙ мЈјк°Җ лҗҳкі мһҲм–ҙ мІҙлӮҙ м—ҪмӮ°мқҙ кІ°н•Қлҗҳм§Җ м•Ҡмқ„ м •лҸ„лЎң нҸүмҶҢм—җ мң м§Җк°Җ к°ҖлҠҘн•ҳлӢӨвҖқл©° вҖңл¬јлЎ к°Җмһ„кё° м—¬м„ұм—җкІҢ м—ҪмӮ°мқҙ мӨ‘мҡ”н•ҳкё° л•Ңл¬ём—җ нҸүмҶҢ к· нҳ• мһЎнһҢ мӢқлӢЁмқ„ н•ҳкё° мң„н•ң л…ёл Ҙмқҙ н•„мҡ”н•ҳлӢӨвҖқкі л§җн–ҲлӢӨ. л°•мқём–‘ көҗмҲҳлҠ” вҖңкөҗмңЎ, к°Җмһ„кё° м—¬м„ұмқ„ мң„н•ң мҳҒм–‘м ңм—җлҠ” лҢҖл¶Җ분 м—ҪмӮ°мқҙ л“Өм–ҙ мһҲлҠ” л“ұ мҡ°лҰ¬лӮҳлқј к°Җмһ„кё° м—¬м„ұмқҖ лҢҖмІҙлЎң м•Ңм•„м„ң м—ҪмӮ°мқ„ мһҳ м„ӯм·Ён•ҳкі мһҲлӢӨвҖқл©° вҖңлӢ№м—°нһҲ мӢқн’Ҳ мҶҚ мқҳл¬ҙнҷ”лҠ” м•„лӢҲлҚ”лқјлҸ„, нҸүмҶҢ м—ҪмӮ°мқ„ 충분нһҲ лЁ№лҸ„лЎқ м •л¶Җм—җм„ң к¶ҢмһҘмқҖ н•ҙм•ј н•ңлӢӨвҖқкі л§җн–ҲлӢӨ. к№Җм„қмҳҒ көҗмҲҳлҠ” вҖңл…№мғү мӢқл¬јмқҙ л¶ҖмЎұн•ҳкұ°лӮҳ, кі мӮ°м§ҖлҢҖм—җ мӮҙкұ°лӮҳ, мӮ¬л§үм—җ мӮҙл©ҙ мЈјмӢқм—җ м—ҪмӮ°мқ„ 추к°Җн•ҳлҠ” м •мұ…мқҙ н•„мҡ”н•ҳкІ м§Җл§Ң, мҡ°лҰ¬лӮҳлқјм—җ н•ҙлӢ№н•ҳлҠ” м–ҳкё°лҠ” м•„лӢҲлӢӨвҖқл©° вҖңк·ёлһҳлҸ„ к°Җмһ„кё° м—¬м„ұм—җкІҗ мІңм—° м—ҪмӮ° л“Өм–ҙ мһҲлҠ” мӢқн’Ҳмқ„ н’Қл¶Җн•ҳкІҢ лЁ№лҸ„лЎқ к¶Ңкі н•ҙм•ј н•ңлӢӨвҖқкі л§җн–ҲлӢӨ.мӢӨм ңлЎң көӯлӮҙм—җм„ң нҢ”кі мһҲлҠ” м—¬м„ұ мҳҒм–‘м ңлҠ” лҢҖмІҙлЎң м—ҪмӮ°мқ„ н’Қл¶ҖнһҲ н•Ёмң н•ҳкі мһҲлӢӨ. кө¬л§Өн• л•Ң 1мқј м„ұмқё к¶ҢмһҘ м„ӯм·Ёлҹүмқё 400гҺҚмқҳ м—ҪмӮ°мқ„ нҸ¬н•Ён•ҳкі мһҲлҠ”м§Җ нҷ•мқён•ҳл©ҙ мўӢлӢӨ. мӢңмӨ‘м—” м—ҪмӮ°мқҙ мІЁк°Җлҗң мӢқн’ҲлҸ„ мһҲлӢӨ. н’Җл¬ҙмӣҗм—җм„ңлҠ” мқјл°ҳ лӢ¬кұҖм—җ м—ҪмӮ°мқ„ к°•нҷ”н•ң м ңн’Ҳмқ„ нҢҗл§Өн•ҳкі мһҲлӢӨ. м—ҪмӮ°мқҙ мІЁк°Җлҗң л‘җмң , мӢңлҰ¬м–ј л“ұлҸ„ мһҲлӢӨ.в—ҮмӢқн’ҲмңјлЎң нҸүмҶҢм—җ м„ӯм·Ён•ҙм•јм—ҪмӮ°мқ„ 충분лҹү м„ӯм·Ён•ҙлҶ“мңјл©ҙ к°Җмһ„кё° м—¬м„ұмқҖ л¬јлЎ мқјл°ҳмқёлҸ„ лӢӨм–‘н•ң м§Ҳнҷҳмқ„ мҳҲл°©н•ҳлҠ” нҡЁкіјлҘј м–»мқ„ мҲҳ мһҲкё° л•Ңл¬ём—җ нҸүмҶҢ м—ҪмӮ°мқҙ н’Қл¶Җн•ң мӢқн’Ҳмқ„ м•Ңм•„л‘җкі м„ӯм·Ён•ҳлҠ” кІғмқҙ мӨ‘мҡ”н•ҳлӢӨ.к№Җм„қмҳҒ көҗмҲҳлҠ” вҖңм—ҪмӮ°мқҖ мӢңкёҲм№ҳ, к№»мһҺ, 양배추, мғҒ추, лёҢлЎңмҪңлҰ¬ л“ұ л…№нҷ©мғү мұ„мҶҢ, нӮӨмң„, л°©мҡёнҶ л§ҲнҶ к°ҷмқҖ кіјмқј, к°•лӮӯмҪ©, лі‘м•„лҰ¬мҪ©, мҷ„л‘җмҪ© к°ҷмқҖ мҪ©лҘҳ, лІ„м„Ҝ, кІ¬кіјлҘҳ л“ұм—җ н’Қл¶Җн•ҳлӢӨвҖқл©ҙм„ңлҸ„ вҖңмқјл°ҳмқёмқҖ мӢқн’Ҳмқ„ нҶөн•ҙ м„ӯм·Ён•ҳл©ҙ лҗҳм§Җл§Ң, мһ„мӮ°л¶ҖлҠ” мӢқн’Ҳл§ҢмңјлЎң н•ҳлЈЁ н•„мҡ”лҹүмқ„ мұ„мҡ°кё° нһҳл“Өкё° л•Ңл¬ём—җ мҳҒм–‘м ң н•ң м • м •лҸ„лҘј л§Өмқј ліөмҡ©н•ҳлҠ” кІҢ мўӢлӢӨвҖқкі л§җн–ҲлӢӨ. мӢқн’Ҳмқ„ мЎ°лҰ¬н• л•ҢлҠ” м—ҙмқ„ м§ҖлӮҳм№ҳкІҢ к°Җн•ҳм§Җ м•ҠлҠ” кІғмқҙ мўӢлӢӨ. 5분 мқҙмғҒ к°Җм—ҙн•ҳл©ҙ м—ҪмӮ°мқҳ м Ҳл°ҳ мқҙмғҒмқҙ нҢҢкҙҙлҗҳкё° л•Ңл¬ёмқҙлӢӨ. мұ„мҶҢлЎң м—ҪмӮ°мқ„ м„ӯм·Ён• л•ҢлҸ„, мӢұмӢұн•ң м ңн’Ҳмқ„ м„ӯм·Ён•ҙм•ј н•ңлӢӨ. м ҖмһҘ нӣ„ 3мқјмқҙ м§ҖлӮҳл©ҙ м—ҪмӮ°мқҳ 70%к°Җ мһҗм—° мҶҢмӢӨлҗҳкё° л•Ңл¬ёмқҙлӢӨ.
-

мҶҗк°ҖлқҪм—җ нҶөмҰқмқҙ мһҲмқ„ л•Ң н•ң лІҲмҜӨ лҘҳл§ҲнӢ°мҠӨ кҙҖм Ҳм—јмқ„ мқҳмӢ¬н•ҙліј н•„мҡ”к°Җ мһҲлӢӨ. лҘҳл§ҲнӢ°мҠӨ кҙҖм Ҳм—јмқҖ лӮңм№ҳлі‘мңјлЎң м•Ңл ӨмЎҢм§Җл§Ң, мЎ°кё°м—җ л°ңкІ¬н•ҙ м№ҳлЈҢлҘј мӢңмһ‘н•ҳл©ҙ мқјмғҒмғқнҷңм—җ л¬ём ңк°Җ м—Ҷмқ„ м •лҸ„лЎң мғҒнғңк°Җ лӮҳм•„м§Ҳ мҲҳ мһҲлӢӨ. к·ёлҹ¬лӮҳ лҢҖн•ңлҘҳл§ҲнӢ°мҠӨн•ҷнҡҢм—җ л”°лҘҙл©ҙ, көӯлӮҙ лҘҳл§ҲнӢ°мҠӨ кҙҖм Ҳм—ј нҷҳмһҗк°Җ лӘём—җ мқҙмғҒмқ„ лҠҗлӮҖ л’Ө лі‘мӣҗмқ„ л°©л¬ён•ҙ 진лӢЁл°ӣкё°к№Ңм§ҖлҠ” нҸүк· 20.4к°ңмӣ”мқҙ кұёлҰ°лӢӨ. лҘҳл§ҲнӢ°мҠӨ кҙҖм Ҳм—јмқ„ лӢЁмҲң кҙҖм Ҳ нҶөмҰқмңјлЎң м°©к°Ғн•ҙ м Ғм Ҳн•ң м№ҳлЈҢ мӢңкё°лҘј лҶ“м№ҳлҠ” кІғмқҙлӢӨ. лҘҳл§ҲнӢ°мҠӨ кҙҖм Ҳм—јмқҖ л©ҙм—ӯм„ёнҸ¬к°Җ мқҙмғҒ л°ҳмқ‘мқ„ ліҙмқҙл©ҙм„ң мһҗкё° лӘём—җ мһҲлҠ” м„ёнҸ¬мҷҖ мЎ°м§Ғмқ„ кіөкІ©н•ҳлҠ” лі‘мқҙлӢӨ. кҙҖм Ҳмқ„ к°җмӢёкі мһҲлҠ” нҷңл§үмқҙлқјлҠ” м–ҮмқҖ л§үм—җ м—јмҰқмқҙ мғқкё°лҠ”лҚ°, мҳЁлӘёмңјлЎң л№ лҘҙкІҢ нҚјм ё нҶөмҰқмқҙ мғқкё°кі мһҘкё°к№Ңм§Җ мҶҗмғҒлҗңлӢӨ. кҙҖм Ҳмқҙ м•„мҳҲ нҢҢкҙҙлҗҳл©ҙ мһҘм• к°Җ мғқкёё мҲҳ мһҲкі , нҸүмғқ м№ҳлЈҢлҘј л°ӣм•„м•ј н•ңлӢӨ. лҘҳл§ҲнӢ°мҠӨ кҙҖм Ҳм—јмқҳ лӘ…нҷ•н•ң мӣҗмқёмқҖ м•„м§Ғ л°қнҳҖм§Җм§Җ м•Ҡм•ҳм§Җл§Ң, мң м „м Ғ мҡ”мқёмқҙ к°ҖмһҘ нҒ° мҳҒн–Ҙмқ„ лҜём№ҳлҠ” кІғмңјлЎң м•Ңл ӨмЎҢлӢӨ. лҚ”л¶Ҳм–ҙ нқЎм—°В·мҠӨнҠёл ҲмҠӨВ·лі‘мӣҗк· к°җм—ј к°ҷмқҖ нҷҳкІҪм Ғ мҡ”мқёлҸ„ л©ҙм—ӯмІҙкі„м—җ л¬ём ңлҘј мқјмңјмјң лҘҳл§ҲнӢ°мҠӨ кҙҖм Ҳм—јмқ„ мқјмңјнӮ¬ мҲҳ мһҲлӢӨ. лҘҳл§ҲнӢ°мҠӨ кҙҖм Ҳм—ј мҙҲкё° мҰқмғҒмқҖ мҶҗк°ҖлқҪмқҙлӮҳ мҶҗлӘ©В·л°ңлӘ© кҙҖм Ҳ л¶Җмң„м—җ л¶Җкё°В·м—ҙк°җВ·н”јл¶Җ л¶үм–ҙм§җВ·кІҪм§Ғ л“ұмқҙ лӮҳнғҖлӮҳлҠ” кІғмқҙлӢӨ. нҠ№нһҲ м•„м№Ём—җ кҙҖм Ҳмқҙ л»Јл»Јн•ҙ мӣҖм§Ғмқҙкё° м–ҙл Өмҡҙ к°•м§Ғ мҰқмғҒмқҙ 1мӢңк°„ мқҙмғҒ м§ҖмҶҚлҗҳлҠ” кІҢ нҠ№м§•мқҙлӢӨ. нҮҙн–үм„ұ кҙҖм Ҳм—јкіј мҰқмғҒмқҙ 비мҠ·н•ҙ н—·к°ҲлҰ¬кё° мү¬мҡҙлҚ°, нҮҙн–үм„ұ кҙҖм Ҳм—јмқҖ мЈјлЎң мҶҗк°ҖлқҪ мІ« л§Ҳл””м—җ, лҘҳл§ҲнӢ°мҠӨ кҙҖм Ҳм—јмқҖ мҶҗк°ҖлқҪ л‘җ лІҲм§ё л§Ҳл””м—җ мһҳ мғқкёҙлӢӨ. нҮҙн–үм„ұ кҙҖм Ҳм—јмқҳ кІҪмҡ° мҶҗмқ„ мЎ°кёҲ мӣҖм§Ғмқҙл©ҙ мҰқмғҒмқҙ кёҲл°© мӮ¬лқјм§Җкі , кҙҖм Ҳ мЈјліҖ лјҲлҘј л§Ңм§Җл©ҙ л”ұл”ұн•ҳлӢӨ. л°ҳл©ҙ лҘҳл§ҲнӢ°мҠӨ кҙҖм Ҳм—ј нҷҳмһҗмқҳ лјҲлҠ” нҷңл§үм—җ м—јмҰқмқҙ мғқкёҙ кІғмқҙлқј л№өл№өн•ҳкІҢ л¶Җм–ҙмһҲлӢӨ. кҙҖм Ҳ нҶөмҰқмқҙ 2~3мқј м •лҸ„ м§ҖлӮҳм„ң мӮ¬лқјм§„лӢӨл©ҙ кҙҖм Ҳмқҳ л¬ҙлҰ¬н•ң мӮ¬мҡ©мқҙлӮҳ мҷёмғҒмқҙ мӣҗмқёмқҙм§Җл§Ң, к·ёліҙлӢӨ мҳӨлһҳ мҰқмғҒмқҙ мқҙм–ҙм§Җл©ҙ лҘҳл§ҲнӢ°мҠӨ кҙҖм Ҳм—јмқ„ мқҳмӢ¬н•ҙлҙҗм•ј н•ңлӢӨ.лҘҳл§ҲнӢ°мҠӨ кҙҖм Ҳм—ј мЎ°кё° 진лӢЁмқ„ мң„н•ҙм„ңлҠ” кҙҖм Ҳ л¶Җмң„м—җ нҶөмҰқВ·кІҪм§Ғ к°ҷмқҖ мқҙмғҒмқҙ мғқкё°л©ҙ 6мЈј мқҙлӮҙм—җ лі‘мӣҗмқ„ м°ҫм•„ м •нҷ•н•ң 진лӢЁмқ„ л°ӣм•„м•ј н•ңлӢӨ. мӢңк°„мқҙ м§ҖлӮ мҲҳлЎқ м—јмҰқмқҙ мҳЁлӘё кҙҖм ҲлЎң нҚјм§Җкё° л•Ңл¬ёмқҙлӢӨ. лҘҳл§ҲнӢ°мҠӨ кҙҖм Ҳм—јмқ„ 진лӢЁн•ҳл Өл©ҙ в–ІмҰқмғҒ в–ІнҳҲм•ЎкІҖмӮ¬ в–ІнҳҲм•Ў мҶҚ м—јмҰқм§Җн‘ңл¬јм§Ҳ в–ІмҙҲмқҢнҢҢ л“ұмқ„ нҶөн•ң мҳҒмғҒкІҖмӮ¬мқҳ мў…н•©м Ғмқё нҸүк°Җк°Җ н•„мҡ”н•ҳлӢӨ. к°„нҳ№ нҳҲм•ЎкІҖмӮ¬м—җ м§ҖлӮҳм№ҳкІҢ мқҳмЎҙн•ҳлҠ” кІҪмҡ°к°Җ мһҲлҠ”лҚ°, мқҙл•ҢлҠ” мҳӨ진 к°ҖлҠҘм„ұмқҙ лҶ’м•„м„ң мЈјмқҳн•ҙм•ј н•ңлӢӨ.мІҳмқҢ лҘҳл§ҲнӢ°мҠӨ кҙҖм Ҳм—јмқ„ 진лӢЁл°ӣмқҖ нҷҳмһҗлҠ” кІҪкө¬ н•ӯлҘҳл§ҲнӢ°мҠӨ м•Ҫм ңлҘј ліөмҡ©н•ңлӢӨ. лҢҖн‘ңм Ғмқё м•Ҫл¬јлЎңлҠ” л©”нҶ нҠёл үм„ёмқҙнҠёк°Җ мһҲлӢӨ. н•ӯлҘҳл§ҲнӢ°мҠӨ м•Ҫм ңм—җ мһҳ л°ҳмқ‘н•ҳм§Җ м•Ҡмңјл©ҙ, мғқл¬јн•ҷм Ғ м ңм ңлЎң 분лҘҳлҗҳлҠ” н•ӯTNFaм ңм ңВ·нҶ мӢӨлҰ¬мЈјл§ҷВ·м•„л°”нғҖм…үнҠёВ·лҰ¬нҲӯмӢңл§ө л“ұмқҳ м•Ҫл¬јмқ„ м“ҙлӢӨ. мқҙлҹ¬н•ң м•Ҫл¬јмқҖ мЈјмӮ¬ м ңм ңлӢӨ. мөңк·јм—җлҠ” лҘҳл§ҲнӢ°мҠӨ кҙҖм Ҳм—јмқ„ м•…нҷ”мӢңнӮӨлҠ” мӮ¬мқҙнҶ м№ҙмқёмқ„ м–өм ңн•ҳлҠ” м•Ҫл¬јмқҙ к°ңл°ңлҸј мӮ¬мҡ©лҗҳкё°лҸ„ н•ңлӢӨ. к·ёлҹ°лҚ° лҘҳл§ҲнӢ°мҠӨ кҙҖм Ҳм—јмқҖ нҸүмғқ м•Ҫмқ„ нҲ¬м—¬н•ҙм•ј н•ҳлҜҖлЎң л¶Җмһ‘мҡ©м—җ лҢҖн•ң к°Ғлі„н•ң мЈјмқҳк°Җ н•„мҡ”н•ҳлӢӨ. н•ӯлҘҳл§ҲнӢ°мҠӨ м•Ҫл¬јмқҖ л№ҲнҳҲВ·к°„лҸ…м„ұВ·лӢЁл°ұлҮЁВ·кіјлҜјм„ұнҸҗл ҙмқҳ мң„н—ҳмқҙ мһҲм–ҙ м•Ҫл¬јм№ҳлЈҢ мҙҲкё°м—җлҠ” 2~4мЈј, мқҙнӣ„м—җлҠ” 3~6к°ңмӣ”л§ҲлӢӨ лі‘мӣҗмқ„ л°©л¬ён•ҙ м•Ҫл¬ј лҸ…м„ұ кІҖмӮ¬лҘј л°ӣм•„м•ј н•ңлӢӨ.лҘҳл§ҲнӢ°мҠӨ кҙҖм Ҳм—јмқ„ мҳҲл°©н•ҳл Өл©ҙ л°ңлі‘ мң„н—ҳмқ„ лҶ’мқҙлҠ” нҷҳкІҪм Ғ мҡ”мқёмқ„ м ңкұ°н•ҳлҠ” кІҢ мӨ‘мҡ”н•ҳлӢӨ. 비л§Ңн•ҳл©ҙ кҙҖм Ҳм—җ л¬ҙлҰ¬к°Җ к°ҖлҜҖлЎң м Ғм • мІҙмӨ‘мқ„ мң м§Җн•ҳкі , л°ҳл“ңмӢң кёҲм—°н•ҙм•ј н•ңлӢӨ. л¬ҙлҰ¬н•ң мҡҙлҸҷмқҙлӮҳ мӮ¬кі к°Җ м—Ҷм—ҲлҠ”лҚ°лҸ„ кҙҖм Ҳмқҙ л¶“кі нҶөмҰқмқҙ мғқкё°л©ҙ л№ лҘё мӢңмқј лӮҙлЎң лі‘мӣҗмқ„ м°ҫм•„ кө¬мІҙм Ғмқё мӣҗмқёмқ„ нҢҢм•…н•ҙм•ј н•ңлӢӨ. лҘҳл§ҲнӢ°мҠӨ кҙҖм Ҳм—ј 진лӢЁмқ„ л°ӣмқҖ нҷҳмһҗлқјл©ҙ м•Ҫ ліөмҡ©лІ•мқ„ м •нҷ•н•ҳкІҢ м§Җмјңм•ј н•ңлӢӨ. м•Ҫмқҙ лҸ…н•ҳлӢӨкі мғқк°Ғн•ҙм„ң мҰқмғҒмқҙ мЎ°кёҲ лӮҳм•„м§Җл©ҙ мһ„мқҳлЎң м•Ҫмқ„ к·ёл§Ң лЁ№лҠ” кІҪмҡ°к°Җ мһҲлҠ”лҚ°, м—јмҰқмқҙ лӢӨлҘё кҙҖм ҲлЎң нҚјм§Җкұ°лӮҳ нҶөмҰқмқҙ мүҪкІҢ мһ¬л°ңн• мҲҳ мһҲлӢӨ. лҘҳл§ҲнӢ°мҠӨ кҙҖм Ҳм—јмқҖ нҸүмғқ кҙҖлҰ¬н•ҙм•ј н•ҳлҠ” л§Ңм„ұм§ҲнҷҳмқҙлқјлҠ” мӮ¬мӢӨмқ„ мһҠм–ҙм„ м•Ҳ лҗңлӢӨ. к·ңм№ҷм ҒмңјлЎң мҠӨнҠёл Ҳм№ӯВ·кұ·кё°В·мҲҳмҳҒВ·мһҗм „кұ° нғҖкё° л“ұмқҳ к°ҖлІјмҡҙ мҡҙлҸҷмқ„ н•ҳл©ҙ, нҶөмҰқмқҙ мӨ„кі мқҙм°Ём ҒмңјлЎң мғқкёё мҲҳ мһҲлҠ” кіЁлӢӨкіөмҰқ мҳҲл°©м—җлҸ„ лҸ„мӣҖмқҙ лҗңлӢӨ.
-

мҪ”лЎңлӮҳ19 көӯлӮҙ нҷ•м§„мһҗ мҲҳк°Җ м „лӮ лҢҖ비 1615лӘ… лҠҳм—ҲлӢӨ. н•ҳлЈЁ мӢ к·ң нҷ•м§„мһҗ мҲҳк°Җ мҪ”лЎңлӮҳ мӮ¬нғң мқҙнӣ„ м—ӯлҢҖ мөңкі м№ҳлҘј кё°лЎқн•ң кІғмқҙлӢӨ. м§ҖлӮң 9мқј 1378лӘ… л°ңмғқ мқҙнӣ„ 4мқј л§Ңм—җ лӢӨмӢң мөңкі м№ҳк°Җ кІҪмӢ н–ҲлӢӨ.м§Ҳлі‘кҙҖлҰ¬мІӯ мӨ‘м•ҷл°©м—ӯлҢҖмұ…ліёл¶ҖлҠ” 14мқј 0мӢң кё°мӨҖ көӯлӮҙ мҪ”лЎңлӮҳ19 лҲ„м Ғ нҷ•м§„мһҗ мҲҳлҠ” мҙқ 17л§Ң1911лӘ…мқҙл©°, мқҙмӨ‘ 15л§Ң5491лӘ…(90.45%)мқҙ кІ©лҰ¬н•ҙм ңлҗҗлӢӨкі л°қнҳ”лӢӨ. мң„мӨ‘мҰқ нҷҳмһҗлҠ” 163лӘ…, мӮ¬л§қмһҗлҠ” 2лӘ…мңјлЎң лҲ„м Ғ мӮ¬л§қмһҗлҠ” 2048лӘ…(м№ҳлӘ…лҘ 1.19%)мқҙлӢӨ.мӢ к·ң нҷ•м§„ мӨ‘ көӯлӮҙ л°ңмғқмқҖ 1568лӘ…мқҙлӢӨ. м§Җм—ӯлі„лЎң м„ңмҡё 633лӘ…, кІҪкё° 453лӘ…, мқёмІң 93лӘ…, кІҪлӮЁ 87лӘ…, л¶ҖмӮ° 62лӘ…, лҢҖкө¬ 52лӘ…, лҢҖм „ 41лӘ…, 충лӮЁ 36лӘ…, м ңмЈј 21лӘ…, кІҪл¶Ғ 19лӘ…, кҙ‘мЈј, к°•мӣҗ к°Ғ 15лӘ…, мҡёмӮ° 11лӘ…, 충л¶Ғ, м „л¶Ғ к°Ғ 9лӘ…, м„ёмў…, м „лӮЁ к°Ғ 6лӘ…мқҙлӢӨ. н•ҙмҷё мң мһ… нҷ•м§„мһҗ мҲҳлҠ” мҙқ 47лӘ…мқҙлӢӨ. 19лӘ…мқҖ кІҖм—ӯлӢЁкі„м—җм„ң л°ңкІ¬лҗҗкі , лӮҳлЁём§Җ 28лӘ…мқҖ кІҪкё° 12лӘ…, м„ңмҡё 5лӘ…, мқёмІң, кІҪл¶Ғ к°Ғ 3лӘ…, кІҪлӮЁ 2лӘ…, л¶ҖмӮ°, к°•мӣҗ, 충л¶Ғ к°Ғ 1лӘ…мңјлЎң нҷ•мқёлҗҗлӢӨ.мң мһ… лҢҖлҘҷлі„ н•ҙмҷё мң мһ… нҷ•м§„мһҗ мҲҳлҠ” мӨ‘көӯ мҷё м•„мӢңм•„ 37лӘ…, мң лҹҪ 6лӘ…, м•„л©”лҰ¬м№ҙ 4лӘ… мҲңмңјлЎң л§Һм•ҳлӢӨ.
-
![[л°ҖлӢ№365] к·ёл“Өл§Ңмқҳ вҖҳмқҖл°Җн•ң 비л°ҖвҖҷвҖҰ вҖҳмғқлЎңлі‘мӮ¬вҖҷнҢҖмқҳ лӢ№лҮЁлі‘ мҶ”лЈЁм…ҳ м°ҫкё°](https://health.chosun.com/site/data/thumb_dir/2021/07/14/2021071400568_0_thumb.jpg)
-

-

-

лҚҘкі мҠөн•ң м—¬лҰ„мІ м—” 'л•Җ' л•Ңл¬ём—җ кі лҜјн•ҳлҠ” мӮ¬лһҢмқҙ л§ҺлӢӨ. нҠ№нһҲ кІЁл“ңлһ‘мқҙлҠ” мң лҸ… лӢӨлҘё л¶Җмң„ліҙлӢӨ л•Җмқҙ л§Һмқҙ лӮҳлҠ”лҚ°, лҚ”мҡё л•Ңк°Җ м•„лӢҲм–ҙлҸ„ мқҙкіі л•ҖмңјлЎң кі лҜјн•ҳлҠ” кІҪмҡ°к°Җ мһҲлӢӨ. л°”лЎң кіјлҸ„н•ҳкІҢ кёҙмһҘн–Ҳмқ„ л•ҢлӢӨ. лҚ°мқҙнҠён•ҳкұ°лӮҳ, л©ҙм ‘мқ„ ліј л•Ң кІЁл“ңлһ‘мқҙм—җм„ң нқҗлҘҙлҠ” л•ҖмқҖ мғҒнҷ©мқ„ лҚ”мҡұ кіӨлһҖмҠӨлҹҪкІҢ л§Ңл“ лӢӨ. кёҙмһҘл§Ң н•ҳл©ҙ кІЁл“ңлһ‘мқҙм—җм„ң л•Җмқҙ лӮҳлҠ” мқҙмң лҠ” лӯҳк№Ң?мҡ°м„ , мқјл°ҳм ҒмңјлЎңлҠ” кёҙмһҘн•ңлӢӨкі н•ҙм„ң мң лҸ… кІЁл“ңлһ‘мқҙм—җм„ңл§Ң л•Җмқҙ лӮҳлҠ” кІғмқҖ м•„лӢҲлӢӨ. мҳЁлӘё кіікіім—җ мң„м№ҳн•ң л•ҖмғҳмқҖ мһҗмңЁмӢ кІҪмқҳ мҳҒн–Ҙмқ„ л°ӣлҠ”лҚ°, кіјлҸ„н•ң мҠӨнҠёл ҲмҠӨлӮҳ м •м„ңм Ғ кёҙмһҘ мғҒнғңм—җ лҶ“мқҙл©ҙ мһҗмңЁмӢ кІҪкі„к°Җ н•ӯ진лҗҳл©ҙм„ң л•Җ 분비лҹүмқ„ лҠҳлҰ°лӢӨ. кІЁл“ңлһ‘мқҙлҠ” лӢӨлҘё л¶Җмң„ліҙлӢӨ л•Җмғҳмқҙ л§Һкё° л•Ңл¬ём—җ м „мІҙм Ғмқё л•Җмқҳ м–‘мқҙ лҠҳл©ҙ кІЁл“ңлһ‘мқҙм—җл§Ң л•Җмқҙ лӮңлӢӨкі лҠҗлӮ„ мҲҳ мһҲлӢӨ. лӢӨл§Ң, 'лӢӨн•ңмҰқ'мқҙлқјл©ҙ мқҙм•јкё°лҠ” лӢ¬лқјм§„лӢӨ.л„Ҳл¬ҙ лҚҘкұ°лӮҳ к°ҖлҒ” кёҙмһҘлҗҗмқ„ л•Ң кІЁл“ңлһ‘мқҙм—җ л•Җмқҙ м°ЁлҠ” кұҙ м •мғҒмқҙлӢӨ. к·ёлҹ¬лӮҳ лҚҘм§Җ м•ҠмқҖ нҷҳкІҪмқҙкұ°лӮҳ, мЎ°кёҲл§Ң мҠӨнҠёл ҲмҠӨлҘј л°ӣм•„лҸ„ л•Җмқҙ мӨ„мӨ„ нқҗлҘёлӢӨл©ҙ лӢӨн•ңмҰқмңјлЎң 진лӢЁн• мҲҳ мһҲлӢӨ. лӢӨн•ңмҰқмқҖ мқҙлҰ„ к·ёлҢҖлЎң лі‘м ҒмңјлЎң л•Җмқҙ л§Һмқҙ лӮҳлҠ” м§ҲнҷҳмқҙлӢӨ. лӢӨн•ңмҰқмқҳ кІҪмҡ° м •нҷ•н•ң мӣҗмқёмқҖ м•Ң мҲҳ м—Ҷм§Җл§Ң в–ІкІЁл“ңлһ‘мқҙ в–ІмӮ¬нғҖкө¬лӢҲ в–ІмҶҗВ·л°ң в–Імқҙл§ҲВ·мҪ”лҒқ л“ұ нҠ№м • л¶Җмң„м—җл§Ң л•Җмқҙ л§Һмқҙ лӮҳлҠ” кІҪмҡ°лҸ„ мһҲлӢӨ.л§Ңм•Ҫ мӨ‘мҡ”н•ң мқјм •мқҙ мһҲлҠ”лҚ°, кІЁл“ңлһ‘мқҙ л•Җмқҙ кұұм •лҗңлӢӨл©ҙ 'л•Җ분비м–өм ңм ң'лҘј мӮ¬мҡ©н•ҙліј мҲҳлҸ„ мһҲлӢӨ. м—°кі нҳ•нғңмқҳ 'м—јнҷ”м•ҢлЈЁлҜёлҠ„'мқ„ л°”лҘҙлҠ” кІғмңјлЎң, мқјмӢңм ҒмңјлЎң л•Җ 분비к°Җ мӨ„м–ҙл“ңлҠ” нҡЁкіјлҘј ліј мҲҳ мһҲлӢӨ. к·ёлҹ¬лӮҳ мқҙлҘј мһҘкё°к°„ мӮ¬мҡ©н•ҳл©ҙ мғүмҶҢм№Ём°©мқҙ мғқкёё мҲҳ мһҲмңјлҜҖлЎң мЈјмқҳн•ңлӢӨ. мқҙ л°–м—җлҸ„ лЁ№лҠ” м•Ҫ, ліҙнҶЎмҠӨ, мқҙмҳЁмҳҒлҸҷм№ҳлЈҢ л“ұ м№ҳлЈҢлІ•мқҙ мһҲлӢӨ. мҳҒкө¬м Ғмқё м№ҳлЈҢлҘј мӣҗн•ңлӢӨл©ҙ мҲҳмҲ м Ғ мҡ”лІ•мңјлЎң көҗк°җмӢ кІҪмқ„ м Ҳм ңн•ҙм•ј н•ңлӢӨ.
-

мһҘл§ҲмІ мқҙ м§ҖлӮҳкі ліёкІ©м Ғмқё л¬ҙлҚ”мң„к°Җ мӢңмһ‘лҗҗлӢӨ. мІҙк°җмҳЁлҸ„к°Җ 33~35лҸ„лҘј мӣғлҸҢл©ҙм„ң м„ңмҡёкіј кІҪкё°, к°•мӣҗ л“ұм—җлҠ” нҸӯм—ј мЈјмқҳліҙВ·кІҪліҙк°Җ л°ңл №лҗҳкё°лҸ„ н–ҲлӢӨ. мқҙмІҳлҹј кё°мҳЁмқҙ лҶ’кі мҠөн•ң м—¬лҰ„мІ м—җлҠ” мқјмӮ¬лі‘, м—ҙмӮ¬лі‘кіј к°ҷмқҖ мҳЁм—ҙм§Ҳнҷҳмқ„ мЈјмқҳн•ҙм•ј н•ңлӢӨ.мқјмӮ¬лі‘мқјмӮ¬лі‘мқҖ м—¬лҰ„мІ лҶ’мқҖ мҳЁлҸ„м—җ мһҘмӢңк°„ л…ём¶ңлҸј лӘё л°–мңјлЎң м—ҙмқҙ мӣҗнҷңн•ҳкІҢ л°°м¶ңлҗҳм§Җ лӘ»н•ҳкі мІҙмҳЁмқҙ 37~40лҸ„к№Ңм§Җ лҶ’м•„м§ҖлҠ” м§ҲнҷҳмқҙлӢӨ. мӢ¬л°•лҸҷмқҙ л№Ёлқјм§Җл©ҙм„ң м–ҙм§ҖлҹјмҰқкіј л‘җнҶөмқ„ лҸҷл°ҳн•ҳл©°, кө¬нҶ , ліөнҶө л“ұмқҙ лӮҳнғҖлӮҳкё°лҸ„ н•ңлӢӨ. лҳҗ л•Җмқ„ л§Һмқҙ нқҳл Ө мІҙлӮҙ м „н•ҙм§Ҳкіј мҳҒ양분мқҙ мҶҗмӢӨлҗҳкі мҲҳ분мқҙ л¶ҖмЎұн•ҙм ё нғҲмҲҳ мҰқм„ёлҘј ліҙмқј мҲҳ мһҲлӢӨ. мӢ¬н•ҳл©ҙ мӢӨмӢ н•ҳлҠ” кІҪмҡ°лҸ„ мһҲлӢӨ. мӢ¬мһҘмқҙ мӣҗнҷңнһҲ нҳҲм•Ўмқ„ лӮҙлҝңм§Җ лӘ»н•ҳм§Җл§Ң мӨ‘추мӢ кІҪкі„ мқҙмғҒмқҖ м—ҶлӢӨ.мқјмӮ¬лі‘мқҙ мқҳмӢ¬лҗҳл©ҙ мҰүмӢң мӢңмӣҗн•ң кіімңјлЎң мқҙлҸҷн•ҙ нңҙмӢқмқ„ м·Ён•ҙм•ј н•ңлӢӨ. нңҙмӢқмқ„ м·Ён• л•ҢлҠ” лӢӨлҰ¬лҘј лЁёлҰ¬ліҙлӢӨ лҶ’кІҢ мң„м№ҳмӢңнӮӨкі л°”лҘҙкІҢ лҲ•лҠ”лӢӨ. мқҙнӣ„ м –мқҖ мҲҳкұҙ л“ұмқ„ мқҙмҡ©н•ҙ мІҙмҳЁмқ„ лӮ®м¶”лҸ„лЎқ н•ңлӢӨ. мқҳмӢқмқҙ лҡңл ·н•ҳкұ°лӮҳ л§Ҙл°•мқҙ м•Ҳм •м Ғмқё кІҪмҡ°, кө¬нҶ мҰқмғҒмқҙ м—ҶлҠ” кІҪмҡ°м—җлҠ” л¬ј лҳҗлҠ” м „н•ҙм§Ҳ мқҢлЈҢлҘј л§ҲмӢңл©ҙ лҸ„мӣҖмқҙ лҗңлӢӨ. лӢӨл§Ң, кө¬м—ӯк°җмқҙ мһҲкұ°лӮҳ кө¬нҶ лҘј н•ҳл©ҙ мқҢлЈҢлҘј м–өм§ҖлЎң л§ҲмӢңм§Җ л§җкі м •л§Ҙ мЈјмӮ¬лЎң мҲҳм•Ўмқ„ ліҙ충н•ҙм•ј н•ңлӢӨ.м—ҙмӮ¬лі‘м—ҙмӮ¬лі‘мқҖ мӢ¬л¶ҖмІҙмҳЁмқҙ 40лҸ„ мқҙмғҒ лҶ’м•„м§ҖлҠ” кІғмңјлЎң, мқјмӮ¬лі‘кіј лӢ¬лҰ¬ мҳЁлҸ„к°Җ лҶ’кі л°ҖнҸҗлҗң кіөк°„м—җ мҳӨлһҳ лЁёл¬јл©° л°ңмғқн•ҳлҠ” кІҪмҡ°к°Җ л§ҺлӢӨ. нҠ№нһҲ мқҙ к°ҷмқҖ кіөк°„м—җм„ң л…ёлҸҷ, мҡҙлҸҷ л“ұ л¬ҙлҰ¬н•ҳкІҢ мӢ мІҙ нҷңлҸҷмқ„ н•ҳл©ҙ мІҙмҳЁ мң м§ҖлҘј лӢҙлӢ№н•ҳлҠ” мӨ‘추 мӢ кІҪкі„м—җ мқҙмғҒмқҙ мғқкё°л©° м—ҙмӮ¬лі‘ мң„н—ҳмқҙ лҶ’아진лӢӨ.м—ҙмӮ¬лі‘мқҙ мғқкё°л©ҙ л°ңмһ‘, кІҪл Ё, мқҳмӢқ мҶҢмӢӨ л“ұкіј н•Ёк»ҳ мӨ‘추мӢ кІҪкі„ кё°лҠҘ мқҙмғҒмқҙ лӮҳнғҖлӮңлӢӨ. мӢ мһҘмқҙлӮҳ к°„ кё°лҠҘмқҙ мҶҗмғҒлҗҳкі мҮјнҒ¬ мҰқмғҒмқҙ л°ңмғқн•ҳкё°лҸ„ н•ҳлҠ”лҚ°, мқҙ кІҪмҡ° м Ғм Ҳн•ң м№ҳлЈҢлҘј л°ӣм§Җ лӘ»н•ҳл©ҙ мӮ¬л§қм—җлҸ„ мқҙлҘј мҲҳ мһҲлӢӨ. мӢӨм ң м—ҙмӮ¬лі‘мқҖ мӮ¬л§қ мң„н—ҳмқҙ 30%м—җ лӢ¬н•ҳлҠ” кІғмңјлЎң м•Ңл ӨмЎҢлӢӨ.м—ҙмӮ¬лі‘ нҷҳмһҗлҘј л°ңкІ¬н•ҳл©ҙ мҡ°м„ нҷҳмһҗмқҳ мҳ·мқ„ лІ—кё°кі , м°¬л¬јВ·м–јмқҢВ·м•ҢмҪ”мҳ¬ л§ҲмӢңм§ҖлҘј нҶөн•ҙ мІҙмҳЁмқ„ лӮ®м¶°м•ј н•ңлӢӨ. нҷҳмһҗк°Җ мқҳмӢқмқҙ м—ҶлӢӨл©ҙ мҰүмӢң 119м—җ мӢ кі н•ҳкі , м—җм–ҙм»ЁВ·м„ н’Қкё° л°”лһҢмқ„ мҸҳмқҙл©ҙм„ң лі‘мӣҗмңјлЎң мӢ мҶҚнһҲ мқҙлҸҷмӢңнӮӨлҸ„лЎқ н•ңлӢӨ.м—¬лҰ„мІ мқҙ к°ҷмқҖ мҳЁм—ҙм§Ҳнҷҳмқ„ мҳҲл°©н•ҳкё° мң„н•ҙм„ңлҠ” кі мҳЁм—җм„ң мһҘмӢңк°„ нҷңлҸҷн•ҳлҠ” кІғмқ„ мӮјк°Җм•ј н•ңлӢӨ. кё°мҳЁмқҙ лҶ’мқҖ кіім—җм„ң мҡҙлҸҷВ·л…ёлҸҷмқ„ н•ңлӢӨл©ҙ мһҗмЈј к·ёлҠҳм—җм„ң мү¬кі , кі„мҶҚн•ҙм„ң мҲҳ분мқ„ м„ӯм·ЁВ·ліҙ충н•ҳлҸ„лЎқ н•ңлӢӨ.
-

-

л¬ҙлҰҺмқҙ мҡұмӢ кұ°лҰ¬кі нҶөмҰқ л•Ңл¬ём—җ кі„лӢЁмқ„ мҳӨлҘҙлӮҙлҰ¬кё° м–ҙл Өмҡҙ мӮ¬лһҢмқҖ кҙҖм Ҳм—јмқҙ мһҲлҠ” мӨ‘мһҘл…„мқҙлӮҳ л…ёмқёмқҙлқјкі мғқк°Ғн•ҳкё° мүҪлӢӨ. к·ёлҹ¬лӮҳ лң»л°–м—җ 10лҢҖ мІӯмҶҢл…„мқҙлӮҳ нҷңл°ңн•ң мҡҙлҸҷмқ„ мҰҗкё°лҠ” 20лҢҖ мӨ‘м—җм„ңлҸ„ л¬ҙлҰҺ нҶөмҰқ л•Ңл¬ём—җ кі„лӢЁ мқҙмҡ©мқҙ м–ҙл Өмҡҙ кІҪмҡ°к°Җ л§ҺлӢӨ. м„ұмһҘнҶөлҸ„ м•„лӢҢлҚ° л¬ҙлҰҺмқҙ м•„н”Ҳ 10~20лҢҖлқјл©ҙ мҠ¬к°ңкұҙм—јмқ„ мқҳмӢ¬н•ҙліҙмһҗ.в—Үмғқк°ҒліҙлӢӨ нқ”н•ң мҠ¬к°ңкұҙм—јмҠ¬к°ңкіЁмқҖ л¬ҙлҰҺмқ„ кө¬л¶ҖлҰ¬кі нҺҙкІҢ н•ҙмЈјлҠ” л¬ҙлҰҺлјҲмқёлҚ°, мқҙ лјҲлҘј лҚ®мқҖ нһҳмӨ„м—җ м—јмҰқмқҙ мғқкёҙ кІғмқ„ мҠ¬к°ңкұҙм—ј(л¬ҙлҰҺлјҲнһҳмӨ„м—ј)мқҙлқјкі н•ңлӢӨ. л¬ҙлҰҺмқҙ л»җк·јн•ҳкі л»‘л»‘н•ҳм§Җл§Ң к°ҖліҚкІҢ лӘёмқ„ н’Җм–ҙмЈјл©ҙ нҶөмҰқмқҙ кёҲл°© мӮ¬лқјм ё м§Ҳнҷҳмқҙлқјкі мғқк°Ғн•ҳкё° м–ҙл өлӢӨ. нҶөмҰқмқҙ кёҲл°© мӮ¬лқјм§ҖлҚ”лқјлҸ„ л¬ҙлҰҺ м•„лһ«л¶Җ분м—җ нҶөмҰқмқҙ мһҲкі , кұ·кё°лӮҳ лӣ°кё° л“ұ мІҙмӨ‘мқҙ мӢӨлҰ¬лҠ” н–үлҸҷмқ„ н• л•Ң нҶөмҰқмқҙ лҚ” мӢ¬н•ҙ진лӢӨл©ҙ, мҠ¬к°ңкұҙм—јмқ„ мқҳмӢ¬н•ҙлҙҗм•ј н•ңлӢӨ.мҠ¬к°ңкұҙм—јмқҖ л¬ҙлҰҺм§Ҳнҷҳмқҙлқј кі м—°л № нҷҳмһҗк°Җ л§ҺлӢӨкі мғқк°Ғн•ҳкё° мүҪм§Җл§Ң, мӢӨм ң нҷҳмһҗлҠ” мІӯл…„мёөмқҙ к°ҖмһҘ л§ҺлӢӨ. кұҙк°•ліҙн—ҳмӢ¬мӮ¬нҸүк°Җмӣҗмқҳ ліҙкұҙмқҳлЈҢл№…лҚ°мқҙн„°м—җ л”°лҘҙл©ҙ, 2019л…„ кё°мӨҖ мҠ¬к°ңкұҙм—јмңјлЎң 진лЈҢлҘј л°ӣмқҖ нҷҳмһҗ мӨ‘ к°ҖмһҘ л§ҺмқҖ 비мӨ‘мқ„ м°Ём§Җн•ң м—°л №лҢҖлҠ” 20лҢҖлӢӨ. мҠ¬к°ңкұҙм—ј нҷҳмһҗ мӨ‘ 20лҢҖлҠ” 17.4%лЎң к°ҖмһҘ л§Һм•ҳкі , мқҙм–ҙ 50лҢҖк°Җ 16.1%, 40лҢҖк°Җ 15.9%, 10лҢҖк°Җ 15.6% мҲңмңјлЎң л§Һм•ҳлӢӨ.в—ҮмҠ¬к°ңкұҙм—ј м№ҳлЈҢлҠ”?м•ҲнғҖк№қкІҢлҸ„ мҠ¬к°ңкұҙм—јмқҖ м ҲлҢҖ м Җм ҲлЎң мўӢм•„м§Җм§Җ м•ҠлҠ” м§Ҳнҷҳмқҙлқј нҷҳмһҗк°Җ м Ғк·№м ҒмңјлЎң м№ҳлЈҢлҘј н•ҙм•јл§Ң нҶөмҰқмқ„ мӨ„мқј мҲҳ мһҲлӢӨ. л¬јлҰ¬м№ҳлЈҢ, м•Ҫл¬јм№ҳлЈҢ, м Ғм Ҳн•ң мҡҙлҸҷмқ„ лі‘н–үн•ҙм•ј н•ңлӢӨ.нҠ№нһҲ мҡҙлҸҷмқ„ н• л•Ң л¬ҙлҰ¬н•ң мӣҖм§Ғмһ„мқҖ мһҗм ңн•ҳл©ҙм„ң к·јмңЎмқ„ к°•нҷ”н•ҙм•ј н•ңлӢӨ. л¬ҙлҰҺ кҙҖм Ҳмқҳ мң м—°м„ұмқҖ кё°лҘҙл©ҙм„ң, л¬ҙлҰҺ мЈјліҖкіј лҢҖнҮҙ к·јмңЎмқ„ к°•нҷ”н•ҙм•ј нҶөмҰқмқ„ мҷ„нҷ”н• мҲҳ мһҲлӢӨ. мқҙ к·јмңЎл“ӨмқҖ нҸүмҶҢ кҫёмӨҖнһҲ к·јл Ҙ мҡҙлҸҷмқ„ н•ҙм•ј к°•нҷ”н• мҲҳ мһҲлӢӨ. к·јл Ҙ мҡҙлҸҷмқ„ н• л•ҢлҠ” мҡҙлҸҷ м „нӣ„лЎң мҠӨнҠёл Ҳм№ӯмқ„ н•ҳкі , мҡҙлҸҷ нӣ„м—җлҠ” 충분нһҲ мү¬м–ҙм•ј н•ңлӢӨ. нҸүмҶҢ л°ңм—җ мһҳ л§һлҠ” н‘№мӢ н•ң мӢ л°ңмқ„ мӢ м–ҙ л°ңлӘ©кіј л¬ҙлҰҺм—җ 충격мқҙ лҚң к°Ҳ мҲҳ мһҲкІҢ н•ҳлҠ” кІғлҸ„ мӨ‘мҡ”н•ҳлӢӨ.
-

-

мўҖмІҳлҹј к·ё кё°м„ёк°Җ кәҫмқҙм§Җ м•ҠлҠ” мҪ”лЎңлӮҳ19 нҢ¬лҚ°лҜ№(м„ёкі„м Ғ лҢҖмң н–ү)м—җ лҚ”н•ҙ н•ңлІҲ лӮҙлҰ¬л©ҙ л¬јнҸӯнғ„мқ„ мҸҹ아붓лҠ” мһҘл§ҲмҷҖ мӮ¬мқҙмӮ¬мқҙ мқҙм–ҙм§ҖлҠ” кҝүкҝүн•ң лҚ”мң„лЎң мӢӨлӮҙм—җм„ң лЁёл¬ҙлҠ” мӢңк°„мқҙ л¶Җм©Қ лҠҳм—ҲлӢӨ. м—¬лҰ„мІ мӢӨлӮҙ мғқнҷңмқ„ н•ҳлҠ” мӢңк°„мқҙ лҠҳл©ҙ к·ёл§ҢнҒј м—җм–ҙм»Ё мӮ¬мҡ©лҹүлҸ„ мҰқк°Җн•ҳкё° л§Ҳл ЁмқҙлӢӨ. лҚҘкі мҠөн•ң лӮ м”Ём—җ м—җм–ҙм»Ёл§Ң н•ң м•„мқҙн…ңлҸ„ м—ҶлӢӨ. мӢңмӣҗн•ң л°”лһҢмңјлЎң лҚ”мң„лҘј лӮ л ӨмЈјкі мҠөлҸ„к№Ңм§Җ лӮ®м¶°мӨҖлӢӨ.к·ёлҹ¬лӮҳ м—җм–ҙм»Ёкіј л„Ҳл¬ҙ м№ңн•ҙм§ҖлӢӨ ліҙл©ҙ л°ҳлҢҖлЎң нғҲмқҙ лӮ мҲҳ мһҲлӢӨ. л°”лЎң лғүл°©лі‘ л•Ңл¬ёмқҙлӢӨ.к°ҖнҶЁлҰӯлҢҖ мқёмІңм„ұлӘЁлі‘мӣҗ к°Җм •мқҳн•ҷкіј м„ңлҜјм„қ көҗмҲҳлҠ” вҖңлғүл°©лі‘мқҙ мғқкё°лҠ” мқҙмң лҠ” м—җм–ҙм»Ёкіј к°ҷмқҖ лғүл°©кё°кё°лҘј кіјлҸ„н•ҳкІҢ мӮ¬мҡ©н•ҳкё° л•Ңл¬ёмқҙлӢӨвҖқл©° вҖңлҚ”мҡҙ м—¬лҰ„мІ м—җ лғүл°©кё°кё°лЎң мқён•ҙ мӢӨлӮҙмҷё мҳЁлҸ„к°Җ 5~6в„ғ мқҙмғҒ м°Ёмқҙ лӮҳлҠ” нҷҳкІҪм—җ мһҗмЈј л…ём¶ңлҗҳлҠ” кІҪмҡ° мҡ°лҰ¬ лӘёмқҳ мһҗмңЁ мӢ кІҪкі„лҠ” мқҙм—җ л№ лҘҙкІҢ м Ғмқ‘н•ҳм§Җ лӘ»н•ҳкі л‘җнҶө, мҳӨн•ң, к·јмңЎнҶө л“ұ к°җкё°мҷҖ 비мҠ·н•ң мҰқмғҒмқ„ мқјмңјнӮӨкІҢ лҗңлӢӨвҖқкі н–ҲлӢӨ.в—ҮмӢӨлӮҙмҷё мҳЁлҸ„м°Ё 5~6в„ғ мқҙлӮҙлЎң н•ҙм•јлғүл°©лі‘мқҖ кіјлҸ„н•ң лғүл°©мңјлЎң м»Ө진 мӢӨлӮҙмҷё мҳЁлҸ„ м°Ём—җ мҡ°лҰ¬ лӘёмқҙ м ңлҢҖлЎң м Ғмқ‘н•ҳм§Җ лӘ»н•ҙ л°ңмғқн•ңлӢӨ. мҰқмғҒмқҖ вҖҳм—¬лҰ„ к°җкё°вҖҷлқј л¶ҖлҘј м •лҸ„лЎң к°җкё°мҷҖ 비мҠ·н•ҳлӢӨ.мЈјлЎң нҳёмҶҢн•ҳлҠ” мҰқмғҒмқҖ м—…л¬ҙ лҠҘлҘ м Җн•ҳмҷҖ л‘җнҶө, н”јлЎңк°җ л“ұмқҙлӢӨ. лҳҗ мҪ”мҷҖ лӘ©мқҙ л§ҲлҘҙкі к°җкё°м—җ кұёлҰ° кІғмІҳлҹј 추мң„лҘј нғ„лӢӨ. м–ҙм§ҖлҹјмҰқмқҙлӮҳ мЎёлҰ° мҰқмғҒмқҙ лӮҳнғҖлӮҳкі мҶҢнҷ”л¶Ҳлҹү, ліҖ비, м„ӨмӮ¬, ліөнҶөмқҙ мқјм–ҙлӮңлӢӨ. мҪ§л¬ј, мҪ” л§үнһҳ, лӘ© м•„н””, лҲҲ 충нҳҲ л“ұмқҳ мҰқмғҒмқҙ лӮҳнғҖлӮҳ м•Ңл ҲлҘҙкё° 비염 мҰқмғҒкіј 비мҠ·н•ҳлӢӨкі лҠҗлӮҖлӢӨ. мҳЁлҸ„ ліҖнҷ”м—җ лҢҖн•ң л°ҳмқ‘мңјлЎң л§җмҙҲнҳҲкҙҖмқҙ мҲҳ축н•ҙ м–јкөҙ, мҶҗ, л°ң л“ұмқҙ 붓기лҸ„ н•ңлӢӨ.лҚ”л¶Ҳм–ҙ мӢӨлӮҙ мҳЁлҸ„лҘј мң м§Җн•ҳкё° мң„н•ҙ нҷҳкё°лҘј м ңлҢҖлЎң н•ҳм§Җ м•ҠлҠ” кІҪмҡ° мӢӨлӮҙ мҠөлҸ„к°Җ лӮ®кІҢ мң м§Җлҗҳл©ҙм„ң нҳёнқЎкё°к°Җ кұҙмЎ°н•ҙм§Җкі кё°кҙҖм§Җк°Җ мҳҲлҜјн•ҙм ё мқёнӣ„нҶө, кё°м№Ё, мҪ§л¬ј л“ұ мҰқмғҒмқ„ мң л°ңн•ңлӢӨ.м„ңлҜјм„қ көҗмҲҳлҠ” вҖңлғүл°©лі‘мқҖ лҲ„кө¬лӮҳ мүҪкІҢ кұёлҰҙ мҲҳ мһҲлҠ” м—¬лҰ„мІ м§Ҳлі‘мқҙм§Җл§Ң м ҒлӢ№н•ң мӢӨлӮҙ мҳЁлҸ„лҘј мң м§Җн•ҳкі нҷҳкё°лҘј мһҗмЈј н•ҳл©ҙ 충분нһҲ мҳҲл°©н• мҲҳ мһҲлӢӨвҖқл©° вҖңмӢӨлӮҙмҷё мҳЁлҸ„м°ЁлҘј 5~6в„ғ мқҙлӮҙлЎң н•ҳкі , мӢӨлӮҙ мҳЁлҸ„лҘј 22~26в„ғлЎң мң м§Җн•ҙм•ј н•ңлӢӨвҖқкі л§җн–ҲлӢӨ. лҳҗ м—җм–ҙм»Ёмқҳ м°Ёк°Җмҡҙ кіөкё°к°Җ лӘём—җ м§Ғм ‘ лӢҝм§Җ м•ҠкІҢ н•ҳлҠ” кІғлҸ„ лҸ„мӣҖмқҙ лҗңлӢӨ.лғүл°©кё°кё°лЎң мқён•ҙ к°җкё°мҷҖ 비мҠ·н•ң мҰқмғҒмқ„ мқјмңјнӮ¬ мҲҳ мһҲлҠ” лҳҗ лӢӨлҘё мӣҗмқёмңјлЎңлҠ” вҖҳл Ҳм§ҖмҳӨ넬лқјмҰқвҖҷмқҙ мһҲлӢӨ. л Ҳм§ҖмҳӨ넬лқјк· мқҖ м—¬лҰ„кіј к°ҷмқҙ мҠөн•ҳкі мҳЁлҸ„к°Җ лҶ’мқ„ л•Ң м—җм–ҙм»Ё лғүк°ҒмҲҳм—җм„ң мһҳ лІҲмӢқн•ңлӢӨ. л Ҳм§ҖмҳӨ넬лқјк· мқҙ лғүк°Ғкё°лҘј нғҖкі лғүл°©кё°кё°мқҳ м°¬ кіөкё°лҘј нҶөн•ҙ мӢӨлӮҙм—җ нҚјм§ҖкІҢ лҗҳл©ҙ л©ҙм—ӯл Ҙмқҙ л–Ём–ҙ진 мӮ¬лһҢм—җкІҢ лҸ…к°җмқҙлӮҳ нҸҗл ҙкіј к°ҷмқҖ мҰқмғҒмқ„ мқјмңјнӮӨкё°лҸ„ н•ңлӢӨ. лғүл°©лі‘мңјлЎң мқҳмӢ¬лҗҳлҠ” мҰқмғҒмқҳ м •лҸ„к°Җ мӢ¬н•ҳкұ°лӮҳ мҳӨлһҳ лӮ«м§Җ м•ҠлҠ”лӢӨл©ҙ л Ҳм§ҖмҳӨ넬лқјмҰқмқ„ мқҳмӢ¬н• мҲҳ мһҲлӢӨ.в—Үм—җм–ҙм»Ё мӮ¬мҡ© мӨ„мқҙл©ҙ мҰқмғҒ нҳём „вҖҰ кҫёмӨҖн•ң кұҙк°•кҙҖлҰ¬ мӨ‘мҡ”лғүл°©лі‘мқҖ нҠ№лі„нһҲ м№ҳлЈҢн•ҳм§Җ м•Ҡм•„лҸ„ лғүл°©кё°кё° мӮ¬мҡ©мқ„ мӨ‘лӢЁн•ҳл©ҙ л©°м№ лӮҙлЎң мҰқмғҒмқҙ мўӢ아진лӢӨ. лғүл°©лі‘ мҰқмғҒмқҙ лӮҳнғҖлӮҳл©ҙ мҡ°м„ лғүл°©кё°кё°лҘј лҒ„кі м¶©л¶„нһҲ нҷҳкё°н•ң лӢӨмқҢ нңҙмӢқмқ„ м·Ён•ңлӢӨ. м—җм–ҙм»ЁмқҖ мҳӨлһң мӢңк°„ мӮ¬мҡ©н•ҳм§Җ л§җкі , к°ҖлҸҷн• л•ҢлҠ” мӢӨлӮҙмҷё мҳЁлҸ„ м°Ёк°Җ 5~6в„ғлҘј л„ҳм§Җ м•ҠкІҢ н•ңлӢӨ. лҳҗ 2~4мӢңк°„ к°„кІ©мңјлЎң мӢӨлӮҙлҘј нҷҳкё°н•ҙ м°Ёк°Җмҡҙ кіөкё°к°Җ м •мІҙлҗҳм§Җ м•ҠкІҢ н•ҳкі мҠөлҸ„лҠ” 50~60% мҲҳмӨҖмңјлЎң мң м§Җн•ңлӢӨ. м—җм–ҙм»Ё н•„н„°лҠ” мһҗмЈј мІӯмҶҢн•ҳкі мЈјкё°м ҒмңјлЎң көҗмІҙн•ҳл©ҙ м„ёк· лІҲмӢқмқ„ мҳҲл°©н• мҲҳ мһҲлӢӨ.м„ңлҜјм„қ көҗмҲҳлҠ” вҖңм—¬лҰ„мІ кұҙк°•кҙҖлҰ¬лҘј мң„н•ҙм„ңлҠ” кҫёмӨҖн•ң мҡҙлҸҷкіј к·ңм№ҷм Ғмқё мғқнҷң л“ұмңјлЎң кұҙк°•мқ„ кҙҖлҰ¬н•ҳкі мҠӨнҠёл ҲмҠӨлҘј л°ӣм§Җ м•ҠлҠ” кІғмқҙ мӨ‘мҡ”н•ҳлӢӨвҖқл©° вҖңлӘём—җ л¬ҙлҰ¬ к°Җм§Җ м•Ҡкі л•Җмқҙ л§Һмқҙ лӮҳм§Җ м•ҠлҠ” м„ м—җм„ң мӮ°мұ…мқ„ н•ҳкұ°лӮҳ л§ЁмҶҗмІҙмЎ°лҘј н•ҳл©ҙ лҸ„мӣҖмқҙ лҗңлӢӨвҖқкі н–ҲлӢӨ.
-

м—¬лҰ„мқҖ мһҘм—јмқҳ кі„м ҲмқҙлӢӨ. мҡ”мҰҳ к°ҷмқҙ мҠөн•ҳкі кё°мҳЁмқҙ лҶ’мңјл©ҙ м„ёк· мқҙ лІҲмӢқн•ҳкё° мўӢм•„ мқҢмӢқл¬ј м„ӯм·ЁлҘј нҶөн•ң м„ёк· к°җм—јм„ұ мһҘм—јмқҙ мЈјлЎң л°ңмғқн•ңлӢӨ. мӢӨм ңлЎң м§ҖлӮң 2019л…„ кұҙк°•ліҙн—ҳмӢ¬мӮ¬нҸүк°Җмӣҗ мһҘм—ј(м§Ҳлі‘ мҪ”л“ң A00~A09) нҷҳмһҗ мҲҳ нҶөкі„лҘј мӮҙнҺҙліҙл©ҙ 7мӣ” 68л§Ң 9638лӘ…, 8мӣ” 71л§Ң 2737лӘ…мңјлЎң 1л…„ мӨ‘ м—¬лҰ„мІ м—җ к°ҖмһҘ л§Һм•ҳлӢӨ. ліөнҶө, м„ӨмӮ¬, кө¬нҶ л“ұмқҳ мЈјмҡ” мҰқмғҒмқҖ 충분н•ң мҲҳ분 м„ӯм·ЁмҷҖ нңҙмӢқмқ„ нҶөн•ҙ лҢҖл¶Җ분 нҳём „лҗҳм§Җл§Ң, л©ҙм—ӯл Ҙмқҙ м Җн•ҳлҗң мғҒнғң, л§Ңм„ұм§Ҳнҷҳмһҗ, л…ём•Ҫмһҗлқјл©ҙ м „л¬ёмқҳмқҳ 진лӢЁкіј м№ҳлЈҢк°Җ н•„мҡ”н•ҳлӢӨ. в—ҮмҳӨм—јлҗң мқҢмӢқ м„ӯм·Ё нӣ„ 72мӢңк°„ лӮҙ мҰқмғҒмӢқмӨ‘лҸ…мқҳ к°ҖмһҘ нқ”н•ң мӣҗмқёмқҖ лі‘мӣҗм„ұ лҢҖмһҘк· мңјлЎң кө¬нҶ , м„ӨмӮ¬, ліөнҶөмҰқмғҒмқҙ лӮҳнғҖлӮҳл©ҙ мқјлӢЁ мһҘм—јмңјлЎң мқҳмӢ¬ н•ҙм•ј н•ңлӢӨ. мӢқмӨ‘лҸ…мқҖ м„ёк· м—җ мҳӨм—јлҗң мқҢмӢқл¬јмқ„ лЁ№мқҖ нӣ„ 72мӢңк°„ мқҙлӮҙм—җ кө¬нҶ , м„ӨмӮ¬, ліөнҶө, л°ңм—ҙ л“ұмқҳ мҰқмғҒмқҙ лӮҳнғҖлӮңлӢӨ. м—җмқҙм№ҳн”Ңлҹ¬мҠӨ м–‘м§Җлі‘мӣҗ л¶ҖмҶҚ H+мҶҢнҷ”кё°лі‘мӣҗ л¬ём •лқҪ м „л¬ёмқҳлҠ” вҖңк°җм—јм„ұ мһҘм—ј мӣҗмқёмқҖ м„ёк· м—җ л…ём¶ңлҗң мқҢмӢқмқ„ м„ӯм·Ён•ҙ л°ңлі‘н•ҳл©° м„ёк· мһҗмІҙк°Җ мһҘм—јмқ„ мқјмңјнӮӨкұ°лӮҳ м„ёк· мқҙ л§Ңл“Өм–ҙлӮё лҸ…м„ұ л¬јм§Ҳмқҙ мӣҗмқёмқҙ лҗҳкё°лҸ„ н•ңлӢӨвҖқ л©° вҖңлҢҖн‘ңм Ғ мҰқмғҒмқҖ м„ӨмӮ¬мҷҖ кө¬нҶ лЎң ліөнҶөкіј л°ңм—ҙ, мҳӨмӢ¬ л“ұмқҳ мҰқмғҒмқҙ лҸҷл°ҳн•ҳлҠ”лҚ° мқҙлҠ” мҷёл¶Җ м„ёк· мңјлЎңл¶Җн„° лӘёмқ„ м§ҖнӮӨкё° мң„н•ҙ мҡ°лҰ¬ лӘёмқҳ л°©м–ҙкё°м ңк°Җ мһ‘мҡ©н•ҙ м„ёк· мқ„ мІҙмҷёлЎң л°°м¶ңн•ҳлҠ” кіјм •мқҙлӢӨ.вҖқ лқјкі м„ӨлӘ…н–ҲлӢӨ. лҳҗн•ң л¬ё м „л¬ёмқҳлҠ” "нҳҲліҖ, нғҲмҲҳлҘј 비лЎқн•ҙ мқјл¶Җ м„ёк· мқҙ л§Ңл“Өм–ҙлӮҙлҠ” лҸ…мҶҢлҠ” мӢ кІҪл§Ҳ비, к·јмңЎ кІҪл Ҙ, мқҳмӢқ мһҘм• л“ұ мӢ¬к°Ғн•ң мҰқмғҒмңјлЎң мқҙм–ҙм§Ҳ мҲҳ мһҲм–ҙ мЈјмқҳн•ҙм•ј н•ңлӢӨ"кі л§җн–ҲлӢӨ. в—ҮмҲҳ분 충분н•ң м„ӯм·Ё мҡ°м„ , мһ„мқҳлЎң м§ҖмӮ¬м ң ліөмҡ© м•ҲлҸјлҢҖл¶Җ분 мӢқмӨ‘лҸ…к· мқҖ 4 в„ғм—җм„ң 60в„ғ мӮ¬мқҙ мҳЁлҸ„м—җм„ң мҰқмӢқн•ҳкё° л•Ңл¬ём—җ лңЁкұ°мҡҙ мқҢмӢқмқҖ 60в„ғ мқҙмғҒ к°Җм—ҙн•ҳкі , м°¬ мқҢмӢқмқҖ 4в„ғ мқҙн•ҳлЎң ліҙкҙҖн•ҳл©ҙ м„ёк· мҰқмӢқмқ„ мҳҲл°©н• мҲҳ мһҲлӢӨ. нҠ№нһҲ мңЎлҘҳ, н•ҙмӮ°л¬ј, к°ҖкёҲлҘҳлҠ” кі мҳЁ(85в„ғ мқҙмғҒ)м—җм„ң 충분нһҲ мқөнҳҖ лЁ№кі , мӢ м„ мұ„мҶҢлҠ” нқҗлҘҙлҠ” л¬јм—җ к№ЁлҒ—н•ҳкІҢ м„ёмІҷн•ҙм„ң лЁ№м–ҙм•ј н•ңлӢӨ. мұ„мҶҢлҠ” мғҒмҳЁм—җ л°©м№ҳн•ҳм§Җ л§җкі мҰүмӢң м„ӯм·Ён•ҳкұ°лӮҳ лғүмһҘліҙкҙҖн•ҙм•ј н•ңлӢӨ. лҳҗн•ң м„ёк· мқҙ лІҲмӢқн•ҳкё° мү¬мҡҙ мӢқмһ¬лЈҢмҷҖ мЎ°лҰ¬кё°кө¬мқҳ мң„мғқм Ғмқё кҙҖлҰ¬мҷҖ н•Ёк»ҳ мһҗмЈј мҶҗ м”»кё°лҘј нҶөн•ҙ к°ңмқёмң„мғқмқ„ мІ м ҖнһҲ н•ҙм•ј н•ңлӢӨ. мқҢмӢқмқҖ лЁ№мқ„ л§ҢнҒјл§Ң мЎ°лҰ¬н•ҳкі лӮЁмқҖ мқҢмӢқл¬јмқҖ л„Ҳл¬ҙ мҳӨлһҳ ліҙкҙҖн•ҳм§Җ м•ҠлҠ”лӢӨ. мЎ°лҰ¬лҸ„кө¬лҠ” мһҗмЈј мҶҢлҸ…н•ҳкі , мңЎлҘҳ, м–ҙнҢЁлҘҳ л“ұмқ„ мҶҗм§Ҳн• л•ҢлҠ” м№ј, лҸ„л§ҲлҘј кө¬л¶„н•ҙм„ң мӮ¬мҡ©н•ҳлҠ” кІғмқҙ мўӢлӢӨ. л¬ём •лқҪ м „л¬ёмқҳлҠ” вҖңкө¬нҶ , м„ӨмӮ¬лЎң нғҲмҲҳ мҰқмғҒмқҙ мғқкёё мҲҳ мһҲм–ҙ л¬јкіј ліҙлҰ¬м°Ё, мқҙмҳЁ мқҢлЈҢ л“ұмңјлЎң мҲҳ분мқ„ 충분нһҲ м„ӯм·Ён•ҳкі нңҙмӢқмқ„ м·Ён•ҳл©ҙ лҢҖл¶Җ분 мҰқмғҒмқҙ нҳём „лҗңлӢӨвҖқ лқјл©° вҖңмһ„мқҳлЎң м§ҖмӮ¬м ңлҘј ліөмҡ©н• кІҪмҡ° лҸ…мҶҢк°Җ мІҙмҷёлЎң л°°м¶ңлҗҳм§Җ лӘ»н•ҙ мҳӨнһҲл Ө мҰқмғҒмқҙ м•…нҷ”н• мҲҳ мһҲм–ҙм„ң м•Ҫ ліөмҡ©мқҖ л°ҳл“ңмӢң м „л¬ёк°Җ 진лӢЁмқҙ м„ н–үлҗҳм–ҙм•ј н•ңлӢӨвҖқкі л§җн–ҲлӢӨ.









![[л°ҖлӢ№365] к·ёл“Өл§Ңмқҳ вҖҳмқҖл°Җн•ң 비л°ҖвҖҷвҖҰ вҖҳмғқлЎңлі‘мӮ¬вҖҷнҢҖмқҳ лӢ№лҮЁлі‘ мҶ”лЈЁм…ҳ м°ҫкё°](https://health.chosun.com/site/data/thumb_dir/2021/07/14/2021071400568_0_thumb.jpg)








