-

-

-
-

л§Ңм„ұ нҸҗмҮ„м„ұ нҸҗм§Ҳнҷҳ(COPD)мқҖ м„ңм„ңнһҲ нҸҗк°Җ мҶҗмғҒлҗҳл©° нҳёнқЎкіӨлһҖ, кё°м№Ё, к°Җлһҳ, мҢ•мҢ•кұ°лҰ¬лҠ” мҲЁмҶҢлҰ¬ л“ұмқҙ л°ңмғқн•ҳлҠ” нҸҗм§ҲнҷҳмқҙлӢӨ. COPDлҠ” нҸҗ кё°лҠҘмқҙ 50% мқҙмғҒ мҶҗмғҒлҗҳкё° м „к№Ңм§Җ нҠ№лі„н•ң мҰқмғҒмқҙ м—ҶлҠ”лҚ°лӢӨ, л¶Җм •л§Ҙ, нҳ‘мӢ¬мҰқ, мӢ¬к·јкІҪмғүмҰқкіј к°ҷмқҖ мӢ¬мһҘ н•©лі‘мҰқмқ„ мқјмңјмјң лҚ”мҡұ л¬ҙм„ңмҡҙ м§Ҳнҷҳмқҙлқј л¶ҲлҰ°лӢӨ.нҸҗмҷҖ кё°кҙҖм§Җ кұҙк°•мқ„ нҡҢліөн•ҳкі , мӢ¬мһҘ кұҙк°•мқ„ м§ҖнӮ¬ мҲҳ мһҲлҠ” л°©лІ•мқҖ м—ҶлҠ” кұёк№Ң? н•ңмқҳн•ҷм—җм„ нҸҗмҷҖ мӢ¬мһҘмқ„ н•Ёк»ҳ м№ҳлЈҢн•ҳл©ҙ COPDлҠ” л¬јлЎ , нҳ‘мӢ¬мҰқлҸ„ м№ҳлЈҢн• мҲҳ мһҲлӢӨкі ліёлӢӨ.в—ҮCOPD мӮ¬л§қлҘ лҶ’мқҙлҠ” мӢ¬мһҘ н•©лі‘мҰқнҸҗ COPD нҷҳмһҗмқҳ 30~40%лҠ” нҳ‘мӢ¬мҰқкіј мӢ¬к·јкІҪмғүмҰқмқ„ н•Ёк»ҳ м•“лҠ” кІғмңјлЎң ліҙкі лҗңлӢӨ. кё°лҸ„к°Җ мўҒм•„м§Җкі нҸҗк°Җ л”ұл”ұн•ҳкІҢ көімңјл©ҙ нҳёнқЎмңјлЎң л°ӣм•„л“Өм—¬м•ј н• мӮ°мҶҢмқҳ м–‘мқҙ м Ғм–ҙм§Җл©ҙм„ң мІҙлӮҙ мӮ°мҶҢ кіөкёүмқҙ л¶ҖмЎұн•ҙ진лӢӨ. лӘё м•Ҳмқҳ мӮ°мҶҢк°Җ л¶ҖмЎұн•ҙм§Җл©ҙ мӢ¬мһҘмқҖ мӮ°мҶҢк°Җ нҸ¬н•Ёлҗң нҳҲм•Ўмқ„ л№ лҘҙкІҢ м „мӢ м—җ кіөкёүн•ҳкё° мң„н•ҙ лҚ”мҡұ л№ лҘҙкІҢ, л§Һмқҙ лӣ°кІҢ лҗңлӢӨ. мқҙлҹ¬н•ң мғҒнҷ©мқҙ л°ҳліөлҗҳл©ҙ мӢ¬мһҘ к·јмңЎм—җ мҠӨнҠёл ҲмҠӨк°Җ мҢ“мқҙкі , мӢ¬мһҘм—җ кіјл¶Җн•ҳк°Җ л°ңмғқн•ҙ мӢ¬мһҘ л°•лҸҷмқҙ л¶Ҳк·ңм№ҷн•ҙм§ҖлҠ” л¶Җм •л§Ҙ мҰқмғҒмқҙ л°ңмғқн• мҲҳ мһҲлӢӨ. лҳҗн•ң мӢ¬мһҘ к·јмңЎм—җ мҳҒм–‘мқ„ кіөкёүн•ҳлҠ” кҙҖмғҒ лҸҷл§Ҙм—җ 충분н•ң мӮ°мҶҢк°Җ кіөкёүлҗҳм§Җ лӘ»н•ҳл©ҙ, кҙҖмғҒ лҸҷл§Ҙмқҙ мўҒм•„м§Җл©° нҳ‘мӢ¬мҰқмқҙлӮҳ мӢ¬к·јкІҪмғү л“ұ кҙҖмғҒ лҸҷл§Ҙ м§Ҳнҷҳмқҙ лҸҷл°ҳлҗ к°ҖлҠҘм„ұмқҙ м»Ө진лӢӨ.мқҙ м§Ҳнҷҳл“ӨмқҖ лӢ№мһҘ мғқлӘ…мқ„ м•—м•„к°Ҳ мҲҳ мһҲкё°м—җ COPD нҷҳмһҗм—җкІҢ мғқкё°л©ҙ лҚ”мҡұ м№ҳлӘ…м ҒмқҙлӢӨ. мӢӨм ң мӢ¬мһҘ н•©лі‘мҰқмңјлЎң мқён•ң COPD нҷҳмһҗмқҳ мӮ¬л§қлҘ мқҖ м•Ҫ 30% мҲҳмӨҖмңјлЎң мӢ¬мһҘ кұҙк°•мқҖ COPD нҷҳмһҗл“Өмқҳ мӮ¶м—җ нҒ° мҳҒн–Ҙмқ„ лҜём№ңлӢӨ.мҳҒлҸҷн•ңмқҳмӣҗ к№ҖлӮЁм„ мӣҗмһҘмқҖ "нҸҗмқҳ кё°лҠҘмқҙ м•…нҷ”н•ҳл©ҙ мҡ°лҰ¬ лӘём—җ 충분н•ң мӮ°мҶҢ кіөкёүмқҙ м–ҙл ӨмӣҢм ё к°Ғмў… н•©лі‘мҰқмқҙ л°ңмғқ, мӮ¬л§қ мң„н—ҳмқҙ м»Ө진лӢӨ"лқјл©° "мӢ¬мһҘ кҙҖл Ё н•©лі‘мҰқмқҙ COPD нҷҳмһҗм—җкІҢ л§Өмҡ° м№ҳлӘ…м Ғмқё мқҙмң лӢӨ"кі л§җн–ҲлӢӨ.в—ҮмӢ¬мһҘкіј нҸҗ лҸҷмӢң м№ҳлЈҢ, COPDВ·мӢ¬мһҘ н•©лі‘мҰқ к°ңм„ нҸҗ кұҙк°•мқҙ лӮҳл№ м§Җл©ҙ мӢ¬мһҘ кұҙк°•мқҙ м•…нҷ”н•ҳкі , мӢ¬мһҘ кё°лҠҘмқҙ м Җн•ҳлҗҳл©ҙ нҸҗлҸ„ н•Ёк»ҳ м•Ҫн•ҙм§Җкё° л•Ңл¬ём—җ, н•ңмқҳн•ҷм—җм„ л‘җ мһҘкё°лҘј л¶ҖлӘЁ, нҳ•м ң кҙҖкі„лЎң ліҙкі лҸҷмӢңм—җ м№ҳлЈҢн•ңлӢӨ. мҳҒлҸҷн•ңмқҳмӣҗмқҳ кІҪмҡ°, COPD м№ҳлЈҢлҘј н• л•Ң мӢ¬мһҘ кё°лҠҘкіј нҸҗ кё°лҠҘмқ„ лҸҷмӢңм—җ к°•нҷ”н• мҲҳ мһҲлҸ„лЎқ к№Җм”Ёл…№мҡ©мҳҒлҸҷнғ•кіј к№Җм”ЁкіөмӢ¬лӢЁмқ„ н•Ёк»ҳ мӮ¬мҡ©н•ҳлҠ” н•ңл°© м№өн…Ңмқј ліөн•© м•Ҫл¬ј мҡ”лІ•мқ„ мӮ¬мҡ©н•ңлӢӨ.к№Җм”Ёл…№мҡ©мҳҒлҸҷнғ•мқҖ нҸҗ л©ҙм—ӯ кё°лҠҘ н–ҘмғҒм—җ лҸ„мӣҖмқ„ мЈјлҠ” м•ҪмңјлЎң л…№мҡ©В·л…№к°Ғкөҗ л“ұ л©ҙм—ӯ кё°лҠҘмқ„ лҶ’м—¬мЈјлҠ” м•Ҫмһ¬мҷҖ кёёкІҪ, мӢ мқҙнҷ”, м—°көҗ л“ұ нҸҗмҷҖ кё°кҙҖм§Җмқҳ л§Ңм„ұм Ғмқё м—јмҰқмқ„ м ңкұ°н•ҳлҠ” 25к°Җм§Җ м•Ҫмһ¬л“Өмқҙ л°°н•©лҸј мһҲлӢӨ. мӢ¬нҸҗ кё°лҠҘ к°•нҷ” нҡЁкіјлҘј кё°лҢҖн• мҲҳ мһҲлҠ” к№Җм”ЁкіөмӢ¬лӢЁмқҖ н•ңл°© к°•мӢ¬м•Ҫмқё мҡ°нҷ©мІӯмӢ¬мӣҗм—җ мӮ¬н–Ҙ, м№Ён–Ҙ, л…№мҡ©, мҡ°нҷ© л“ұ кі к°Җмқҳ м•Ҫмһ¬л“Өмқ„ лҚ”н•ң м•ҪмқҙлӢӨ. к·ёмӨ‘м—җм„ңлҸ„ м№Ён–ҘмқҖ н•ӯм•” нҡЁкіјлҘј к°Җ진 мҝ мҝ лҘҙ비нғҖмӢ , н•ӯмӮ°нҷ” л¬јм§Ҳмқё лІ нғҖ-м…ҖлҰ¬л„Ё, мӢ кІҪ м•Ҳм • нҡЁкіјлҘј ліҙмқҙлҠ” лҚёнғҖ-кө¬м•„мқҙм—”, н•ӯл°”мқҙлҹ¬мҠӨ нҡЁкіјк°Җ мһҲлҠ” м•ҢнҢҢ-л¶Ҳл Ҳм л“ұ лӢӨм–‘н•ң мң нҡЁ м„ұ분мқҙ н•Ёмң лҸј нҳҲм•Ў мҲңнҷҳк№Ңм§Җ лҸ•лҠ”лӢӨ. лҳҗн•ң к№Җм”ЁкіөмӢ¬лӢЁм—җ мҪ”нҢ…лҗң 99.9%мқҳ мҲңкёҲл°•мқҖ к°•мӢ¬, к°•нҳҲкҙҖ мһ‘мҡ©мңјлЎң мІҙлӮҙм—җ 축м Ғлҗң мӨ‘кёҲмҶҚкіј лҜём„ё лЁјм§Җ л“ұ м—јмҰқ мң л°ң л¬јм§Ҳл“Өмқ„ мІҙмҷёлЎң л№ лҘҙкІҢ л°°м¶ңмӢңмјң нҸҗлҘј к№ЁлҒ—н•ҳкІҢ л§Ңл“ңлҠ” мІӯнҸҗ(ж·ёиӮә) мһ‘мҡ©мқ„ н•ңлӢӨ.к№ҖлӮЁм„ мӣҗмһҘмқҖ "к№Җм”Ёл…№мҡ©мҳҒлҸҷнғ•кіј к№Җм”ЁкіөмӢ¬лӢЁмқ„ н•Ёк»ҳ ліөмҡ©н•ҳл©ҙ, мӢ¬нҸҗ кё°лҠҘмқ„ нҷңм„ұнҷ”н•ҳлҠ”лҚ° лҸ„мӣҖмқҙ лҗңлӢӨ"кі л°қнҳ”лӢӨ. к№Җ мӣҗмһҘмқҖ "мҳҒлҸҷн•ңмқҳмӣҗ мһҗмІҙ мһ„мғҒ м—°кө¬лҘј ліҙл©ҙ, н•ңл°© м№өн…Ңмқј ліөн•© м•Ҫл¬ј мҡ”лІ•мқҖ нҸҗнҸ¬мқҳ мҮ нҮҙмҷҖ мҶҗмғҒмқ„ лҠҰм¶”кі , кё°лҠҘ нҡҢліөмқ„ лҸ„мҷҖ нҸҗлҘј кұҙк°•н•ҳкІҢ л§Ңл“ңлҠ” нҡЁкіјк°Җ мһҲлӢӨ"лқјл©° "м№өн…Ңмқј ліөн•© м•Ҫл¬ј мҡ”лІ• нӣ„ л№ лҘҙл©ҙ 3~4к°ңмӣ”, лҠҰм–ҙлҸ„ 1л…„ мқҙлӮҙм—җ COPDлЎң мқён•ң л¶ҲнҺё мҰқмғҒ мҷ„нҷ”мҷҖ мӮ¶мқҳ м§Ҳ н–ҘмғҒмқҙ нҷ•мқёлҗңлӢӨ"кі л§җн–ҲлӢӨ.лӢЁ, м•„л¬ҙлҰ¬ мўӢмқҖ м•Ҫмқ„ мӮ¬мҡ©н•ҳлҚ”лқјлҸ„ COPD м№ҳлЈҢмҷҖ мӢ¬мһҘ н•©лі‘мҰқ мҳҲл°©мқҖ мғқнҷңмҠөкҙҖ к°ңм„ мқҙ лі‘н–үлҸјм•ј н•ңлӢӨ. л°ҳл“ңмӢң кёҲм—°н•ҳкі , кұҙк°•мғҒнғңлҘј мӮҙн”јл©° м№ҳлЈҢлҘј мқҙм–ҙк°Җм•ј н•ңлӢӨ. к№ҖлӮЁм„ мӣҗмһҘмқҖ "COPDмҷҖ к·ёлЎң мқён•ң мӢ¬мһҘ л¬ём ңлҘј к°ңм„ н•ҳл Өл©ҙ м•Ҫл¬јм№ҳлЈҢлҸ„ мӨ‘мҡ”н•ҳм§Җл§Ң, мҠӨнҠёл ҲмҠӨВ·нқЎм—°В·кіјмқҢ л“ұ мӢ¬нҳҲкҙҖ кұҙк°•мқ„ м•…нҷ”н•ҳлҠ” мқјмқ„ н•ҙм„ м•Ҳ лҗңлӢӨ"кі к°•мЎ°н–ҲлӢӨ. к·ёлҠ” "нҸүмҶҢ мһ‘мқҖ мҰқмғҒлҸ„ к°ҖліҚкІҢ м—¬кё°м§Җ л§җкі кҫёмӨҖн•ң кұҙк°•кҙҖлҰ¬мҷҖ м№ҳлЈҢлЎң кұҙк°• мғҒнғңлҘј мң м§Җн• мҲҳ мһҲкІҢ л…ёл Ҙн•ҙм•ј н•ңлӢӨ"кі л§җн–ҲлӢӨ.
-
лҢҖлҸҷл§ҘнҢҗл§ү нҳ‘м°©мҰқмқҖ көӯлӮҙ м „мІҙ мӢ¬мһҘ нҢҗл§ү м§Ҳнҷҳмқҳ м Ҳл°ҳ мқҙмғҒмқ„ м°Ём§Җн•ңлӢӨ. мҡ°лҰ¬лӮҳлқјлҠ” л№ лҘё кі л №нҷ” мҶҚлҸ„л§ҢнҒј лҢҖлҸҷл§ҘнҢҗл§ү нҳ‘м°©мҰқ нҷҳмһҗк°Җ кёүмҰқн–ҲлҠ”лҚ°лҸ„ к·ёк°„ мӢ мІҙм Ғ л¶ҖлӢҙмқҙ нҒ° к°ңнқү мҲҳмҲ л§Ң ліҙн—ҳмқҙ лҗҳкі , 비көҗм Ғ л¶ҖлӢҙмқҙ лҚңн•ң 비к°ңнқү мҲҳмҲ мқҖ ліҙн—ҳ кёүм—¬к°Җ лҗҳм§Җ м•Ҡм•ҳлӢӨ. лӢӨн–үнһҲ 5мӣ”л¶Җн„° 비к°ңнқү лҢҖлҸҷл§ҘнҢҗл§ү нҳ‘м°©мҰқ м№ҳлЈҢлІ• мӨ‘ н•ҳлӮҳмқё 'TAVI мӢңмҲ (кІҪн”јм Ғ лҢҖлҸҷл§Ҙ нҢҗл§ү м№ҳнҷҳмҲ )' ліҙн—ҳкёүм—¬ м Ғмҡ©мқҙ мӢңмһ‘лҗҗлӢӨ. м„ёлёҢлһҖмҠӨлі‘мӣҗ мӢ¬мһҘлӮҙкіј кі мҳҒкөӯ көҗмҲҳ(нҳҲкҙҖмӨ‘мһ¬мӢңмҲ м—°кө¬нҡҢ нҡҢмһҘ)лҘј л§ҢлӮҳ лҢҖлҸҷл§ҘнҢҗл§ү нҳ‘м°©мҰқкіј TAVI мӢңмҲ кёүм—¬нҷ”к°Җ к°Җм ёмҳ¬ ліҖнҷ”лҘј л“Өм–ҙлҙӨлӢӨ.вҖ•лҢҖлҸҷл§ҘнҢҗл§ү нҳ‘м°©мҰқмқҖ м–ҙл–Ө м§Ҳнҷҳмқёк°Җ?"лҢҖлҸҷл§ҘнҢҗл§ү нҳ‘м°©мҰқмқҖ мӢ¬мһҘмқҳ л¬ё м—ӯн• мқ„ н•ҳлҠ” лҢҖлҸҷл§ҘнҢҗл§үмқҙ лӢікұ°лӮҳ м„қнҡҢнҷ”лҸј мўҒм•„м§Җкі , көілҠ” м§ҲнҷҳмқҙлӢӨ. нҢҗл§үмқҙ көім–ҙ м ң м—ӯн• мқ„ лӘ» н•ҳл©ҙ, н”јлҘј мҲңнҷҳмӢңнӮӨкё° мң„н•ҙ мӢ¬мһҘмқҙ лҚ” л§ҺмқҖ нһҳмқ„ мӮ¬мҡ©н•ҳкІҢ лҗҳкі , мӢ¬мһҘм—җ л¶ҖлӢҙмқҙ к°Җ л¬ём ңк°Җ мғқкёҙлӢӨ. лҮҢлЎң к°ҖлҠ” нҳҲлҘҳк°Җ л¶ҖмЎұн•ҙм ё м–ҙм§ҖлҹҪкұ°лӮҳ мӢӨмӢ н• мҲҳ мһҲкі , мҲЁмқҙ м°Ёкұ°лӮҳ нқүнҶөмқҙ лӮҳнғҖлӮҳкё°лҸ„ н•ңлӢӨ. к·ёлҹ¬лӮҳ нҷҳмһҗл“Ө лҢҖл¶Җ분мқҖ лі‘мқҙ 진н–үлҸј мҰқмғҒмқҙ мӢ¬н•ҙм§Җкё° м „к№Ңм§ҖлҠ” м§Ҳлі‘ мң л¬ҙлҘј лӘЁлҘҙлҠ” кІҪмҡ°к°Җ л§ҺлӢӨ. мӢ¬мһҘ мҙҲмқҢнҢҢлҘј н•ҳкё° м „к№Ңм§ҖлҠ” нҳ‘мӢ¬мҰқмқҙлқјкі мҳӨн•ҙн•ҳкё° мү¬мҡҙ лі‘мқҙкё°лҸ„ н•ҳлӢӨ."вҖ•мӣҗмқёмқҙ л¬ҙм—Үмқёк°Җ?"лҢҖлҸҷл§ҘнҢҗл§ү нҳ‘м°©мҰқмқҖ нҮҙн–үм„ұ м§Ҳнҷҳмқҙлқј к°ҖмһҘ нҒ° мӣҗмқёмқҖ л…ёнҷ”мқҙлӢӨ. кіјкұ°м—” л©ҙм—ӯ л°ҳмқ‘мңјлЎң мқён•ҙ нҢҗл§үмқҙ л‘җкәјмӣҢм§ҖлҠ” лҘҳлЁёнӢ°мҠӨм„ұ нҢҗл§ү м§ҲнҷҳлҸ„ мһҲм—ҲмңјлӮҳ, көӯлӮҙ мң„мғқ нҷҳкІҪмқҙ нҒ¬кІҢ к°ңм„ лҗҳл©ҙм„ң лҘҳлЁёнӢ°мҠӨм„ұм—җ мқҳн•ң лҢҖлҸҷл§ҘнҢҗл§ү нҳ‘м°©мҰқмқҖ мҡ°лҰ¬лӮҳлқјм—җм„ң кұ°мқҳ мӮ¬лқјмЎҢлӢӨ. м„ мІңм Ғмқё кё°нҳ•лҸ„ мӣҗмқё мӨ‘ н•ҳлӮҳмқҙлӢӨ. лҢҖлҸҷл§Ҙ нҢҗл§үмқҖ 3м—ҪмңјлЎң мқҙлӨ„м ём•ј н•ҳлҠ”лҚ°, 2м—Ҫ нҳ№мқҖ 4м—Ҫмқё кІҪмҡ°лҸ„ мһҲлӢӨ. 2м—ҪмқҖ 3м—Ҫм—җ 비н•ҙ 10л…„ м •лҸ„ мқјм°Қ нҮҙн–үм„ұ ліҖнҷ”к°Җ лӮҳнғҖлӮңлӢӨ. 비көҗм Ғ м ҠмқҖ 60лҢҖ лҢҖлҸҷл§ҘнҢҗл§ү нҳ‘м°©мҰқ нҷҳмһҗмқҳ м Ҳл°ҳ м •лҸ„лҠ” м„ мІңм„ұ кё°нҳ•мқҙ мӣҗмқёмқҙлӢӨ."вҖ•м№ҳлЈҢлҠ” м–ҙл–»кІҢ н•ҳлӮҳ?"м№ҳлЈҢ л°©лІ•мқҖ мҲҳмҲ (мҲҳмҲ м Ғ лҢҖлҸҷл§ҘнҢҗл§ү м№ҳнҷҳмҲ , SAVR)кіј мӢңмҲ (кІҪн”јм Ғ лҢҖлҸҷл§ҘнҢҗл§ү м№ҳнҷҳмҲ , TAVI)к°Җ мһҲлӢӨ. мҰқмғҒмқҙ м•…нҷ”н•ҳкё° м „к№Ңм§ҖлҠ” м•Ҫл¬ј м№ҳлЈҢлЎң мЎ°м Ҳн• мҲҳ мһҲм§Җл§Ң, к·јліём Ғмқё м№ҳлЈҢ л°©лІ•мқҖ мҲҳмҲ кіј мӢңмҲ лҝҗмқҙлӢӨ."вҖ•л‘җ м№ҳлЈҢлІ•м—” м–ҙл–Ө м°Ёмқҙк°Җ мһҲлӮҳ?"мҲҳмҲ м Ғ лҢҖлҸҷл§ҘнҢҗл§ү м№ҳнҷҳмҲ мқҖ м „мӢ л§Ҳм·Ё нӣ„ к°ҖмҠҙмқ„ м—ҙм–ҙ л¬ём ңк°Җ лҗң нҢҗл§үмқ„ мқёкіөнҢҗл§үмңјлЎң көҗмІҙн•ҳлҠ” м№ҳлЈҢлІ•мқҙлӢӨ. к°ңнқүмқ„ н•ҳкё° л•Ңл¬ём—җ лӢӨлҘё мҲҳмҲ мқ„ лҸҷмӢңм—җ н• мҲҳ мһҲлӢӨ. мӢ¬мһҘ кҙҖмғҒлҸҷл§Ҙмқҙ м•Ҳ мўӢмқҖ кІҪмҡ°, лӢӨлҘё лҢҖлҸҷл§Ҙ м§Ҳнҷҳмқҙ мһҲм–ҙм„ң нҢҗл§үлҝҗ м•„лӢҲлқј лҢҖлҸҷл§Ҙ мң„мӘҪлҸ„ нҷ•мһҘлҗң кІҪмҡ°, нҢҗл§үмқҙ кё°нҳ•мқҙкі м„қнҡҢнҷ”к°Җ м•„мЈј мӢ¬н•ң кІҪмҡ° л“ұм—җ мҡ°м„ кі л Өн• мҲҳ мһҲлҠ” м№ҳлЈҢлІ•мқҙлӢӨ. лӢӨл§Ң, мҲҳмҲ нҠ№м„ұмғҒ кё°м Җм§Ҳнҷҳмқҙ л§Һкі , м „мӢ л§Ҳм·Ё мң„н—ҳмқҙ нҒ° кі л №нҷҳмһҗм—” м Ғмҡ©мқҙ м–ҙл өлӢӨ. мӢӨм ң лҢҖлҸҷл§ҘнҢҗл§ү нҳ‘м°©мҰқ нҷҳмһҗмқҳ 3분мқҳ 1 м •лҸ„л§Ң л°ӣмқ„ мҲҳ мһҲлҠ” мҲҳмҲ мқҙлӢӨ. TAVI мӢңмҲ мқҖ к°ҖмҠҙмқ„ м—ҙм§Җ м•Ҡкі мһ‘мқҖ м Ҳк°ңл§ҢмңјлЎң м№ҙн…Ңн„°лҘј лҸҷл§Ҙм—җ мӮҪмһ…, кё°мЎҙмқҳ нҢҗл§үмқ„ мқёкіөнҢҗл§үмңјлЎң лҢҖмІҙн•ҳлҠ” л°©лІ•мқҙлӢӨ. л¶Җ분л§Ҳм·Ё нӣ„ мӢңмҲ мқҙ к°ҖлҠҘн•ҳкё°м—җ нҳҲкҙҖ мғҒнғңк°Җ лӘ№мӢң лӮҳмҒҳкұ°лӮҳ мҲҳмҲ мқҙ н•„мҡ”н•ң лӢӨлҘё м§Ҳнҷҳмқҙ мӢ¬к°Ғн•ң мғҒнғңк°Җ м•„лӢҲлқјл©ҙ, кі л № нҷҳмһҗлқјлҸ„ мӢңмҲ н• мҲҳ мһҲлӢӨ."вҖ•мҳҲнӣ„м—җлҸ„ м°Ёмқҙк°Җ мһҲлӮҳ?"TAVI мӢңмҲ мқҳ нҡҢліө кё°к°„мқҙ лҚ” 짧мқҖ нҺёмқҙлӢӨ. мҲҳмҲ м Ғ лҢҖлҸҷл§ҘнҢҗл§ү м№ҳнҷҳмҲ мқҖ м „мӢ л§Ҳм·Ё к°ңнқү мҲҳмҲ мқҙлқј мҲҳмҲ нӣ„ мҲҳмҲ л¶Җмң„ нҶөмҰқмқҙ мһҲмқ„ мҲҳ мһҲкі , кё°л Ҙмқҙ л–Ём–ҙм§Ҳ мҲҳ мһҲлӢӨ. мғҒмІҳк°Җ м•„л¬ҙлҠ”лҚ° н•ңл‘җ лӢ¬мқҙ кұёлҰ¬кі , кё°м Җм§Ҳнҷҳмқҙ мһҲлҠ” мғҒнғңм—җм„ң мғҒмІҳлҘј кҙҖлҰ¬н•ҳлҠ” мқјмқҖ мүҪм§Җ м•ҠлӢӨ. TAVI мӢңмҲ мқҖ нҷҳмһҗл§ҲлӢӨ м°ЁмқҙлҠ” мһҲм§Җл§Ң, ліҙнҶө мӨ‘нҷҳмһҗмӢӨм—җм„ң н•ҳлЈЁ м •лҸ„ 집мӨ‘ м№ҳлЈҢлҘј н•ҳкі , мӢңмҲ мқјмЈјмқј л’Өм—җ нҮҙмӣҗн•ңлӢӨ."вҖ•лҢҖлҸҷл§ҘнҢҗл§ү нҳ‘м°©мҰқ м№ҳлЈҢлҠ” TAVI мӢңмҲ мқ„ мҡ°м„ кі л Өн•ҙм•ј н•ҳлӮҳ?"н•ҙмҷём—җм„ 70м„ё мқҙмғҒ нҷҳмһҗ лҢҖл¶Җ분мқҙ TAVI мӢңмҲ мқ„ л°ӣлҠ”лӢӨ. мҡ°лҰ¬лӮҳлқјлҠ” л§Ң 80м„ё мқҙмғҒ нҳ№мқҖ мӢ¬мһҘнҶө합진лЈҢм—җ м°ём—¬н•ң нқүл¶Җмҷёкіј м „мӣҗмқҙ мҲҳмҲ мқҙ л¶Ҳк°ҖлҠҘн•ҳлӢӨкі нҢҗлӢЁн•ң мҲҳмҲ л¶Ҳк°ҖлҠҘкө°, мҲҳмҲ кі мң„н—ҳкө°м—җкІҢл§Ң кёүм—¬лҘј м Ғмҡ©н•ҳкі мһҲмңјлӮҳ, мӢңмҲ мһҗмІҙлҠ” лҢҖл¶Җ분мқҳ нҷҳмһҗм—җкІҢ мӢңн–үн• мҲҳ мһҲлӢӨ. н•ҳм§Җл§Ң лӘЁл“ лҢҖлҸҷл§ҘнҢҗл§ү нҳ‘м°©мҰқ нҷҳмһҗм—җкІҢ TAVI мӢңмҲ мқҙ к°ҖлҠҘн•ҳлӢӨкұ°лӮҳ TAVI мӢңмҲ мқҙ лҚ” мўӢмқҖ кұҙ м•„лӢҲлӢӨ. к°ңк°ңмқёмқҳ нҠ№м„ұм—җ л”°лқј лҚ” м Ғм Ҳн•ң л°©лІ•мқ„ кі л Өн•ҙм•ј н•ңлӢӨ. лҳҗн•ң TAVI мӢңмҲ мқҙ ліёкІ©м ҒмңјлЎң лҸ„мһ…лҗң м—ӯмӮ¬к°Җ мҲҳмҲ ліҙлӢӨлҠ” 짧기 л•Ңл¬ём—җ, 75м„ё лҜёл§Ңмқҳ м ҠмқҖ нҷҳмһҗмқҳ кІҪмҡ°м—җлҠ” мһҘкё° лҚ°мқҙн„°к°Җ мҢ“мқё мҲҳмҲ мқ„ мҡ°м„ мңјлЎң к¶Ңн•ҳлҠ” кІҪмҡ°к°Җ мһҲлӢӨ."вҖ•мөңк·ј TAVI мӢңмҲ ліҙн—ҳ м Ғмҡ©мқҙ нҷ•лҢҖлҗҗлӢӨ. м–ҙл–Ө мқҳлҜёк°Җ мһҲлӮҳ?"көӯлӮҙм—җ TAVI мӢңмҲ мқҙ лҸ„мһ…лҗң м§Җ 10м—¬ л…„ л§Ңм—җ ліҙн—ҳмқҙ нҷ•лҢҖлҗҗлӢӨ. лҢҖлҸҷл§ҘнҢҗл§ү нҳ‘м°©мҰқмқҖ мӢ¬мһҘмқҳ м•”кіј к°ҷмқҖ м§ҲнҷҳмқёлҚ°, м•” ліҙмһҘлҘ кіј 비көҗн•ҙ ліҙл©ҙ, лӢӨмҶҢ лҠҰмқҖ к°җмқҖ мһҲлӢӨ. м§ҖкёҲмқҙлқјлҸ„ кІҪм ң мғҒнҷ©мқҙ м•Ҳ мўӢмқҖ кі л №мёө нҷҳмһҗл“Өмқҙ нҒ° л¶ҖлӢҙ м—Ҷмқҙ м№ҳлЈҢ нҳңнғқмқ„ л°ӣмқ„ мҲҳ мһҲлҸ„лЎқ м ңлҸ„к°Җ к°ңм„ лҗҗлӢӨлҠ”лҚ° мқҳлҜёк°Җ мһҲлӢӨ."вҖ•TAVI кёүм—¬нҷ”к°Җ м–ҙл–Ө ліҖнҷ”лҘј мқјмңјнӮ¬ кІғмқҙлқј ліҙлӮҳ?"TAVI мӢңмҲ ліҙн—ҳ м Ғмҡ©мқҖ лҢҖлҸҷл§ҘнҢҗл§ү нҳ‘м°©мҰқ нҷҳмһҗ мӮ¶м—җ нҒ° ліҖнҷ”лҘј мқјмңјнӮ¬ кІғмқҙлӢӨ. мӨ‘мҰқ лҢҖлҸҷл§ҘнҢҗл§ү нҳ‘м°©мҰқмқҙ мһҲлҠ” кІҪмҡ°, нҳёнқЎмқҙ кіӨлһҖн•ҳлӢҲ нҷңлҸҷм—җ м ңм•Ҫмқҙ л§ҺлӢӨ. мӢңмҲ нӣ„м—җлҠ” нҷҳмһҗл“Өмқҙ мҲЁ мү¬лҠ” кұҙ л¬јлЎ мқҙкі мӢ мІҙ нҷңлҸҷ, мӮ¬кі л Ҙк№Ңм§Җ н–ҘмғҒлҗҗлӢӨлҠ” м–ҳкё°лҘј л§Һмқҙ н•ңлӢӨ. м№ҳлЈҢ мқҙм „м—җлҠ” 집м—җл§Ң мһҲм—ҲлҠ”лҚ° м№ҳлЈҢ нӣ„м—җлҠ” 집м—җ м•Ҳ л“Өм–ҙк°„лӢӨлҠ” л§җмқҙ мһҲмқ„ м •лҸ„лЎң мӮ¶мқҳ м§Ҳмқҙ н–ҘмғҒлҗңлӢӨ. ліҙн—ҳмқҙ м Ғмҡ©лҗҳл©ҙ, TAVI ліёмқёл¶ҖлӢҙлҘ мқҙ 80%м—җм„ң 5%лЎң нҒ¬кІҢ мӨ„м–ҙ к·ёк°„ 비мҡ©мқҙ л¶ҖлӢҙлҸј мӢңмҲ мқ„ л°ӣм§Җ лӘ»н–ҲлҚҳ нҷҳмһҗл“ӨлҸ„ мӢңмҲ мқ„ л°ӣмқ„ мҲҳ мһҲлӢӨ. мқҙлҠ” мӮ¶мқҳ м§Ҳ н–ҘмғҒмңјлЎң мқҙм–ҙм§Ҳ кІғмқҙлӢӨ."вҖ•лҢҖлҸҷл§ҘнҢҗл§ү нҳ‘м°©мҰқ нҷҳмһҗл“Өм—җкІҢ м „н•ҳкі мӢ¶мқҖ л§җмқҙ мһҲлӢӨл©ҙ? "мЎ°кёҲмқҙлқјлҸ„ л¶ҲнҺён•ң кІҢ мһҲлӢӨл©ҙ к·ёл•Ңк·ёл•Ң кІҖ진мқ„ л°ӣмңјмӢңкёё л°”лһҖлӢӨ. кұҙк°•кІҖ진м—җм„ңлҠ” мӢ¬м „лҸ„ м—‘мҠӨл Ҳмқҙ кІҖмӮ¬лҘј л§Һмқҙ н•ҳлҠ”лҚ°, мқҙлҘј нҶөн•ҙ лҢҖлҸҷл§ҘнҢҗл§ү нҳ‘м°©мҰқмқ„ 진лӢЁн• мҲҳлҠ” м—Ҷм§Җл§Ң, м§җмһ‘мқҖ н• мҲҳ мһҲлӢӨ. мқҳмӢ¬мқҙ лҗңлӢӨл©ҙ 추к°Җ 진찰мқ„ л°ӣкі , н•„мҡ”н•ҳл©ҙ мӢ¬мһҘ мҙҲмқҢнҢҢкІҖмӮ¬лҘј нҶөн•ҙ нҢҗл§үмқҙлӮҳ мӢ¬мһҘ кё°лҠҘм—җ л¬ём ңк°Җ м—ҶлҠ”м§Җ нҷ•мқён•ҳмӢңкёё л°”лһҖлӢӨ. кІҪмҰқВ·мӨ‘л“ұлҸ„ мҲҳмӨҖмқҙлқјлҸ„ м •кё°м ҒмңјлЎң кІҖ진мқ„ л°ӣм•„ мғҒнғңлҘј нҢҢм•…н•ҳкі лҜёлҰ¬лҜёлҰ¬ мЎ°мІҳлҘј н•ҳл©ҙ мўӢлӢӨ. мӢ¬мһҘ кё°лҠҘмқҙ м•…нҷ”н•ң нӣ„ м№ҳлЈҢлҘј мӢңмһ‘н•ҳл©ҙ мҳҲнӣ„лҸ„ м•Ҳ мўӢкі , м№ҳлЈҢ кіјм •лҸ„ мң„н—ҳн•ҙ진лӢӨ. кҫёмӨҖнһҲ кІҖмӮ¬мҷҖ 진лӢЁ, м№ҳлЈҢлҘј л°ӣкёё л°”лһҖлӢӨ."
-

-

мӮ¬нҡҢм Ғ кұ°лҰ¬ л‘җкё°мҷҖ мӢӨмҷё л§ҲмҠӨнҒ¬ мқҳл¬ҙ м°©мҡ©мқҙ н•ҙм ңлҗҳкі лӮ м”Ёк°Җ мўӢм•„м§Җл©ҙм„ң м•јмҷё нҷңлҸҷмқ„ мҰҗкё°лҠ” мӮ¬лһҢмқҙ лҠҳм–ҙлӮҳкі мһҲлӢӨ. мқҙлҹҙ л•ҢмқјмҲҳлЎқ кҙҖм Ҳ м—°кіЁмқҙ л…ёнҷ”лҸј мүҪкІҢ лӢӨм№ мҲҳ мһҲлҠ” мӨ‘мһҘл…„мёөмқҖ мЎ°мӢ¬н•ҙм•ј н•ңлӢӨ. к·ёлҸҷм•Ҳмқҳ мҷём¶ң мһҗм ңлЎң мІҙмӨ‘мқҙ лҠҳкі кҙҖм Ҳмқҳ мң м—°м„ұмқҙ л–Ём–ҙ진 мғҒнғңлқј, к°‘мһ‘мҠӨлҹ¬мҡҙ нҷңлҸҷмқҖ кҙҖм Ҳм—җ л¬ҙлҰ¬лҘј мӨ„ мҲҳ мһҲкё° л•Ңл¬ёмқҙлӢӨ. нҠ№нһҲ, лӮҳмқҙк°Җ л“Өл©ҙ л¬ҙлҰҺ кҙҖм Ҳ нҶөмҰқмқҙ мӢ¬н•ҙм ё лҜёлҰ¬ кҙҖлҰ¬н•ҳлҠ” кІғмқҙ мӨ‘мҡ”н•ҳлӢӨ.кҙҖм Ҳм—јмқҖ кҙҖм Ҳм—җ м—јмҰқмқҙ мғқкёҙ кІғмңјлЎң, кҙҖм Ҳкіј кҙҖм Ҳмқ„ л‘ҳлҹ¬мӢёкі мһҲлҠ” мЈјмң„ мЎ°м§Ғм—җк№Ңм§Җ л¬ҙлҰ¬к°Җ к°„лӢӨ. көӯлҜјкұҙк°•мҳҒм–‘мЎ°мӮ¬мҷҖ кұҙк°•ліҙн—ҳмӢ¬мӮ¬нҸүк°Җмӣҗм—җ л”°лҘҙл©ҙ, кҙҖм Ҳм—јмқҖ л§Ңм„ұ м§Ҳлі‘ 1мң„мқё лҸҷмӢңм—җ лҜёлһҳм—җ л°ңлі‘н• кІғмңјлЎң кұұм •лҗҳлҠ” м§Ҳнҷҳ 2мң„лЎңлҸ„ кјҪнҳ”лӢӨ. нҮҙн–үм„ұ кҙҖм Ҳм—јмқҖ к°ҖмһҘ нқ”н•ң кҙҖм Ҳм—јмңјлЎң л…ёнҷ” нҳ„мғҒмқҳ мқјмў…мңјлЎң 여겨진 кіјкұ°мҷҖ лӢ¬лҰ¬ мөңк·јм—җлҠ” мғқнҷң мҠөкҙҖ, кіјмІҙмӨ‘, нҸҗкІҪ л“ұ лӢӨм–‘н•ң мӣҗмқём—җ мқҳн•ҙ мң л°ңлҗңлӢӨ. нҠ№нһҲ, к°ұл…„кё° м—¬м„ұмқҳ кІҪмҡ° кіЁлӢӨкіөмҰқ мң л°ң мң„н—ҳлҸ„ лҶ’м•„ мЈјмқҳк°Җ н•„мҡ”н•ҳлӢӨ.кұҙк°•н•ң л…ёнӣ„лҘј мң„н•ҙ кҙҖм Ҳкіј лјҲ кұҙк°•мқ„ мұҷкІЁм•ј н•ңлӢӨ. мҡҙлҸҷмқҖ кҫёмӨҖнһҲ н•ҳкі , л¬ҙлҰ¬н•ң кҙҖм Ҳ мӮ¬мҡ©мқҖ мөңлҢҖн•ң мӨ„мқҙлҠ” кІҢ мӨ‘мҡ”н•ҳлӢӨ. нҠ№нһҲ, н•ҳлЈЁ 30분 м •лҸ„ мӨ‘к°•лҸ„мқҳ мҡҙлҸҷмқҖ кҙҖм Ҳ мЈјмң„ к·јмңЎ к°•нҷ”м—җ лҸ„мӣҖмқҙ лҗңлӢӨ. мҲҳмҳҒВ·мҠӨнҠёл Ҳм№ӯмқҖ к·јл Ҙ мң м§ҖмҷҖ кҙҖм Ҳ мң м—°м„ұ к°•нҷ”м—җ мўӢлӢӨ.кҙҖм Ҳкіј м—°кіЁ кұҙк°•м—җ лҸ„мӣҖмқҙ лҗҳлҠ” мҳҒм–‘мҶҢлҘј м„ӯм·Ён•ҳлҠ” кІғлҸ„ л°©лІ•мқҙлӢӨ. мӢқн’Ҳмқҳм•Ҫн’Ҳм•Ҳм „мІҳлҠ” MSM (Methyl Sulfonyl MethaneВ·мӢқмқҙмң нҷ©)мқ„ 'нҷ©мқ„ н•Ёмң н•ң мң кё°нҷ©нҷ”н•©л¬јлЎң кҙҖм Ҳкіј м—°кіЁ кұҙк°•м—җ лҸ„мӣҖмқ„ мЈјлҠ” мӣҗлЈҢ'лЎң мқём •н–ҲлӢӨ. лүҙмҡ•нғҖмһ„мҠӨлҸ„ кҙҖм Ҳкіј м—°кіЁ кұҙк°•м—җ нҡЁкіјм Ғмқё мҳҒм–‘мҶҢлЎң MSMмқ„ лӢӨлЈ¬ м Ғмқҙ мһҲлӢӨ.MSMмқҖ мҡ°мң В·м»Өн”јВ·нҶ л§ҲнҶ л“ұм—җ н•Ёмң лҸј мһҲм§Җл§Ң мӢқн’ҲмңјлЎңл§Ң м„ӯм·Ён•ҳкё°м—җлҠ” н•ңкі„к°Җ мһҲлӢӨ. 40лҢҖ мқҙнӣ„ мӨ‘мһҘл…„мқҖ кұҙк°•кё°лҠҘмӢқн’Ҳмқ„ нҶөн•ҙ MSMмқ„ м„ӯм·Ён•ҳлҠ” кІғмқҙ мўӢлӢӨ. мөңк·јм—җлҠ” л“ұмӮ°мқҙлӮҳ мһҗм „кұ° нғҖкё°мҷҖ к°ҷмқҖ л Ҳм ҖмҠӨнҸ¬мё лҘј мҰҗкё°лҠ” мқёкө¬к°Җ мҰқк°Җн•ҳл©ҙм„ң 20~40лҢҖм—җм„ңлҸ„ кҙҖм ҲВ·м—°кіЁ мҶҗмғҒмқҙ мҰқк°Җн•ҳлҠ” 추세лӢӨ. л”°лқјм„ң, м Ҡмқ„ л•Ңл¶Җн„° MSMкіј к°ҷмқҖ кұҙк°•кё°лҠҘмӢқн’Ҳмқ„ кҫёмӨҖнһҲ м„ӯм·Ён•ҙлҸ„ лҸ„мӣҖмқҙ лҗңлӢӨ. MSMмқҳ н•ҳлЈЁ к¶ҢмһҘ м„ӯм·ЁлҹүмқҖ 1500~2000гҺҺмқҙлӢӨ.лјҲ кұҙк°•мқ„ мң„н•ҙм„ңлҠ” м№јмҠҳкіј 비нғҖлҜјDлҘј н•Ёк»ҳ мұҷкё°лҠ” кІғмқҙ мўӢлӢӨ. 비нғҖлҜјDлҘј кҫёмӨҖнһҲ ліөмҡ©н•ҳл©ҙ кіЁлӢӨкіөмҰқмңјлЎң мқён•ҙ л°ңмғқн• мҲҳ мһҲлҠ” лӮҷмғҒ мң„н—ҳмқ„ к°җмҶҢмӢңнӮ¬ мҲҳ мһҲлӢӨлҠ” м—°кө¬ кІ°кіјлҸ„ мһҲлӢӨ. 비нғҖлҜјDмқҳ н•ҳлЈЁ к¶ҢмһҘлҹүмқҖ 400IU(10гҺҚ)лӢӨ.
-
-
-

лӮҳмқҙк°Җ л“ӨмҲҳлЎқ 비нғҖлҜј D ліҙ충м—җ мӢ кІҪ мҚЁм•ј н•ңлӢӨ. лјҲ кұҙк°• лҝҗл§Ң м•„лӢҲлқј, л©ҙм—ӯл ҘВ·мӢ¬нҳҲкҙҖм§Ҳнҷҳ мҳҲл°©В·м•” мҳҲл°©м—җ лҸ„мӣҖмқҙ лҗҳлҠ” вҖҳмҲҳнҚј мҳҒм–‘мҶҢвҖҷмқҙкё° л•Ңл¬ёмқҙлӢӨ. 비нғҖлҜјDлҠ” ліҙнҶө мІҙлӮҙм—җм„ң н•©м„ұлҗҳлҠ” мҳҒм–‘мҶҢм§Җл§Ң, нҸҗкІҪкё° мқҙнӣ„мқҳ м—¬м„ұмқҙлӮҳ 70м„ё мқҙмғҒ л…ёмқёмқҖ мІҙлӮҙ 비нғҖлҜј D м–‘мқҙ л¶ҖмЎұн• мҲҳ мһҲлӢӨ. мөңк·ј 비нғҖлҜј D кІ°н•ҚмҰқ м№ҳлЈҢм—җ 비нғҖлҜј D3 ліҙ충м ңлҘј лЁ№лҠ” кІғмқҙ 비мҡ© л¶ҖлӢҙлҸ„ м Ғкі м№ҳлЈҢм—җлҸ„ нҡЁкіјм ҒмқҙлқјлҠ” м—°кө¬ кІ°кіјк°Җ лӮҳмҷ”лӢӨ.비нғҖлҜјDлҠ” к·јкіЁкІ©кі„ нҳ•м„ұм—җ мӨ‘мҡ”н•ң м—ӯн• мқ„ н•ңлӢӨ. л…ёмқёмқҙ 비нғҖлҜј Dк°Җ л¶ҖмЎұн•ҳл©ҙ кіЁлӢӨкіөмҰқмңјлЎң мқён•ң кіЁм Ҳ мң„н—ҳмқҙ мҰқк°Җн•ңлӢӨ. мөңк·јм—җлҠ” л©ҙм—ӯл Ҙ, м•” мҳҲл°© л“ұмқҳ нҡЁкіјм—җ лҢҖн•ң м—°кө¬лҸ„ лӮҳмҷ”лӢӨ. 비нғҖлҜјDлҠ” мӢқн’Ҳмқ„ нҶөн•ҙ м„ӯм·Ён•ҳм§Җ м•Ҡм•„лҸ„ н–Үл№ӣмқ„ ліҙл©ҙ н”јл¶Җм—җм„ң н•©м„ұлҗҳм§Җл§Ң, м•јмҷё нҷңлҸҷмқҙ м ҒмқҖ м§ҒмһҘмқёмқҙлӮҳ мҲҳн—ҳмғқ, нҸҗкІҪ мқҙнӣ„ м—¬м„ұмқҙлӮҳ 70м„ё мқҙмғҒ л…ёмқёмқҖ мІҙлӮҙ 비нғҖлҜј Dк°Җ л¶ҖмЎұн• к°ҖлҠҘм„ұмқҙ лҶ’лӢӨ.мҳҒкөӯ м—°кө¬м§„мқҖ мӨ‘В·мһҘВ·л…ёл…„мёөмқҙ 비нғҖлҜј D3 ліҙ충м ңлЎң 비нғҖлҜјD кІ°н•ҚмҰқмқ„ м№ҳлЈҢн•ҳлҠ” кІҪм ңм„ұмқ„ 분м„қн–ҲлӢӨ. 진лӢЁкІҖмӮ¬ кІ°кіј 비нғҖлҜјD кІ°н•ҚмҰқмқҙ мғқкёҙ м§Җ 1л…„ м •лҸ„ лҗҗлӢӨлҠ” 진лӢЁмқ„ л°ӣмқҖ м°ёк°Җмһҗл§Ң 비нғҖлҜј D3 ліҙ충м ңлҘј ліөмҡ©н–ҲлӢӨ. мІ« 10мЈјк°„мқҖ 비нғҖлҜј D3 4000IUлҘј л§Өмқј м„ӯм·Ён•ҳкі , к·ё мқҙнӣ„л¶Җн„°лҠ” н•ҳлЈЁм—җ 800IUл§Ң лЁ№лҠ” мӢқмқҙм—ҲлӢӨ. м—°кө¬м§„мқҖ к°Ғ м°ёк°Җмһҗк°Җ мқҙ кіјм •м—җм„ң м§Җм¶ңн•ң кұҙк°• кҙҖлҰ¬ 비мҡ©мқ„ мӮ°м¶ңн•ҙ, мӮ¶мқҳм§Ҳліҙм •мҲҳлӘ…(QALY)мқҙ 1л…„ лҠҳ л•Ң кұҙк°•кҙҖлҰ¬л№„мҡ©мқҙ м–јл§ҲлӮҳ лҠҗлҠ”м§Җ кі„мӮ°н–ҲлӢӨ.мӮ¶мқҳм§Ҳліҙм •мҲҳлӘ…мқҖ м№ҳлЈҢлЎң м—°мһҘлҗң нҷҳмһҗмқҳ мҲҳлӘ…м—җ, вҖҳмӮ¶мқҳ м§ҲвҖҷмқ„ лӮҳнғҖлӮҙлҠ” кі„мҲҳлҘј кіұн•ҙм„ң лӮҳнғҖлӮёлӢӨ. м№ҳлЈҢмқҳ нҡЁкіјлҘј к°ҖлҠ н•ҳкё° мң„н•ҙ, м–‘м ҒмңјлЎң лҠҳм–ҙлӮң мҲҳлӘ…лҝҗ м•„лӢҲлқј м§Ҳм Ғ ліҖнҷ”к№Ңм§Җ кі л Өн•ҳлҠ” кІғмқҙлӢӨ. мҷ„м „нһҲ мқҙмғҒм Ғмқё кұҙк°• мғҒнғңм—җм„ң н•ң н•ҙлҘј мӮ° мӮ¬лһҢмқҖ 1, 1л…„к°„ нҒ¬кі мһ‘мқҖ кұҙк°• л¬ём ңк°Җ мһҲм—ҲлӢӨл©ҙ 0~1 мӮ¬мқҙмқҳ к°’, мЈҪмңјл©ҙ 0мқҙ мӮ°м¶ңлҗңлӢӨ. мҲ«мһҗк°Җ мһ‘мқ„мҲҳлЎқ м№ҳлЈҢ лҸҷм•Ҳ мӮ¶мқҳ м§Ҳмқҙ нҒ¬кІҢ л–Ём–ҙмЎҢлӢӨлҠ” лң»мқҙлӢӨ.м—°кө¬ кІ°кіј, 비нғҖлҜј D3 ліҙ충м ңлҘј мқҙмҡ©н•ң 비нғҖлҜјD кІ°н•ҚмҰқ м№ҳлЈҢлІ•мқҖ 50~70лҢҖмқҳ лӘЁл“ м—°л № 집лӢЁм—җм„ң м№ҳлЈҢ нҡЁкіј лҢҖ비 кІҪм ңм Ғ л¶ҖлӢҙмқҙ лӮ®мқҖ кІғмңјлЎң лӮҳнғҖлӮ¬лӢӨ. мӮ¶мқҳм§Ҳліҙм •мҲҳлӘ…мқ„ 1л…„ м—°мһҘн•ҳкё° мң„н•ҙ к°җлӢ№н• мқҳмӮ¬к°Җ мһҲлҠ” вҖҳмөңлҢҖ м§Җл¶ҲмқҳмӮ¬кёҲм•ЎвҖҷліҙлӢӨ 비нғҖлҜјD3лҘј мқҙмҡ©н•ң м№ҳлЈҢ 비мҡ©мқҙ лӮ®м•ҳкё° л•Ңл¬ёмқҙлӢӨ. мөңлҢҖ м§Җл¶ҲмқҳмӮ¬кёҲм•ЎмқҖ лӮҳлқјл§ҲлӢӨ лӢӨлҘҙлӢӨ. мқјл°ҳ к°ңмқёкіј м •мұ…кІ°м •мһҗлҘј кё°мӨҖмңјлЎң, лҜёкөӯмқҖ 5~10л§Ң лӢ¬лҹ¬($), н•ңкөӯмқҖ 1200~3200л§Ң мӣҗ, л…јл¬ём—җ л“ұмһҘн•ң м•„мқјлһңл“ңлҠ” 2л§Ң мң лЎң(вӮ¬) м„ м—җ нҳ•м„ұлҸјмһҲлӢӨ. мғҲлЎңмҡҙ м№ҳлЈҢлІ•м—җ л“ңлҠ” 비мҡ©мқҙ мқҙліҙлӢӨ лӮ®мңјл©ҙ кІҪм ңм„ұмқҙ лҶ’лӢӨкі нҸүк°ҖлҗңлӢӨ.비нғҖлҜј D3лЎң 비нғҖлҜј D кІ°н•ҚмҰқмқ„ м№ҳлЈҢн•ҳмһҗ, м „мІҙ мӮ¬л§қлҘ мқҙ 7%л§Ң к°җмҶҢн•ҙлҸ„ мӮ¶мқҳм§Ҳліҙм •мҲҳлӘ…мқҙ 1л…„ лҠҳ л•Ң н•„мҡ”н•ң 비мҡ©мқҙ 2л§Ң мң лЎң м•„лһҳлЎң лӮҙл Өк°”лӢӨ. м„ н–ү м—°кө¬м—җ мқҳн•ҳл©ҙ 비нғҖлҜј D3 л¶ҖмЎұ분мқ„ ліҙм¶©н• мӮ¬л§қлҘ мқҙ 7% лӮ®м•„진лӢӨ. 비нғҖлҜј D3мқҳ 비мҡ©лҢҖ비 кұҙк°•нҡЁкіјлҠ” 70м„ё мқҙмғҒ кі л №мёөм—җм„ң к°ҖмһҘ м»ёлӢӨ. мқҙ 집лӢЁмқҙ 비нғҖлҜј D3лҘј ліөмҡ©н•ҳл©ҙ мӮ¶мқҳм§Ҳліҙм •мҲҳлӘ…мқҙ 1л…„ лҠҳ л•Ң 5400 мң лЎңк°Җ н•„мҡ”н•ң кІғмңјлЎң лӮҳнғҖлӮ¬лӢӨ.н•ңнҺё, нҳҲмӨ‘ 비нғҖлҜј D лҶҚлҸ„лҘј мёЎм •н•ҳм§Җ м•Ҡкі л№„нғҖлҜј D ліҙ충м ңлҘј лЁ№мқ„ кІҪмҡ°, 비нғҖлҜј D3лҘј м„ нғқн•ҙ л§Өмқј 800IUлҘј м„ӯм·Ён•ҳлҠ” кІғмқҙ к¶ҢмһҘлҗңлӢӨ. н•ҳлЈЁ 10,000IU мқҙмғҒ ліөмҡ©н•ҳл©ҙ лҸ…м„ұмқҙ мғқкёё мҲҳ мһҲмңјлӢҲ мЈјмқҳн•ҙм•ј н•ңлӢӨ. лі‘мӣҗм—җм„ң нҳҲмӨ‘ 비нғҖлҜј D н•Ёлҹүмқ„ мёЎм •н•ң л’Ө ліёмқёмқҳ л¶ҖмЎұ분л§ҢнҒј мқҳмӮ¬м—җкІҢ мІҳл°©л°ӣм•„ лЁ№лҠ” кІҢ к°ҖмһҘ мўӢлӢӨ.мқҙ м—°кө¬лҠ” м§ҖлӮң 5мӣ” вҖҳBMJ Nutrition, Prevention & HealthвҖҷм—җ кІҢмһ¬лҗҗлӢӨ.
-
-
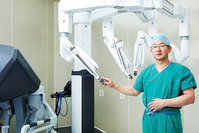
м „лҰҪм„ м•”мқҖ 1999л…„л¶Җн„° м§ҖмҶҚм ҒмңјлЎң мҰқк°Җн•ҳл©ҙм„ң 20л…„к°„ лӮЁм„ұмқ„ мң„нҳ‘н•ҳкі мһҲлӢӨ(2019л…„ м•”л“ұлЎқнҶөкі„). м „лҰҪм„ м•”мқҖ 65м„ё мқҙмғҒ л…ёл…„мёөм—җм„ң мһҳ мғқкёҙлӢӨ. нҷҳмһҗмқҳ 3분мқҳ 2к°Җ 65м„ё мқҙмғҒ лӮЁм„ұмқҙлӢӨ. л…ёмқё мқёкө¬к°Җ мҰқк°Җн•ҳл©ҙм„ң м „лҰҪм„ м•” мң„н—ҳмқҖ лҚ” м»Өм§Җкі мһҲлӢӨ. м „лҰҪм„ м•”мқҖ мғқмЎҙмңЁмқҙ 94.4%(2015~2019л…„ кё°мӨҖ)лЎң лҶ’лӢӨліҙлӢҲ 'мҲңн•ң м•”'мқҙлқјлҠ” мқёмӢқмқҙ нҒ¬лӢӨ. кі л №м—җ л°ңмғқн•ҳлӢӨліҙлӢҲ 'мқҙ лӮҳмқҙм—җ кјӯ мҲҳмҲ мқ„ н•ҙм•ј н•ҳлӮҳ'лқјлҠ” мғқк°ҒлҸ„ н•ңлӢӨ. к·ёлҹ¬лӮҳ м „лҰҪм„ м•”лҸ„ л§Ңл§ҢнһҲ лҙҗм„ңлҠ” м•Ҳ лҗңлӢӨ. мқҙлҢҖ비лҮЁкё°лі‘мӣҗ м „лҰҪм„ м•”м„јн„° к№ҖмІӯмҲҳ м„јн„°мһҘмқҖ "м „лҰҪм„ м•” мғқмЎҙмңЁмқҙ мҳ¬лқјк°„ кІғмқҖ кіјкұ°мҷҖ лӢ¬лҰ¬ 조기진лӢЁкіј м№ҳлЈҢк°Җ к°ҖлҠҘн•ҙмЎҢкё° л•Ңл¬ё"мқҙлқјл©° "1990л…„лҢҖ мҙҲл°ҳм—җлҠ” 5л…„ мғқмЎҙмңЁмқҙ 60%лҢҖмҳҖкі , 1980л…„лҢҖлҠ” лҚ” лӮ®м•ҳлӢӨ"кі л§җн–ҲлӢӨ. к·ёлҠ” "м „лҰҪм„ м•”мқҖ л№ лҘҙкі м •нҷ•н•ҳкІҢ 진лӢЁн•ҙм•ј н•ҳкі , м•” м Ҳм ңлҠ” нҷ•мӢӨнһҲ н•ҳл©ҙм„ң н•©лі‘мҰқмқҖ мӨ„мқҙлҠ” нҠ№нҷ”лҗң м№ҳлЈҢлҘј н•ҙм•ј н•ңлӢӨ"кі л§җн–ҲлӢӨ.в—ҮмқҙлҢҖ비лҮЁкё°лі‘мӣҗ лӢ№мқј 진лӢЁмӢңмҠӨн…ң к°–м¶°лӘЁл“ м•”мқҙ к·ёл Үл“Ҝ, м „лҰҪм„ м•”лҸ„ к°Җкёүм Ғ л№ЁлҰ¬ 진лӢЁн•ҳкі м№ҳлЈҢн•ҳл©ҙ мўӢлӢӨ. м „лҰҪм„ м•”мқҖ мһ‘мқҖ лі‘мқҳмӣҗм—җм„ңлҸ„ мүҪкІҢ м„ лі„ кІҖмӮ¬лҘј н•ҙліј мҲҳ мһҲлҠ”лҚ°, л°”лЎң нҳҲм•ЎмңјлЎң м•Ңм•„ліҙлҠ” нҳҲмІӯ м „лҰҪм„ нҠ№мқҙн•ӯмӣҗ кІҖмӮ¬(PSA)лӢӨ. мқҙ кІҖмӮ¬м—җм„ң м „лҰҪм„ м•” мқҳмӢ¬ нҢҗм •мқ„ л°ӣмңјл©ҙ нҷ•м§„мқ„ мң„н•ң 추к°Җ кІҖмӮ¬лҘј н•ҙм•ј н•ңлӢӨ. мқҙлҢҖ비лҮЁкё°лі‘мӣҗ м „лҰҪм„ м•”м„јн„°лҠ” 진лЈҢ лӢ№мқј CTВ·MRIмҙ¬мҳҒ, ліёмҠӨмә”, м „лҰҪм„ мЎ°м§ҒкІҖмӮ¬к№Ңм§Җ мӢңн–үн•ңлӢӨ. м „лҰҪм„ м•”мқҖ нҠ№нһҲ мЎ°м§ҒкІҖмӮ¬к°Җ мӨ‘мҡ”н•ңлҚ°, мЎ°м§ҒкІҖмӮ¬лҠ” мҙҲмқҢнҢҢлҘј н•ӯл¬ём—җ л„Јм–ҙ м „лҰҪм„ мқ„ ліҙл©ҙм„ң л¬ҙмһ‘мң„лЎң 12кө°лҚ°м—җм„ң мЎ°м§Ғмқ„ мұ„м·Ён•ҳлҠ” л°©мӢқмңјлЎң мқҙлӨ„진лӢӨ. л¬ём ңлҠ” м•”мқҙ мһ‘мңјл©ҙ 12кө°лҚ°м—җ кұёлҰ¬м§Җ м•Ҡм•„ лҶ“м№ мҲҳлҸ„ мһҲлӢӨлҠ” м җ. к№ҖмІӯмҲҳ м„јн„°мһҘмқҖ "MRIм—җм„ң м•”мқҙ мқҳмӢ¬лҗҳлҠ” л¶Җмң„лҠ” 추к°ҖлЎң мЎ°м§ҒкІҖмӮ¬лҘј мӢңн–үн•ңлӢӨ"л©° "мЎ°м§ҒкІҖмӮ¬лҠ” м¶ңнҳҲмқҙлӮҳ к°җм—ј л“ұмқҳ мң„н—ҳмқҙ мһҲм–ҙ н•ӯмғқм ңлҘј м“°кі лҢҖ비лҘј н•ңлӢӨ"кі л§җн–ҲлӢӨ. мЎ°м§ҒкІҖмӮ¬м—җ мқҳн•ҙ м „лҰҪм„ м•” 진лӢЁмқҙ лҗҳл©ҙ MRIВ·CT л“ұмқҳ кІҖмӮ¬лҘј нҶөн•ҙ м „лҰҪм„ м•”мқҳ 진н–ү м •лҸ„лҘј нҷ•мқён•ҳкі лі‘кё°лҘј кІ°м •н•ҳкІҢ лҗңлӢӨ. к№ҖмІӯмҲҳ м„јн„°мһҘмқҖ "нҒ° к·ңлӘЁмқҳ лҢҖн•ҷлі‘мӣҗкіј лӢӨлҘҙкІҢ мқҙлҢҖ비лҮЁкё°лі‘мӣҗмқҖ мқҙлҹ° кІҖмӮ¬ кіјм •мқҙ л№ЁлҰ¬ мқҙлӨ„진лӢӨ"кі н–ҲлӢӨ.в—Үм•”мқҖ нҷ•мӢӨнһҲ м Ҳм ң, н•©лі‘мҰқмқҖ мөңмҶҢнҷ”м „лҰҪм„ м•”мқҖ нҒ¬кё°к°Җ мһ‘м•„лҸ„ м „лҰҪм„ мқ„ лӘЁл‘җ м Ҳм ңн•ҳлҠ” мҲҳмҲ мқ„ н•ҙм•ј н•ңлӢӨ. л¬ём ңлҠ” м „лҰҪм„ мқ„ м Ҳм ңн•ҳлҠ” кіјм •м—җм„ң к·јм ‘н•ҙ мһҲлҠ” л°°лҮЁмӢ кІҪкіј м„ұмӢ кІҪмқҙ мҶҗмғҒлҗ мҲҳ мһҲлӢӨлҠ” м җ. м „лҰҪм„ м•” мҲҳмҲ нӣ„ мҡ”мӢӨкёҲ н•©лі‘мҰқмқҖ 30~ 40%, л°ңкё°л¶Җм „ л“ұ м„ұкё°лҠҘ мһҘм• н•©лі‘мҰқмқҖ 50~70%лЎң лҶ’мқҖ нҺёмқҙлӢӨ. н•©лі‘мҰқ мёЎл©ҙм—җм„ң лЎңлҙҮмқҖ мһҘм җмқҙ л§ҺлӢӨ. лЎңлҙҮмқҖ кіЁл°ҳ к№ҠмҲҷмқҙ мһҲлҠ” мһ‘мқҖ мЎ°м§Ғмқё м „лҰҪм„ мқ„ м •көҗн•ҳкІҢ м Ҳм ңн•ҳлҠ” лҚ° нҠ№нҷ”лҸј мһҲлӢӨ. лЎңлҙҮмқҖ нҷ”л©ҙмқ„ 10л°°лЎң нҷ•лҢҖ, лі‘ліҖ л¶Җмң„лҘј мһҗм„ёнһҲ ліј мҲҳ мһҲлӢӨ. м№ј л“ұ мҲҳмҲ кё°кө¬к°Җ мһ‘м•„ лҜём„ён•ң мҲҳмҲ мқҙ к°ҖлҠҘн•ҳкі л°°лҮЁмӢ кІҪВ·м„ұмӢ кІҪкіј нҳҲкҙҖмқ„ мһҳ ліҙмЎҙн• мҲҳ мһҲлӢӨ. кҙ„м•Ҫк·јлҸ„ 충분нһҲ лӮЁкёё мҲҳ мһҲлӢӨ. н”јл¶Җ мғҒмІҳлҸ„ кө¬л©Қ мҲҳмӨҖмңјлЎң мһ‘лӢӨ. мҲҳмҲ 비к°Җ 비мӢј кІғ л№јкі лҠ” нҷ•мӢӨнһҲ мһҘм җмқҙ л§ҺлӢӨ. мқҙлҢҖ비лҮЁкё°лі‘мӣҗ м „лҰҪм„ м•”м„јн„°лҠ” лЎңлҙҮ мҲҳмҲ мқ„ нҠ№нҷ”н•ҙм„ң м№ҳлЈҢн•ҳкё° мң„н•ҙ м§ҖлӮң 3мӣ” м„ңмҡём•„мӮ°лі‘мӣҗ к№ҖмІӯмҲҳ көҗмҲҳлҘј мҳҒмһ…н–ҲлӢӨ. к·ёлҠ” көӯлӮҙм—җм„ң мҲҳмҲ кІҪн—ҳмқҙ к°ҖмһҘ л§ҺмқҖ мқҳлЈҢ진 мӨ‘ н•ҳлӮҳлӢӨ. м§ҖкёҲк№Ңм§Җ мҙқ 3800кұҙмқҳ м „лҰҪм„ м•” мҲҳмҲ мқ„ мӢңн–үн–ҲлӢӨ. к°ңліө мҲҳмҲ 1100кұҙ, лЎңлҙҮмҲҳмҲ 2700кұҙ л“ұ көӯлӮҙ мөңлӢӨ мҲҳмҲ мӢӨм Ғмқ„ к°Җм§Җкі мһҲлӢӨ. лЎңлҙҮ мҲҳмҲ мқҳ кІҪмҡ° мҲҳмҲ кұҙмҲҳл§Ң көӯлӮҙ м„ё мҶҗк°ҖлқҪ м•Ҳм—җ л“ лӢӨ.в—Үм „лҰҪм„ м•” лӘ…мқҳ к№ҖмІӯмҲҳ көҗмҲҳ н•©лҘҳм „лҰҪм„ м•” мҲҳмҲ мқҖ м •көҗн•ҙм•ј н•ҳлӢӨліҙлӢҲ 집лҸ„мқҳмқҳ 'кІҪн—ҳ'кіј 'мӢӨл Ҙ'мқҙ мӨ‘мҡ”н•ҳлӢӨ. н’Қл¶Җн•ң мҲҳмҲ кІҪн—ҳмқҖ м–ҙл Өмҡҙ м „лҰҪм„ м•” мҲҳмҲ м—җ м Ғмҡ©мқҙ лҗңлӢӨ. мқјлЎҖлЎң мөңк·ј лҢҖмһҘм•” мҲҳмҲ лЎң мқёкіө мһҘлЈЁлҘј лӢ¬кі мһҲлҚҳ м „лҰҪм„ м•” нҷҳмһҗмқҳ кІҪмҡ°, ліөк°• лӮҙ мң м°©мқҙ мӢ¬н•ҙ мҲҳмҲ мқҙ кіӨлһҖн•ң мғҒнғңмҳҖлӢӨ. мІҳмқҢм—” лЎңлҙҮмқ„ мӢңлҸ„н–ҲлӢӨ кІ°көӯ к°ңліө мҲҳмҲ мқ„ н•ҙм•ј н–ҲлӢӨ. к№ҖмІӯмҲҳ м„јн„°мһҘмқҖ нғҖ лі‘мӣҗм—җм„ң мқҳлў°лҘј л°ӣм•„ мқҙ нҷҳмһҗ мҲҳмҲ мқ„ лӢҙлӢ№н–ҲлӢӨ. лЎңлҙҮВ·к°ңліө мҲҳмҲ кІҪн—ҳмқҙ н’Қл¶Җн•ҳкё° л•Ңл¬ём—җ к°ҖлҠҘн•ң мқјмқҙм—ҲлӢӨ. мҲҳмҲ лҝҗл§Ң м•„лӢҲлқј к№ҖмІӯмҲҳ м„јн„°мһҘмқҖ лӢӨкөӯм Ғ м ңм•ҪмӮ¬мқҳ мӢ м•Ҫ мһ„мғҒ м—°кө¬м—җлҸ„ м Ғк·№м ҒмңјлЎң м°ём—¬н•ҳкі мһҲлӢӨ. м „мқҙм•” нҷҳмһҗм—җкІҢ мӢ м•Ҫ л“ұ лӢӨм–‘н•ң м№ҳлЈҢ мҳөм…ҳмқ„ м ңкіөн• мҲҳ мһҲлӢӨ. к№ҖмІӯмҲҳ м„јн„°мһҘмқ„ н•„л‘җлЎң мқҙлҢҖ비лҮЁкё°лі‘мӣҗ м „лҰҪм„ м•”м„јн„°м—җлҠ” лЎңлҙҮ мҲҳмҲ кІҪн—ҳмқҙ н’Қл¶Җн•ң к№Җмҷ„м„қ, мӢ нғңмҳҒ, лҘҳнҳёмҳҒ, к№ҖлӘ…мҲҳ 비лҮЁмқҳн•ҷкіј көҗмҲҳк°Җ нҸ¬м§„н•ҙ мһҲлӢӨ. нҳҲм•Ўмў…м–‘лӮҙкіј мЎ°м •лҜј көҗмҲҳмҷҖ л°©мӮ¬м„ мў…м–‘н•ҷкіј м •мӣҗк·ј көҗмҲҳ, лі‘лҰ¬кіј л°©мғҒнқ¬ көҗмҲҳ л“ұлҸ„ м„јн„° лӮҙ мҶҢмҶҚлҸј нҳ‘진мқ„ м Ғк·№м ҒмңјлЎң н•ҳкі мһҲлӢӨ.к№ҖмІӯмҲҳ мқҙлҢҖ비лҮЁкё°лі‘мӣҗ м „лҰҪм„ м•”м„јн„°мһҘ"лҢҖн•ҷлі‘мӣҗ мөңмҙҲ 비лҮЁкё° м „л¬ё лі‘мӣҗвҖҰ л§ҲмқҢ нҺёнһҲ м°ҫлҠ” кіі лҗ кІғ"
-
![[н•Ҹ нҒҙлҰ¬лӢү]мҡҙлҸҷ н•ҙлҸ„ к·јмңЎ м•Ҳ мғқкёҙлӢӨл©ҙвҖҰ вҖҳмқҙкІғвҖҷ нҷ•мқёмқ„](https://health.chosun.com/site/data/thumb_dir/2022/06/07/2022060701815_0_thumb.jpg)
м—ҙмӢ¬нһҲ к·јл Ҙ мҡҙлҸҷн•ҳл©ҙ к·јмңЎмқҖ м»Ө진лӢӨ. лӢ№м—°н•ң мқҙм№ҳлӢӨ. мҡҙлҸҷн•ҳл©ҙ к·јмңЎмқҙ лҜём„ён•ҳкІҢ мҶҗмғҒлҗҳлҠ”лҚ°, нҡҢліөлҗҳл©ҙм„ң л¶Җн”јк°Җ м»Ө진лӢӨ. к·ёлҹ¬лӮҳ м–ҙл–Ө мӮ¬лһҢм—җкІҗ мқҙ мқҙм№ҳк°Җ л“Өм–ҙл§һм§Җ м•ҠлҠ”лӢӨ. мқҙл“ӨмқҖ мҷң мҡҙлҸҷмқ„ м—ҙмӢ¬нһҲ н•ҙлҸ„, к·јмңЎмқҙ м»Өм§Җм§Җ м•ҠлҠ” кұёк№Ң?в—ҮмһҳлӘ»лҗң мҡҙлҸҷн•ҳкі мһҲмқ„ мҲҳлҸ„лЁјм Җ мһҳлӘ» мҡҙлҸҷн•ҳкі мһҲм§ҖлҠ” м•ҠмқҖм§Җ лҸҢм•„лҙҗм•ј н•ңлӢӨ. ліҙнҶө к·јл ҘмҡҙлҸҷмқҖ н•ң лІҲм—җ 10~15нҡҢм”© 3~5м„ёнҠёлҘј 진н–үн•ңлӢӨ. мҡҙлҸҷн• л•Ң нҡҹмҲҳм—җл§Ң 집착н•ҙ м•Ҫн•ң к°•лҸ„лЎң мҡҙлҸҷн•ҳкі мһҲлӢӨл©ҙ нҡЁкіјлҠ” л–Ём–ҙм§Ҳ мҲҳл°–м—җ м—ҶлӢӨ. л°ҳлҢҖлЎң л„Ҳл¬ҙ л¬ҙкұ°мҡҙ к°•лҸ„лЎң мҡҙлҸҷн•ҳл©ҙ мһҗм„ёк°Җ нӢҖм–ҙм§Җкё° л•Ңл¬ём—җ 비нҡЁмңЁм ҒмқҙлӢӨ. л°”лҘё мһҗм„ёлЎң к°„мӢ нһҲ кі„нҡҚн•ң м„ёнҠёлҘј лҒқлӮј мҲҳ мһҲмқ„ м •лҸ„мқҳ к°•лҸ„лЎң, мһҗк·№лҗҳлҠ” к·јмңЎмқҳ мӣҖм§Ғмһ„мқ„ мқҳмӢқн•ҳл©ҙм„ң мҡҙлҸҷн•ҙм•ј н•ңлӢӨ. лӘҮ лӢ¬м§ё лҸҷмқјн•ң мҡҙлҸҷмқ„ л°ҳліөн•ҙлҸ„ мҡҙлҸҷ м •мІҙкё°м—җ мқҙлҘј мҲҳ мһҲлӢӨ. мқҙл•ҢлҠ” лӢӨм–‘н•ң л¶Җмң„мқҳ к·јмңЎмқҙ мһҗк·№л°ӣмқ„ мҲҳ мһҲлҸ„лЎқ мҡҙлҸҷ л°©лІ•мқ„ лӢӨм–‘нҷ”н•ҳлҠ” кІғмқҙ мўӢлӢӨ. к°ҷмқҖ лҸҷмһ‘мқҙлқјлҸ„ нҢ”, лӢӨлҰ¬ л“ұмқҳ к°ҒлҸ„лҘј л°”кҝ”мЈјл©ҙ мһҗк·№л°ӣлҠ” к·јмңЎ л¶Җмң„к°Җ лӢ¬лқјм§„лӢӨ. мң мӮ°мҶҢ мҡҙлҸҷмқ„ л„Ҳл¬ҙ л§Һмқҙ н•ҙлҸ„ к·јмңЎмқҙ мһҳ л¶ҷм§Җ м•ҠлҠ”лӢӨ. мң мӮ°мҶҢ мҡҙлҸҷ мӨ‘ нһҳл“ӨкІҢ м–»мқҖ к·јмңЎмЎ°м§Ғк№Ңм§Җ мҶҢлӘЁн• мҲҳ мһҲкё° л•Ңл¬ёмқҙлӢӨ.в—ҮмҡҙлҸҷ к°•лҸ„ м җм җ лҶ’м—¬м•јкі„мҶҚ к°ҷмқҖ л¬ҙкІҢмҷҖ нҡҹмҲҳлҘј кі м§‘н•ҳкі мһҲлӢӨл©ҙ, к·јмңЎмқҙ нҡЁмңЁм ҒмңјлЎң лӢЁл Ёлҗҳм§Җ м•ҠлҠ”лӢӨ. 8~12мЈјк°Җ м§ҖлӮҳлҸ„ к·јмңЎмқҙ м»Өм§Җм§Җ м•ҠлҠ”лӢӨл©ҙ, мҡҙлҸҷ к°•лҸ„лҘј мЎ°кёҲ лҚ” лҶ’м—¬м•ј н•ңлӢӨ. мҡ°лҰ¬ лӘёмқҖ н•ӯмғҒ нҳ„мһ¬ мғҒнғңлҘј мң м§Җн•ҳл Өкі н•ңлӢӨ. кіЁкІ©к·јкі„, мӢ кІҪкі„лҸ„ л§Ҳм°¬к°Җм§ҖлӢӨ. мҡҙлҸҷмқ„ мІҳмқҢ мӢңмһ‘н–Ҳмқ„ л•ҢлҠ” мһ‘мқҖ мһҗк·№м—җлҸ„ к·јмңЎмқ„ 분н•ҙн•ҳкі мһ¬н•©м„ұн•ңлӢӨ. к·ёлҹ¬лӮҳ мқҙлӮҙ к·ё к°•лҸ„м—җ м Ғмқ‘н•ҙ м•„л¬ҙлҹ° ліҖнҷ”лҸ„ мқјмңјнӮӨм§Җ м•ҠлҠ”лӢӨ. мқҙл•Ң нҡҹмҲҳлӮҳ л¬ҙкІҢлҘј лҶ’м—¬ лҚ” нҒ° мһҗк·№мқ„ мӨҳм•ј н•ңлӢӨ.в—Үнғ„мҲҳнҷ”л¬ј мұҷкІЁ лЁ№м–ҙм•јк·јмңЎмқҙ н•©м„ұлҗҳл Өл©ҙ мһ¬лЈҢк°Җ лҗ мҳҒм–‘мҶҢк°Җ лӘём—җ л§Һм•„м•ј н•ңлӢӨ. к·јл°ҖлҸ„лҘј лҶ’мқҙкё° мң„н•ҙ к°ҖмһҘ мӨ‘мҡ”н•ң мҳҒм–‘мҶҢлҠ” м—ӯмӢң лӢЁл°ұм§ҲмқҙлӢӨ. мҡҙлҸҷн•ҳл©ҙм„ң 분н•ҙлҗң к·ј лӢЁл°ұмқ„ лӢӨмӢң н•©м„ұн• л•Ң лӢЁл°ұм§Ҳмқҙ кјӯ н•„мҡ”н•ҳлӢӨ. лӢЁл°ұм§Ҳмқ„ 충분нһҲ лЁ№кі мһҲлҠ”лҚ°лҸ„, к·јмңЎмқҙ мһҳ лӢЁл Ёлҗҳм§Җ м•ҠлҠ”лӢӨл©ҙ нғ„мҲҳнҷ”л¬јмқ„ м ңлҢҖлЎң лЁ№кі мһҲлҠ”м§Җ нҷ•мқён•ҙлҙҗм•ј н•ңлӢӨ. мҡ°лҰ¬ лӘёмқҖ к·јл Ҙмқ„ лӮј л•Ң кёҖлҰ¬мҪ”кІҗмқҙлқјлҠ” м—җл„Ҳм§Җмӣҗмқ„ мӮ¬мҡ©н•ңлӢӨ. кёҖлҰ¬мҪ”кІҗмқҖ к°„кіј к·јмңЎм—җ м ҖмһҘлҗң нғ„мҲҳнҷ”л¬јмқҳ н•ң нҳ•нғңлЎң, мҡҙлҸҷн• л•Ң м—җл„Ҳм§ҖмӣҗмңјлЎң мӮ¬мҡ©лҗҳлҠ” кІғмқҖ л¬јлЎ к·јл°ҖлҸ„ н–ҘмғҒм—җлҸ„ кё°м—¬н•ңлӢӨ. нғ„мҲҳнҷ”л¬јмқ„ м ңлҢҖлЎң м„ӯм·Ён•ҳм§Җ м•Ҡм•„, лӘём—җ м ҖмһҘлҗң кёҖлҰ¬мҪ”кІҗмқҙ л¶ҖмЎұн•ҙм§Җл©ҙ мҡҙлҸҷ лҠҘл Ҙмқҙ л–Ём–ҙм§Җкі , к·јмңЎ м„ұмһҘлҸ„ м •мІҙлҗңлӢӨ. к·јмңЎ мҡҙлҸҷкіј мІҙмӨ‘ к°җлҹүмқ„ лі‘н–үн•ҳл©ҙм„ң мӢқлӢЁ мһҗмІҙм—җ нғ„мҲҳнҷ”л¬јмқ„ м ңн•ңн•ҳлҠ” мӮ¬лһҢм—җкІҢ мһҗмЈј лӮҳнғҖлӮҳлҠ” нҳ„мғҒмқҙлӢӨ.в—Үмһҳ мһҗкі , мһҳ мү¬м–ҙм•јл„Ҳл¬ҙ м—ҙмӢ¬нһҲ мҡҙлҸҷн•ҙлҸ„ к·јмңЎмқҙ мһҳ м„ұмһҘн•ҳм§Җ м•ҠлҠ”лӢӨ. к·јмңЎмқҖ мҡҙлҸҷн•ҳл©ҙм„ң мғқкёҙ 근섬мң мқҳ лҜём„ён•ң мҶҗмғҒмқҙ нҡҢліөн•ҳл©ҙм„ң м„ұмһҘн•ңлӢӨ. м Ғм ҲнһҲ мү¬м–ҙм•ј нҡҢліөлҸ„ мһҳ лҗңлӢӨ. ліҙнҶө 근섬мң лӢЁл°ұм§Ҳмқҙ мһ¬н•©м„ұн•ҳлҠ”лҚ° 24~48мӢңк°„мқҙ кұёлҰ°лӢӨ. мқҙл•Ң мҡҙлҸҷ нӣ„ мһ мқ„ м ңлҢҖлЎң м•Ҳ мһҗкұ°лӮҳ, к°ҷмқҖ л¶Җмң„лҘј мһҗк·№н•ҳл©ҙ к·јмңЎ м„ұмһҘмқҙ м •мІҙлҗңлӢӨ. нҠ№нһҲ н•ң л¶Җмң„лҘј л§Өмқј мҡҙлҸҷн•ҳл©ҙ к·јмңЎмқҙ нҢҢм—ҙлҗ мҲҳлҸ„ мһҲлӢӨ. 65м„ё мқҙмғҒ кі л №мһҗлҠ” к·јмңЎкіј нһҳмӨ„мқҙ л…ёнҷ”н•ҙ л¶ҖмғҒ мң„н—ҳмқҙ нҒ¬кё° л•Ңл¬ём—җ лҚ”мҡұ мЎ°мӢ¬н•ҙм•ј н•ңлӢӨ. мҡҙлҸҷн•ң мқҙнӣ„ к·јмңЎнҶөмқҙ мһҲлӢӨл©ҙ к·ёлҸҷм•Ҳм—” лӢӨлҘё л¶Җмң„лҘј мҡҙлҸҷн•ҳлҠ” кІҢ м•Ҳм „н•ҳлӢӨ.
-
![[мӮҙм•„лӮЁкё°] 비н–үкё° мӮ¬кі вҖҰ мғқмЎҙмңЁ лҶ’мқҙл Өл©ҙ мһҗм„ёлҠ” вҖҳмқҙл ҮкІҢвҖҷ](https://health.chosun.com/site/data/thumb_dir/2022/06/07/2022060702082_0_thumb.jpg)
-

-

-

кіЁлӢӨкіөмҰқмқҖ лјҲк°Җ м•Ҫн•ҙм ё кіЁм Ҳм—җ м·Ём•Ҫн•ҙм§Җкі , кіЁм Ҳмқҙ мғқкё°л©ҙ к°Ғмў… н•©лі‘мҰқмқҙ мғқкІЁ мӮ¬л§қм—җ мқҙлҘҙлҠ” м§ҲнҷҳмқҙлӢӨ. лӮҳмқҙк°Җ л“Өл©ҙ мһҗм—°мҠӨлҹҪкІҢ кіЁлӢӨкіөмҰқмқҙ мғқкёҙлӢӨкі мғқк°Ғн• мҲҳ мһҲлҠ”лҚ°, нҸүмҶҢ мЎ°кёҲл§Ң мӢ кІҪ мҚЁлҸ„ мҳҲл°©мқҙ к°ҖлҠҘн•ҳлӢӨ. кіЁлӢӨкіөмҰқ мҳҲл°©мқҳ н•өмӢ¬мқҖ м№јмҠҳ м„ӯм·Ё. кіЁлӢӨкіөмҰқмқ„ мҳҲл°©н• мҲҳ мһҲлҠ” м Ғм Ҳн•ң м№јмҠҳ м„ӯм·Ёлҹүмқ„ м•Ңм•„ліҙмһҗ.в—Ү50м„ё л„ҳм—ҲлӢӨл©ҙ л§Өмқј м№јмҠҳ 1200mg м„ӯм·Ё к¶ҢмһҘкіЁлӢӨкіөмҰқмқ„ мҳҲл°©н•ҳл Өл©ҙ л§Өмқј м Ғм •лҹүмқҳ м№јмҠҳмқ„ м„ӯм·Ён•ҙм•ј н•ңлӢӨ. м№јмҠҳмқҖ лјҲм—җ м§Ғм ‘м Ғмқё мҳҒн–Ҙмқ„ мЈјлҠ” м„ұ분мңјлЎң, мҡ°лҰ¬ лӘём—җм„ң м Җм ҲлЎң мғқмӮ°лҗҳм§Җ м•Ҡкё° л•Ңл¬ём—җ м Ғк·№м Ғмқё м„ӯм·Ёк°Җ н•„мҡ”н•ҳлӢӨ. лҢҖн•ңкіЁлҢҖмӮ¬н•ҷнҡҢк°Җ к¶ҢмһҘн•ҳлҠ” мқјмқј м№јмҠҳ к¶ҢмһҘлҹүмқҖ 50м„ё лҜёл§Ң 1000mg, 50м„ё мқҙмғҒ 1200mgмқҙлӢӨ.м№јмҠҳмқҖ мҡ°мң л“ұ мң м ңн’Ҳ, лјҲм§ё лЁ№лҠ” мғқм„ , мқјл¶Җ мұ„мҶҢлҘҳмҷҖ кіјмқјлҘҳ л“ұм—җ л§Һмқҙ нҸ¬н•Ёлҗҳм–ҙ мһҲлӢӨ. м№јмҠҳмқҙ нҠ№нһҲ л§Һмқҙ л“Өм–ҙ мһҲлҠ” мӢқн’ҲмңјлЎңлҠ” мҡ°мң (1м»ө 224mg), лӢ¬лһҳ(9мӘҪ 224mg), лұ…м–ҙнҸ¬(1мһҘ 158mg), мҡ”кө¬лҘҙнҠё(1к°ң 156mg), к·јлҢҖ(мқөнһҢ кІғ 9мӘҪ 156mg), мӢңкёҲм№ҳ(мқөнһҢ кІғ 9мӘҪ 130mg), л¬ҙмІӯ(мқөнһҢ кІғ 9мӘҪ 158mg), л‘җл¶Җ(1/5лӘЁ 145mg), к·Ө(1к°ң 145mg), л¬јлҜём—ӯ(мғқкІғ 2/3м»ө 107mg), мһ”л©ём№ҳ(2нҒ°мҲ 90mg) л“ұмқҙ мһҲлӢӨ.мӢқн’ҲмңјлЎң 충분н•ң м№јмҠҳ м„ӯм·Ёк°Җ м–ҙл өлӢӨл©ҙ ліҙ충м ңлҘј ліөмҡ©н•ҙлҸ„ мўӢлӢӨ. лӢЁ, мқјмқј м№јмҠҳ к¶ҢмһҘлҹүмқҖ к°ңмқёмқҳ кұҙк°• мғҒнғңм—җ л”°лқј м°Ёмқҙк°Җ мһҲмңјлҜҖлЎң, мӢ мһҘкІ°м„қмқҙлӮҳ кі м№јмҠҳлҮЁмҰқ л“ұ кё°м Җм§Ҳнҷҳмқҙ мһҲлӢӨл©ҙ, л°ҳл“ңмӢң мқҳмӮ¬мҷҖ мғҒлӢҙн•ҳкі лӮҳм„ң м№јмҠҳліҙ충м ң ліөмҡ©мқ„ кІ°м •н•ҙм•ј н•ңлӢӨ.кұҙк°•м—җ мқҙмғҒмқҙ м—Ҷкі , м№јмҠҳліҙ충м ңк°Җ н•„мҡ”н•ң мғҒнҷ©мқҙлқјлҸ„ м „л¬ёк°Җмқҳ 충분н•ң м„ӨлӘ…мқ„ л“Јкі лӮҳм„ң ліҙ충м ң ліөмҡ©мқ„ мӢңмһ‘н•ҙм•ј н•ңлӢӨ. м№јмҠҳліҙ충м ңлҠ” мң„мһҘмһҘм• лӮҳ ліҖ비лҘј мң л°ңн• мҲҳ мһҲкё° л•Ңл¬ёмқҙлӢӨ. л§Ңмқј м№јмҠҳліҙ충м ңлҘј ліөмҡ©н•ҳкі лӮҳм„ң мң„мһҘмһҘм• , ліҖ비к°Җ мғқкІјлӢӨл©ҙ, ліөмҡ©лҹүмқ„ м җкІҖн•ҙліј н•„мҡ”к°Җ мһҲлӢӨ. м№јмҠҳмқҖ н•ң лІҲм—җ 500mg мқҙн•ҳлЎң лӮҳлҲ ліөмҡ©н•ҙм•ј нқЎмҲҳмңЁлҸ„ лҶ’кі , мң„мһҘкҙҖ кҙҖл Ё л¶Җмһ‘мҡ© л°ңмғқлҘ лҸ„ лӮ®м•„진лӢӨ.
-

-
-

'м •л§җлЎң(really)', 'м—„мІӯлӮҳкІҢ(incredibly)'лқјлҠ” л§җмқ„ л§Һмқҙ м“ҙлӢӨл©ҙ, нҳ№мӢң кіјлҸ„н•ң мҠӨнҠёл ҲмҠӨлҘј л°ӣмқҖ мғҒнғңлҠ” м•„лӢҢм§Җ лҸҢмқҙмјңлҙҗм•ј н•ңлӢӨ.лҜёкөӯ мәҳлҰ¬нҸ¬лӢҲм•„лҢҖ(UCLA), м• лҰ¬мЎ°лӮҳлҢҖ к·ёлҰ¬кі мӮ°нғҖл°”л°”лқјлҢҖ кіөлҸҷ м—°кө¬нҢҖмқҖ мӮ¬нҡҢлӮҳ нҷҳкІҪм—җм„ң мҠӨнҠёл ҲмҠӨлҘј л°ӣмқҖ м •лҸ„мҷҖ мқјмғҒ м–ём–ҙ нҢЁн„ҙ мӮ¬мқҙ мғҒкҙҖкҙҖкі„к°Җ мһҲлҠ”м§Җ нҷ•мқён–ҲлӢӨ. м—°кө¬нҢҖмқҖ мӢӨн—ҳ м°ёк°Җмһҗ 143лӘ…м—җкІҢ мқҙнӢҖ лҸҷм•Ҳ л…№мқҢкё°лҘј м§ҖлӢҲкі лӢӨлӢҲкІҢ н–ҲлӢӨ. м—¬кё°м„ң 2л§Ң 2627кұҙмқҳ мқҢм„ұнҢҢмқјмқ„ л¬ҙмһ‘мң„лЎң мұ„집н•ҙ, м–ём–ҙ мӮ¬мҡ© нҢЁн„ҙмқ„ мЎ°мӮ¬н–ҲлӢӨ. нҠ№нһҲ кё°лҠҘм–ҙ(function word)лҘј м–ҙл–»кІҢ, м–јл§ҲлӮҳ мӮ¬мҡ©н•ҳлҠ”м§Җм—җ мЈјлӘ©н–ҲлӢӨ. кё°лҠҘм–ҙлҠ” мқҳлҜёліҙлӢӨ л§җн•ҳлҠ” мӮ¬лһҢмқҳ нғңлҸ„лӮҳ к°җм • мғҒнғңлҘј ліҙм—¬мЈјлҠ” лӢЁм–ҙлҘј л§җн•ңлӢӨ. лҢҖлӘ…мӮ¬, к°•мЎ°нҳ• ліҙмЎ°л¶ҖмӮ¬ л“ұмқҙ нҸ¬н•ЁлҗңлӢӨ. мӢӨн—ҳ м°ёк°Җмһҗк°Җ м–јл§ҲлӮҳ мҠӨнҠёл ҲмҠӨлҘј л°ӣкі мһҲлҠ”м§ҖлҠ” мһҗк°Җ ліҙкі мҷҖ нҳҲм•Ў кІҖмӮ¬лЎң нҷ•мқён–ҲлӢӨ. нҳҲм•Ў кІҖмӮ¬лЎңлҠ” мҠӨнҠёл ҲмҠӨм—җ мҳҒн–Ҙл°ӣлҠ” л°ұнҳҲкө¬ л°ҳмқ‘мқ„ мӮҙнҺҙлҙӨлӢӨ. мҠӨнҠёл ҲмҠӨлҘј л°ӣмңјл©ҙ л°ұнҳҲкө¬ лӮҙ м•Ҫ 50к°Җм§Җ мң м „мһҗк°Җ л°ңнҳ„н•ҙ 'м—ӯкІҪм—җ лҢҖн•ң ліҙмЎҙ м „мӮ¬ л°ҳмқ‘(conserved transcriptional response to adversity, CTRA)'мқҙ лӮҳнғҖлӮҳлҠ” кІғмңјлЎң м•Ңл ӨмЎҢлӢӨ.к·ё кІ°кіј, мӢӨм ңлЎң мҠӨнҠёл ҲмҠӨл°ӣмқҖ мӮ¬лһҢмқҖ нҠ№м • м–ём–ҙ нҢЁн„ҙмқ„ ліҙмқҙлҠ” кІғмңјлЎң нҷ•мқёлҗҗлӢӨ. лЁјм Җ л§җмҲҳк°Җ м Ғм–ҙмЎҢлӢӨ. к·ёлҹ¬лӮҳ 'м •л§җлЎң(really)', 'м—„мІӯлӮҳкІҢ(incredibly)' л“ұ л¶ҖмӮ¬м–ҙлҠ” мҠӨнҠёл ҲмҠӨлҘј л°ӣм§Җ м•ҠлҠ” мӮ¬лһҢліҙлӢӨ лҚ” л§Һмқҙ мӮ¬мҡ©н•ҳлҠ” кІҪн–Ҙмқҙ мһҲм—ҲлӢӨ. мқҙлҹ° лӢЁм–ҙл“ӨмқҖ нҠ№лі„н•ң мқҳлҜё м—Ҷмқҙ нқҘ분лҗң мғҒнғңлҘј н‘ңм¶ңн• мҲҳ мһҲлӢӨ. л§Ҳм§Җл§үмңјлЎң 'к·ёл“Ө(they)', 'к·ёл“Өмқҳ(their)' л“ұ мӮјмқём№ӯ лҢҖлӘ…мӮ¬лҘј лҚң мӮ¬мҡ©н–ҲлӢӨ. м—°кө¬нҢҖмқҖ "мӮ¬лһҢмқҖ мң„нҳ‘ л°ӣкі мһҲмқ„ л•Ң, мҷёл¶Җ м„ёкі„м—җ лҚң кҙҖмӢ¬к°Җм§Җкё° л•Ңл¬ём—җ к·ёлҹ° кІғмңјлЎң м¶”м •лҗңлӢӨ"кі л§җн–ҲлӢӨ. мқҙлҹ° л¬ҙмқҳмӢқм Ғмқё м–ём–ҙ нҢЁн„ҙмқҖ мӢӨн—ҳм°ёк°Җмһҗк°Җ мҠӨмҠӨлЎң нҸүк°Җн•ң мһҗк°Җ ліҙкі ліҙлӢӨ лӘёмқҙ м–јл§ҲлӮҳ мҠӨнҠёл ҲмҠӨл°ӣкі мһҲлҠ”м§ҖлҘј лҚ” м •нҷ•н•ҳкІҢ нҢҗлӢЁн•ң кІғмңјлЎң лӮҳнғҖлӮ¬лӢӨ.м—°кө¬лҘј мқҙлҒҲ л§ҲнӢ°мҠӨ л©ң(Matthias R. Mehl) л°•мӮ¬лҠ” "к°•мЎ° л¶ҖмӮ¬лҘј мһҗмЈј м“°лҠ” м–ём–ҙ мӮ¬мҡ© нҢЁн„ҙкіј мҠӨнҠёл ҲмҠӨ кҙҖл Ё мң м „мһҗ л°ңнҳ„ мӮ¬мқҙ мқҳлҜё мһҲлҠ” мғҒкҙҖм„ұмқҙ ліҙмқёлӢӨ"л©° "мқҳмӮ¬л“ӨмқҖ нҷҳмһҗк°Җ л§җн•ҳлҠ” н‘ңнҳ„мқ„ мЈјмқҳ к№ҠкІҢ л“Өм–ҙлҙҗм•ј н•ңлӢӨ"кі н–ҲлӢӨ.н•ңнҺё, мқҙлІҲ м—°кө¬ кІ°кіјлҠ” мў…н•©кіјн•ҷм Җл„җ 'лҜёкөӯ кіјн•ҷм•„м№ҙлҚ°лҜёнҡҢліҙ(PNAS)'м—җ кІҢмһ¬лҗҗлӢӨ.











![[н•Ҹ нҒҙлҰ¬лӢү]мҡҙлҸҷ н•ҙлҸ„ к·јмңЎ м•Ҳ мғқкёҙлӢӨл©ҙвҖҰ вҖҳмқҙкІғвҖҷ нҷ•мқёмқ„](https://health.chosun.com/site/data/thumb_dir/2022/06/07/2022060701815_0_thumb.jpg)
![[мӮҙм•„лӮЁкё°] 비н–үкё° мӮ¬кі вҖҰ мғқмЎҙмңЁ лҶ’мқҙл Өл©ҙ мһҗм„ёлҠ” вҖҳмқҙл ҮкІҢвҖҷ](https://health.chosun.com/site/data/thumb_dir/2022/06/07/2022060702082_0_thumb.jpg)





