
ПЉМКРЬ ЦЏШї СжРЧЧиОп Чв ОЯРЬ РжДй. ЁЎ3Ды КЮРЮОЯЁЏРЬЖѓАэ КвИЎДТ РкБУАцКЮОЯЁЄГМвОЯЁЄРкБУГЛИЗОЯРЬДй. 2016Гт ПЉМК ОЯ ЛчИСРкРЧ ПјРЮРЛ КИИщ ГМвОЯРК 8РЇ, РкБУАцКЮОЯРК 9РЇИІ ТїСіЧбДй. РкБУГЛИЗОЯРЧ АцПь, ЛчИСЗќРК ГЗСіИИ 1999Гт РЬШФ СѕАЁЧЯАэ РжДй. РќЙЎАЁЕщРЬ ЙЬЗЁПЁДТ РкБУАцКЮОЯ ШЏРкКИДй РкБУГЛИЗОЯ ШЏРкАЁ Дѕ ИЙОЦСњ Мі РжДйАэ МГИэЧв СЄЕЕДй. КЮРЮОЯРК ЦѓОЯЁЄДыРхОЯУГЗГ АЩИЎДТ ЛчЖїРЬ ИЙСі ОЪОЦ, ПЙЙцРЬГЊ АќИЎЁЄФЁЗс ЕюРЛ Рп ОЫАэ РжДТ ЛчЖїРЬ ЛѓДыРћРИЗЮ РћДй. 3Ды КЮРЮОЯ, СІДыЗЮ ОЫАэ ДыКёЧЯРк.
PART 1 РкБУАцКЮОЯ
РкБУАцКЮДТ РкБУ ОЦЗЁТЪ СњАњ ПЌАсЕЧДТ КЮРЇДй. РкБУ РдБИЖѓАэ ЧЯБтЕЕ ЧбДй. РЬАїПЁ ОЧМКСООчРЬ Л§БтИщ РкБУАцКЮОЯРЬЖѓ ЧбДй. ИХГт Ор 5ИИ ИэРЧ ПЉМКРЬ РкБУАцКЮОЯРИЗЮ СјЗсЙоАэ РжРИИч, Рќ ММАшРћРИЗЮДТ Гз ЙјТАЗЮ ШчЧб ПЉМК ОЯРЬДй. БЙГЛ ХыАшДТ ДйРНАњ ААДй.
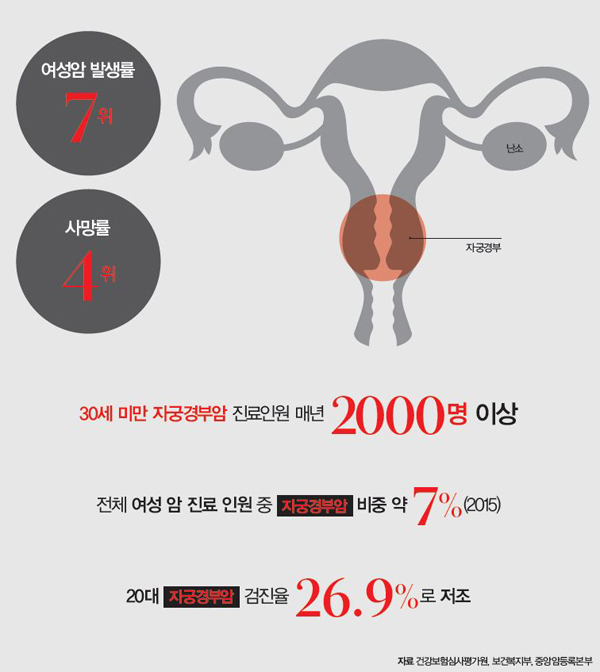
СжЕШ ПјРЮ, HPV АЈПА
РкБУАцКЮОЯРЬ ЙпЛ§ЧЯДТ СжПф ПјРЮРК РЮРЏЕЮСО ЙйРЬЗЏНК(HPV) АЈПАРЬДй. HPVДТ МКРћ СЂУЫРИЗЮ АЈПАЕШДй. Бз ЖЇЙЎПЁ МКАќАшИІ РЯТя НУРлЧвМіЗЯ, ПЉЗЏ ИэРЧ ЛчЖїАњ МКАќАшИІ АЁСњМіЗЯ HPV АЈПАПЁ ГыУтЕШДй.
HPVПЁ АЈПАЕЦДйАэ ЧиМ ЙЋСЖАЧ РкБУАцКЮОЯРЬ ЕЧСј ОЪДТДй. HPVПЁ АЈПАЕЧОюЕЕ 80~90%ДТ 1Гт ГЛПЁ ЛчЖѓСіИч HPV СОЗљДТ 100АГ РЬЛѓРИЗЮ ЙЋУД ИЙДй. ОЯРЛ Рп РЯРИХАДТ АэРЇЧшБК ЙйРЬЗЏНКДТ ЕћЗЮ РжДй. HPV-16, HPV-18, HPV-39, HPV-52, HPV-58 ЕюРЬДй. РЬЗБ ЙйРЬЗЏНКДТ ПмРНКЮОЯРЬГЊ РкБУАцКЮОЯРЛ РЯРИХВДй. HPV-1, HPV-2, HPV-6, HPV-11 ААРК РњРЇЧшБК ЙйРЬЗЏНКДТ Л§НФБтГЊ ЧзЙЎПЁ ЛчИЖБЭЁЄАяСіИЇ ЕюРЛ РЏЙпЧбДй.
ЛяМКМПяКДПј ЛъКЮРЮАњ БшХТСп БГМіДТ ЁАРкБУАцКЮОЯПЁМ ЙпАпЕЧДТ HPVРЧ 70%ДТ HPV-16, HPV-18ЁБЖѓИч ЁАРЬЗЏЧб ЙйРЬЗЏНКАЁ ОјОюСіСі ОЪАэ АшМг ГВОЦ РжРИИщ РкБУАцКЮММЦї КЏШИІ РЯРИХААэ ОЯ РЬРќ ДмАшРЮ ЛѓЧЧГЛСООч ЛѓХТ, РкБУАцКЮОЯРИЗЮ ТїУћ ЙпРќЧЯАд ЕШДйЁБАэ ИЛЧпДй. HPVДТ ПЙЙцСЂСОРИЗЮ ОюДР СЄЕЕ ИЗРЛ Мі РжДй. МКАцЧшРЬ ОјРЛЖЇ СЂСОЙоДТ Ад АЁРх СССіИИ, 55ММ РЬРќРЧ ПЉМКРЬЖѓИщ ДЉБИЖѓЕЕ СЂСОЙоДТ Ад ОЯ ПЙЙцПЁ ЕЕПђЕШДй.

Л§ИЎ ОЦДб Сњ УтЧї РжДйИщ АЫЛчИІ
РкБУАцКЮОЯ ЙпЛ§ЗќРК ПьИЎГЊЖѓПЁМ СіМгРћРИЗЮ СйОюЕщАэ РжДй. HPV ПЙЙцСЂСО ШАМКШ ДіХУРЬДй. БЙАЁПЁМЕЕ РкБУАцКЮОЯ АЫЛчПЭ АќЗУЧи АЫСј ЧСЗЮБзЗЅРЬ ШЎИГЕЧОю РжОю, КёБГРћ УЪБтПЁ РтОЦГЛБтЕЕ НБДй. БзЗЏГЊ HPV ПЙЙцСЂСОРЛ ЧиЕЕ РкБУАцКЮОЯРЬ Л§Бц Мі РжДй. ЧіРчРЧ ПЙЙцСЂСОРЬ И№Еч HPV РЏЧќРЛ ПЙЙцЧиСжСі ИјЧЯБт ЖЇЙЎРЬДй. ЙАЗа HPV ПЙЙцСЂСОРЛ ЧЯСі ОЪРИИщ РкБУАцКЮОЯПЁ АЩИБ РЇЧшРЬ Дѕ ФПСјДй.
HPV ПЙЙцСЂСО РЏЙЋПЭ КААГЗЮ РкБУАцКЮОЯ СѕЛѓПЁ СжРЧИІ БтПяРЬДТ Ад ССДй. ДыЧЅРћРЮ РкБУАцКЮОЯ СѕЛѓРЬ КёСЄЛѓРћРЮ Сњ УтЧїРЬДй. Л§ИЎБтАЃРЬ БцОюСіАХГЊ, Л§ИЎАЁ ОЦДбЕЅЕЕ ЧЧАЁ КёФЁАХГЊ, МКАќАш ШФ УтЧїРЬ АшМгЧи ГЊХИГДйИщ РкБУАцКЮОЯРЛ РЧНЩЧиОп ЧбДй. КДПјПЁМДТ КИХы РкБУАцКЮММЦїСјАЫЛчИІ ХыЧи РкБУАцКЮОЯРЛ ЦЧКАЧбДй. СњРЛ ХыЧи ИщКР ААРК ЕЕБИЗЮ РкБУАцКЮИІ ЙЎСњЗЏ ММЦїИІ ОђРК Ек, ЧіЙЬАцРЛ ХыЧи ММЦїИІ ЛьЧЧДТ АЫЛчДй. HPVЙйРЬЗЏНК АЫЛчЕЕ ЧдВВ Чв Мі РжДй.
УЪБтПЁДТ АГКЙ МіМњ ЧЪПф ОјОю
УЪБтРЮ РкБУАцКЮОЯРК АГКЙ МіМњРЛ ЧЯСі ОЪАэ КЙААцРИЗЮ МіМњЧв Мі РжДй. МіМњ ШФ ХыСѕРЬ РћАэ ШИКЙРЬ КќИЅ ЦэРЬДй. МіМњ ШФ СЖСї АЫЛч АсАњПЁ ЕћЖѓ УпАЁ ФЁЗсИІ ЙоОЦОп Чв Мі РжДй. ЁуСООчРЬ 4cm РЬЛѓРИЗЮ ХЌ ЖЇ ЁуРкБУРЛ ЕбЗЏНЮАэ РжДТ МЖРЏ СЖСїРИЗЮ ОЯРЬ ЙјСГРЛ ЖЇ ЁуМіМњЗЮ РкБУПЁ КйОюМ ЖГОюСЎГЊАЃ СњРЬ РжДј РкИЎПЁ СООчРЬ ГВОЦ РжРЛ ЖЇ ЁуРгЦФМБПЁ РќРЬАЁ РжРЛ ЖЇДТ УпАЁЗЮ ЙцЛчМБРЬГЊ ЧзОЯ ФЁЗсИІ ЧбДй. ИЙРЬ СјЧрЕШ РкБУАцКЮОЯРК МіМњ ОјРЬ ЙцЛчМБЁЄЧзОЯ ФЁЗсИІ ЧЯАХГЊ, РкБУ РћУтРЛ ЧЯБтЕЕ ЧбДй.
РкБУАцКЮОЯРИЗЮ СјЧрЕЧСі ОЪРК Рќ ДмАшРЮ ЁЎРќОЯМК КДКЏЁЏРЬЖѓИщ СЖСїРЛ Р§СІЧЯДТ АЭИИРИЗЮ ПЯФЁАЁ АЁДЩЧЯИч ФЁЗс ШФ РгНХЕЕ Чв Мі РжДй. РкБУАцКЮОЯРК РќОЯМК КДКЏРЛ АХУФ РкБУАцКЮОЯРИЗЮ ЙпРќЧЯЙЧЗЮ, СЄБтРћРЮ ЛъКЮРЮАњ АЫЛчИІ ХыЧи РЬИІ СЖБтПЁ ЙпАпЧЯИщ ОЯРИЗЮ СјЧрЧЯДТ АЭРЛ ОѓИЖЕчСі ИЗРЛ Мі РжДй. РкБУАцКЮОЯРК ПјРЮРЬ ИэШЎШї ЙрЧєСЎ РжРИИч ЙщНХРЬ АГЙпЕЦАэ, БЙАЁПЁМЕЕ СЄБтРћРЮ АЫЛчИІ БЧРхЧиСжБт ЖЇЙЎПЁ УцКаШї ПЙЙцРЬ АЁДЩЧЯДйДТ АЭРЛ РиСі ИЛРк.
PART 2 ГМвОЯ
ГМвДТ РкБУ ЙйБљТЪ СТПьПЁ 1АГОП РЇФЁЧЯДТ ДоАП И№ОчРЧ БтАќРЬДй. ГРкИІ КИАќЧЯАэ ЙшЖѕРЬ РЬЗчОюСіДТ АїРЬБтЕЕ ЧЯДй. РЬАїПЁ ОЧМКСООчРЬ Л§БтИщ ГМвОЯРЬЖѓ ЧбДй. ГМвОЯРК УЪБт СѕЛѓРЬ ОјДйНУЧЧ Чи ЙпАпРЬ ОюЗЦАэ, ДйИЅ КЮРЮОЯПЁ КёЧи СјЧрРЬ ЛЁЖѓ СжРЧАЁ ЧЪПфЧЯДй.
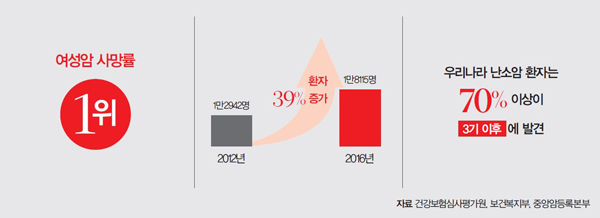
УЪАц КќИЃАэ ЦѓАц ДЪРИИщ РЇЧш
ЧіРчБюСі ЙрЧєСј ГМвОЯ ПјРЮРК ХЉАд РЏРќРкПЭ ЁЎЙшЖѕ СіМгЁЏРЬДй. ГМвОЯРЧ 10%ДТ РЏРќРћ ПфРЮРИЗЮ ОЫЗССГДй. СпОгДыКДПј ЛъКЮРЮАњ ЧбНТМі БГМіДТ ЁАЁЎBRCA1ЁЏ, ЁЎBRCA2ЁЏ РЏРќРк ЕЙПЌКЏРЬИІ АЁСј ПЉМКРК СЄЛѓ РЏРќРкИІ АЁСј ПЉМККИДй ГМвОЯ ЙпКД ШЎЗќРЬ 10Йш РЬЛѓ ГєОЦСјДйЁБАэ ИЛЧпДй. КъЖѓФЋ РЏРќРкИІ АЁСіАэ РжДйАэ ОЫЗССј ДыЧЅРћРЮ РЮЙАРК ЧвИЎПьЕх ЙшПь ОШСЉИЎГЊ СЙИЎДй. КъЖѓФЋ РЏРќРкДТ ГМвОЯ ПмПЁЕЕ РЏЙцОЯ КДЗТАњ АќЗУ РжДй. СїАш АЁСЗПЁАдМ ГМвОЯРЬГЊ РЏЙцОЯРЬ РжДйИщ BRCA РЏРќРк АЫЛчИІ Чб Ек, ВйСиШї АЫЛчИІ ЙоОЦОп ГМвОЯРЛ ПЙЙцЧв Мі РжДй.
ЙшЖѕРК ГРкАЁ ГМвРЧ ЛѓЧЧММЦїИІ ЖеАэ ГЊПЭОп РЬЗяСіДТЕЅ, РЬЖЇ ГМв ЛѓЧЧММЦїИІ КЙБИЧЯДТ АњСЄПЁМ ЕЙПЌКЏРЬ ММЦїАЁ Л§БтИщ ОЯММЦїЗЮ КЏЧЯБтЕЕ ЧбДй. БзЗЁМ ЙшЖѕРЛ ПРЗЇЕПОШ ЧвМіЗЯ ГМвОЯПЁ ГыУтЕШДйАэ КЛДй. УтЛъ АцЧшРЬ ОјДТ АэЗЩ ПЉМК, УЙ УтЛъРЛ 30ММ РЬШФЗЮ ДЪАд Чб ПЉМК, И№РЏМіРЏИІ ЧЯСі ОЪДТ ПЉМК, УЪАцРЬ КќИЃАэ ЦѓАцРЬ ДЪРК ПЉМК ЕюРЬ РЬПЁ ЧиДчЧбДй. ИИОр РЬ АцПьПЁ ЧиДчЧЯИщМ ГМвОЯ РЇЧшРЬ ХЉДйАэ ЦЧДмЕЧИщ РЧЛчПЭ ЛѓРЧЧЯПЁ АцБИЧЧРгОр КЙПыРИЗЮ ГМвОЯ РЇЧшРЛ СйРЯ Мі РжДй. АцБИЧЧРгОрРЛ ИдРЛ ЖЇДТ ЙшЖѕРЬ РЬЗяСіСі ОЪБт ЖЇЙЎРЬДй. УжБй ЙЬБЙ БЙИГОЯПЌБИМвПЁМ ПЉМК 19ИИ6536ИэРЛ ДыЛѓРИЗЮ СЖЛчЧб АсАњ, АцБИЧЧРгОрРЛ 10Гт РЬЛѓ КЙПыЧб ПЉМКРК ГМвОЯ РЇЧшРЬ 40%, РкБУГЛИЗОЯ РЇЧшРЬ 34% ГЗРК АЭРИЗЮ ГЊХИГЕДй. ЧбНТМі БГМіДТ ЁАГМвОЯ АэРЇЧшБК ПЉМКРК АцБИЧЧРгОр КЙПыРИЗЮ ЙшЖѕРЛ ОяСІЧЯАХГЊ 6АГПљПЁ Чб ЙјОП СЄБтРћРЮ УЪРНЦФАЫЛчПЭ ГМвОЯЧЅСіРк ЧїОзАЫЛчИІ ЧиОп ЧбДйЁБАэ ИЛЧпДй.
РЬРЏ ОјДТ МвШКвЗЎ РжДйИщ УЪРНЦФАЫЛчИІ
РќЙЎАЁЕщРК АёЙн СжРЇРЧ ЦиИИАЈРЬГЊ РЬРЏ ОјДТ МвШКвЗЎРЬ РжДйИщ ЧбЙјТы ЛъКЮРЮАњ АЫЛчИІ ЙоОЦКИЖѓАэ БЧРЏЧбДй. УЪРНЦФАЫЛчЗЮ ГМв РЬЛѓРЛ МеНБАд ОЫ Мі РжДй. ГМвОЯ СЖБтЙпАпПЁ ДыЧб ШПАњРћРЮ АЁРЬЕхЖѓРЮРК ОЦСї ОјДТ ЛѓХТЖѓ, РЧНЩ СѕЛѓРЬ РжРЛ ЖЇ Сњ УЪРНЦФИІ Чи КИДТАд УжМБРЬДй. ФЁЗсДТ МіМњ, ЧзОЯ ФЁЗс, ЙцЛчМБ ФЁЗс ЕюРЬ РжДй. НЩЧб АэРЇЧшБКРЬИч, УтЛъ ПЙСЄРЬ ОјРЛ ЖЇДТ ГАќРЛ ЙЬИЎ ЧѲЧЯДТ ПЙЙц МіМњРЛ АэЗСЧв Мі РжДй.
PART 3 РкБУГЛИЗОЯ
РкБУ ОШТЪРЛ ЕЄАэ РжДТ СЖСїРЮ РкБУГЛИЗПЁ ОЧМКСООчРЬ Л§БтДТ СњШЏРЬДй. РкБУГЛИЗОЯРК КЮРЮОЯ Сп АЁРх ХЉАд СѕАЁЧЯДТ УпММ(1999~2014Гт БтСи ИХГт 6.1% СѕАЁ)Дй. ПјЗЁ РкБУГЛИЗОЯРК ЙЬБЙ ЕюПЁ ИЙРК ЁЎМБСјБЙЧќ ОЯЁЏРЮЕЅ, ЛчЖїЕщРЧ Л§ШАНРАќРЬ СЁТї МБИШЕЧИщМ РкБУГЛИЗОЯЕЕ ДУАэ РжДй.

КёИИИИ СЖР§ЧиЕЕ РЇЧш СйОю
РкБУГЛИЗОЯРК ПЉМКШЃИЃИѓ КвБеЧќАњ АќАшРжДй. Л§ИЎКвМјРЬ НЩЧЯАХГЊ, Л§ИЎИІ РЬИЅ ГЊРЬПЁ НУРлЧи Л§ИЎБтАЃРЬ БцИщ ПЉМКШЃИЃИѓ КвБеЧќПЁ КќСіБт НБДй. Л§ИЎИІ ЧбДйДТ АЭРК ИіПЁМ ЙшЖѕРЬ РЬЗяСјДйДТ РЧЙЬДй. ЙшЖѕ НУ ПЉМКРК ИіПЁМ ЧСЗЮАдНКХзЗа МіФЁАЁ ГєОЦСјДй. Л§ИЎИІ АХРЧ ЧЯСі ОЪОЦ ЙшЖѕ ШНМіАЁ РЯЙнРЮПЁ КёЧи РћАХГЊ, Л§ИЎИІ СіГЊФЁАд ПРЗЃ БтАЃ ЧЯИщ ПЉМКШЃИЃИѓ МіФЁАЁ КвБеЧќЧиСіИщМ РкБУГЛИЗОЯ РЇЧшРЬ ФПСјДй.
КёИИРК ММАшКИАЧБтБИ(WHO)ПЁМ РЮСЄЧб РкБУГЛИЗОЯ РЇЧшПфРЮРЬДй. Л§ШАНРАќРЧ МБИШАЁ РкБУГЛИЗОЯАњ АќЗУ РжДТ РЬРЏЕЕ КёИИ ЖЇЙЎРЬДй. АэФЎЗЮИЎЁЄАэСіЙц НФЧА МЗУы КѓЕЕАЁ ГєОЦСіИщ КёИИЧв АЁДЩМКЕЕ ФПСіДТЕЅ, СіЙцММЦїПЁМДТ ПЉМКШЃИЃИѓРЛ ИИЕщОюГЛБт ЖЇЙЎПЁ АњЧЯИщ ЙЎСІАЁ ЕШДй. УжБй ЙЬБЙ РЮЕ№ОЦГЊДыЧа ПЌБИЦРРЬ ЦѓАц ПЉМК 3ИИ6000ИэРЛ ДыЛѓРИЗЮ КаМЎЧб ЙпЧЅПЁ ЕћИЃИщ, УМСпРЛ 5% АЈЗЎЧв ЖЇ РкБУГЛИЗОЯ РЇЧшРЬ 56%БюСі ГЗОЦСГДй. КёИИРЮ ЦѓАцПЉМКРК УМСп АќИЎИИ ЧиЕЕ РкБУГЛИЗОЯ РЇЧшРЛ СйРЯ Мі РжДТ АЭРЬДй.
ЙпАп КёБГРћ НЌПі Л§СИРВ ГєОЦ
РкБУГЛИЗОЯРК РЬЛѓ УтЧїРЬГЊ КѓЧї, КЙХы ЕюРЧ СѕЛѓРЬ УЪБтКЮХЭ ГЊХИГЊ ЙпАпРЬ НБДй. ГМвОЯРК 70% РЬЛѓРЬ 3Бт РЬШФПЁ ЙпАпЕЧСіИИ РкБУГЛИЗОЯРК 70% РЬЛѓРЬ 1БтРЯ ЖЇ ЙпАпЕШДй. ОЯРЬ ОюДР СЄЕЕ СјЧрЕЧОњАХГЊ ШЏРкАЁ 50ММ РЬШФЗЮ РгНХЧв АЁДЩМКРЬ ОјДйИщ РкБУРћУтМњЗЮ РкБУРЛ ЕщОюГНДй. ЖЧЧб РкБУРИЗЮ ГЛИЗРЬ НЮПЉ РжОю РќРЬЕЕ Рп ОШЕХ, КЮРЮОЯ Сп Л§СИРВРЬ АЁРх ГєДй. НЧСІЗЮ 2010~2014Гт ФЁЗсИІ НУЧрЧб БЙГЛ РкБУГЛИЗОЯ ШЏРкРЧ 5Гт Л§СИРВРК 87.9% ПДДй(БЙАЁОЯСЄКИМОХЭ).
РкБУГЛИЗОЯ ПЙЙцРЛ РЇЧиМДТ БтИЇСј РННФРЛ ЧЧЧЯАэ, КёИИРЬ ЕЧСі ОЪЕЕЗЯ РћР§Шї ПюЕПЧиОп ЧбДй. КвБдФЂЧб Сњ УтЧїРЬ РжАХГЊ, Л§ИЎОчРЬ АњДйЧЯАХГЊ, КЙХы Ею РЬЛѓ СѕЛѓРЬ РжДйИщ ЙнЕхНУ ЛъКЮРЮАњЗЮ АЁМ Сњ УЪРНЦФАЫЛчИІ ЙоДТ Ад ССДй.
ЧяНКСЖМБ ИэРЧХхХхЁЏ ИэРЧ РЮХЭКф
ЁАКЮРЮОЯРЬЖѕ ИэФЊ, ШЏРк КД ХАПіЁІ ОюЗСЕЕ МвШКвЗЎЁЄЛ§ИЎКвМј СѕЛѓ СжИёЧиОпЁБ
ГМвОЯЁЄРкБУАцКЮОЯЁЄРкБУГЛИЗОЯРК ПЉМК Л§НФБтАќПЁ АЁРх ИЙРЬ Л§БтДТ 3Ды ОЯРЬДй. ГМвОЯАњ РкБУАцКЮОЯРК ПЉМК ЛчИСРк Мі ЛѓРЇ 10Ды ОЯПЁ ЦїЧдЕЧИч(2016, БЙАЁОЯСЄКИМОХЭ, ГМвОЯРК СЖБтЙпАпРЬ НБСі ОЪАэ РќРЬЕЕ НБДй. ДыРхОЯЁЄЦѓОЯ ЕюПЁ КёЧи РЇЧшМКРЬ ГЮИЎ ОЫЗССЎ РжСі ОЪОЦ ЙцФЁЧЯБт НЌПю ГМвОЯЁЄРкБУАцКЮОЯЁЄРкБУГЛИЗОЯ. ЛъКЮРЮАњ ИэРЧЗЮ ОЫЗССј ЛяМКМПяКДПј ЛъКЮРЮАњ БшХТСп БГМіПЁАд 3АГ ОЯРЧ ПјРЮАњ АќИЎПЁ ДыЧи ЙАОюКУДй.
/БшХТСп МПяДы РЧДыИІ СЙОїЧб Ек МКБеАќДы РЧДыПЁМ МЎЛч ЧаРЇИІ УыЕцЧЯАэ ПяЛъДы РЧДыПЁМ ЙкЛч ЧаРЇИІ УыЕцЧпДй. ЧіРч ЛяМКМПяКДПј ЛъКЮРЮАњ БГМіЗЮ СжПф СјЗс КаОпДТ РкБУГЛИЗОЯ, ГМвОЯ, РкБУАцКЮОЯ, РкБУБйСО, ГМвСООч, ДмРЯАјМіМњРЬДй. ЙшВХРЛ РЬПыЧб ДмРЯАјМіМњРЛ АГУДЧб ИэРЧЗЮ РЏИэЧЯДй.
Q. ГМвОЯРЬГЊ РкБУАцКЮОЯПЁ КёЧи, РкБУГЛИЗОЯРЧ СѕАЁ УпММАЁ ЕЮЕхЗЏСіДТ ЦэРдДЯДй. Пж БзЗБАЁПф.
A. ПьИЎГЊЖѓДТ ПјЗЁ РкБУАцКЮОЯРЬ ИЙОвНРДЯДй. РкБУАцКЮОЯРК 1999Гт РЬШФЗЮ ЧиИЖДй Ор 3.7%ОП АЈМвЧЯАэ РжНРДЯДй. ЙнИщ ГМвОЯРК Ор 1.6%, РкБУГЛИЗОЯРК Ор 6.1%ОП ДУОюГЊАэ РжСв. ЙЬБЙРЛ КёЗдЧб БЙАЁПЁМДТ РќХыРћРИЗЮ РкБУГЛИЗОЯРЬ ПљЕюШї ИЙНРДЯДй. РќЙЎАЁЕщРК Л§ШАНРАќРЬ МБИШЕЧИщМ РкБУГЛИЗОЯРЬГЊ ДыРхОЯ ААРК ЁЎМБСјБЙЧќ ОЯЁЏРЬ ИЙОЦСГДйАэ КаМЎЧеДЯДй. АэФЎЗЮИЎЁЄАэСіЙц НФЧАРЛ РпИдАд ЕЧИщМ НФЧА МгПЁ Еч ПЉМКШЃИЃИѓ РЏЛч МККа МЗУыЕЕ ДУОюГЊАэ, КёИИЕЕ ИЙОЦСј Ад РЬРЏЗЮ ПЉАмС§ДЯДй. КёИИРК ММАшКИАЧБтБИ(WHO)ПЁМ РЮСЄЧб РкБУГЛИЗОЯРЧ РЇЧш ПфРЮРдДЯДй. ПЉМКШЃИЃИѓ КвБеЧќЕЕ РкБУГЛИЗОЯАњ АќАшАЁ РжДТЕЅ, СіЙцММЦїПЁМДТ ПЉМКШЃИЃИѓРЛ ИИЕщОюГЛБт ЖЇЙЎПЁ КёИИРИЗЮ ИіМг СіЙцРЬ АњЕЕЧиСіИщ ПЉМКШЃИЃИѓ КвБеЧќ ЛѓХТАЁ ЕЧИщМ РкБУГЛИЗОЯ РЇЧшЕЕ ФПС§ДЯДй.
Q. Бз ПмПЁЕЕ РкБУГЛИЗОЯАњ АќЗУЕШ БтХИ ПфРЮРК ЙЋОљРЬ РжНРДЯБю.
A. АЁСЗЗТАњ Бф Л§ИЎБтАЃРЬ РжНРДЯДй. АЁСЗЗТРК РЏРќРкПЭ АќЗУ РжДйАэ ПЉАмСіИч, Бф Л§ИЎБтАЃРК ПЉМКШЃИЃИѓ КвБеЧќРЛ РЏЙпЧеДЯДй. ПЉБтМ Бф Л§ИЎБтАЃРК ЁЎЛ§ИЎИІ ИчФЅ РЬЛѓ ЧбДйЁЏДТ Ад ОЦДЯЖѓ Л§ИЎИІ РЬИЅ ГЊРЬПЁ НУРлЧЯАэ, ЦѓАцРК ДЪРК АЭРЛ ЖцЧеДЯДй. Л§ИЎКвМјРЬ НЩЧб АЭЕЕ ИЖТљАЁСіРдДЯДй. ОюЖВ ПЉМКРЬ 1ГтПЁ Л§ИЎИІ ММ Йј ЧбДйАэ АЁСЄЧиКМАдПф. РЬИІ ЁЎШёЙпПљАцЁЏРЬЖѓАэ ЧеДЯДй. ЙшЖѕЧв ЖЇ ПЉМКРЧ ИіПЁМДТ ПЉМКШЃИЃИѓ ЧСЗЮАдНКХзЗа МіФЁАЁ ГєОЦСіДТЕЅ, РЬ АњСЄРЬ ОјРИИщ ПЉМКШЃИЃИѓ КвБеЧќРИЗЮ РкБУГЛИЗОЯ РЇЧшРЬ ФПС§ДЯДй. УжБйПЁДТ ФЋЕхЙХ АњДй ГыУтРЬ РкБУГЛИЗОЯ РЇЧшРЛ ГєРЮДйДТ ПЌБИАсАњЕЕ ЙпЧЅЕЦНРДЯДй. ФЋЕхЙХРК ШэПЌЧв ЖЇ Рп ГыУтЕЧСв. ФЋЕхЙХРЬ РкБУГЛИЗОЯРЛ РЯРИХАДТ СїСЂРћ ПјРЮРЬЖѓАэ ДмСЄ СўБтДТ ОЦСї ОюЗЦСіИИ, ШэПЌРЬ ОЯ ЙпЛ§ПЁ ГЊЛл ПЕЧтРЛ ЙЬФЁДТ АЧ Рп ОЫЗССј ЛчНЧРдДЯДй.
Q. РкБУАцКЮОЯРЬ СйАэ РжСіИИ, ОЦСї ЧбБЙ ПЉМКРЬ СЖНЩЧиОп Чв ОЯРдДЯДй. HPV ЙщНХ СЂСОРИЗЮ 70%ДТ ПЙЙцРЬ АЁДЩЧЯДй ОЫЗССГДТЕЅ, 30%АЁЗЎРК СЂСОЧиЕЕ ОЯРЬ Л§Бц Мі РжДйДТЕЅПф.
A. РкБУАцКЮОЯРЛ РЏЙпЧЯДТ HPV, Ся РЮРЏЕЮСОЙйРЬЗЏНК ЙщНХРК РќУМ РкБУАцКЮОЯРЧ ПјРЮ Сп 70%ИІ ТїСіЧЯДТ АэРЇЧш ЙйРЬЗЏНК HPV-16, HPV-18РЧ ЕЮ АЁСі СОЗљИІ ПЙЙцЧеДЯДй. УжБй АэРЇЧш ЙйРЬЗЏНК РЏЧќРЛ ШЎДыЧб ЙщНХЕЕ ГЊПдСіИИ БтСИ ЙщНХРК ЕЮ СОЗљИІ ПЙЙцЧпБт ЖЇЙЎПЁ, БтХИ ДйИЅ АэРЇЧшБК ЙйРЬЗЏНКЗЮ РЮЧи ОЯРЬ Л§Бц Мі РжНРДЯДй.
Q. ГМвОЯРК ЙпАпРЬ ОюЗЦАэ, РќРЬЕЕ Рп ЕХ ФЁЗсАЁ ШћЕщДйАэ ЧЯДТЕЅПф.
A. РкБУАцКЮОЯРК БЙАЁПЁМ АќИЎИІ ЧиСй СЄЕЕЗЮ СЖБтАЫСј ЧСЗЮБзЗЅРЬ ШЎИГЕХ РжОюМ, ЙЎСІАЁ РжДй ЧиЕЕ УЪБтПЁ РтОЦГРДЯДй. РкБУГЛИЗОЯ УЪБт СѕЛѓ Сп ЧЯГЊАЁ КёСЄЛѓРћРЮ Сњ УтЧїРдДЯДй. БзЗЁМ ШЏРкАЁ КёБГРћ КќИЃАд РЬЛѓРЛ АЈСіЧЯАэ КДПјПЁ ПЭМ ФЁЗсИІ ЙоНРДЯДй. ЙнИщ ГМвОЯРК ОЯРЬ Л§АмЕЕ ШЏРкАЁ НКНКЗЮ ОЫ БцРЬ ОјНРДЯДй. УЪБтСѕЛѓРЬ АХРЧ ОјДйНУЧЧ ЧЯАХЕчПф. ДйИЅ ОЯПЁ КёЧи СјЧрЕЕ КќИЈДЯДй. 2~3АГПљ ЛчРЬПЁ АЉРкБт ФПСіАХГЊ РќРЬАЁ ЕШ АцПьЕЕ РжОюПф. РкБУГЛИЗУГЗГ РкБУРЬ ЕбЗЏНЮАэ РжДТАЭЕЕ ОЦДЯАэ, ЛРЗЮ ЕЄПЉ РжДТ АїЕЕ ОЦДЯЖѓ КЙА ОШПЁМ НБАд РќРЬЕЫДЯДй. ГМвОЯ СЖБтЙпАпПЁ ДыЧб ИЙРК ПЌБИАЁ РЬЗяСіАэ РжДТЕЅ, ОЦСїБюСі ЁЎРЬЗИАд ЧиОп ЧбДйЁЏДТ ШПАњРћРЮ АЁРЬЕхЖѓРЮРЬ ОјДТ ЛѓХТРдДЯДй. ОШХИБѕСв. СіБнРИЗЮМДТ ЁЎКЙКЮЦиИИРЬГЊ МвШКвЗЎ СѕЛѓРЬ РжРИИщМ, МвШБтПЁДТ ОЦЙЋЗБ ЙЎСІАЁ ОјДйИщ ЧбЙјТы ЛъКЮРЮАњИІ АЁМ Сњ УЪРНЦФИІ Чи КИЖѓЁЏДТ РЬОпБтИІ ЧЯДТ Ад УжМБРдДЯДй. ЖЧЧб АЁСЗЗТРЬ РжДйИщ БЙАЁПЁМ АЫЛч КёПыРЛ РЯКЮ КЮДуЧи, РЏРќРк АЫЛчИІ ЧиСнДЯДй. РЬИІ ОЫАэ РжДйИщ ЕЕПђРЬ ЕЧАкСв.
Q. ФЁЗсПЁМ ДмРЯАј(БИИлРЛ ЧЯГЊИИ ЖеОю Бз АјАЃРЛ ХыЧи МіМњ) МіМњ ИэРЧЗЮ ОЫЗССЎ РжДТЕЅ, ДмРЯАј МіМњРЧ ЙцЙ§Ањ РхСЁРЬ БУБнЧеДЯДй.
A. ДмРЯАј МіМњРК ЙшИІ АЁИЃДТ АГКЙМіМњРЬ ОЦДЯЖѓ, БИИлРЛ ЖеОю СјЧрЧЯДТ КЙААцМіМњРдДЯДй. КЙААцМіМњРЛ Чв ЖЇДТ ЙшПЁ 5~12mm ХЉБтРЧ БИИлРЛ ПЉЗЏ АГ ЖеДТЕЅ, ДмРЯАјРК ЧЯГЊИИ ЖеОю ШЏРкРЧ КЮДуРЛ УжМвШЧпНРДЯДй. КЙААцМіМњ, УжМвФЇНРМіМњРЧ РхСЁРЛ БиДыШЧб Ад ДмРЯАјРЬЖѓАэ Чв Мі РжСв. ЦЏШї ЙшВХРИЗЮ ЧЯДТ ДмРЯАј МіМњРК ЙшВХ ОШТЪПЁ 2~2.5cm ХЉБтРЧ БИИлРЛ ЖеОю СјЧрЧеДЯДй. ЙшВХРЬЖѓ ШфХЭАЁ Рп КИРЬСі ОЪАэ ХыСѕЕЕ ДњЧЯСв. РЯЙн КЙААцМіМњКИДй Р§АГ ХЉБтАЁ ФП СІАХЧиОп ЧЯДТ СЖСїРЛ БзДыЗЮ ЛЉ ГЛБтЕЕ НБНРДЯДй. ЙшВХРЧ РЇФЁЛѓ ИіМг ПЉБтРњБтИІ НБАд СЂБйЧв Мі РжДйДТ АЭЕЕ РхСЁРдДЯДй.
Q. ИЖСіИЗРИЗЮ КЮРЮОЯ ПЙЙцРЛ РЇЧи АГМБЕЧОюОп Чв АЭРЬ РжДйИщ ОЫЗССжММПф.
A. КЮРЮОЯРЬЖѓДТ ИЛ ДыНХ, ПЉМКЛ§НФБтОЯРЬЖѓДТ ЧЅЧіРЛ НсОп ЧбДйАэ КОДЯДй. 20ДыГЊ ЙЬШЅПЉМКЕЕ УцКаШї Л§Бц Мі РжДТ Ад ПЉМКЛ§НФБтОЯРдДЯДй. ГМвОЯРЧ АцПь РўРК ЛчЖїПЁАдИИ Л§БтДТ ЦЏСЄ СОЗљЕЕ РжАэПф. КЮРЮОЯРЬЖѓДТ ИэФЊ ЖЇЙЎПЁ АсШЅЧб ПЉМК, СпРхГтУў ПЉМКРЬ СжЗЮ АЩИАДйДТ РЮНФРЬ РжДТЕЅ, РЬ ЖЇЙЎПЁ СѕЛѓРЛ ЙЋНУЧЯАд ЕЧАХГЊ УЪБт ЙпАпРЛ ДѕЕ№Ад ЧеДЯДй. ЖЧЧб ПЉМКЛ§НФБтОЯРК Л§ШАНРАќ АќИЎИИРИЗЮ ПЙЙцЧЯБт ОюЗЦНРДЯДй. Л§ИЎКвМјРЬГЊ РЬЛѓУтЧї, ПјРЮ И№ИІ МвШБт СѕЛѓ ЕюПЁ АќНЩРЛ БтПяРЬАэ ЛъКЮРЮАњИІ ЦэЧЯАд ЕхГЊЕхДТ Ад ЕЕПђРЬ ЕЫДЯДй.