-

-

-

-

-
-
көӯлӮҙ лӢ№лҮЁлі‘ нҷҳмһҗ 2лӘ… мӨ‘ 1лӘ…(53.2%)мқҖ 비л§Ң нҷҳмһҗлӢӨ. 비л§Ңнҳ• лӢ№лҮЁлі‘мқҖ л‘җ л§Ңм„ұм§Ҳнҷҳмқ„ лӘЁл‘җ м ңлҢҖлЎң кҙҖлҰ¬н•ҳкё° мң„н•ҙ м Ғм Ҳн•ң мқҳн•ҷм Ғ м№ҳлЈҢк°Җ н•„мҡ”н•ңлҚ°, к°ҷмқҖ лӢ№лҮЁлі‘мқҙлқјлҸ„ 비л§Ңмқҙ мӣҗмқёмқј л•Ң кҙҖн•ҙмңЁ(мҰқмғҒмқҙ лӮ«кұ°лӮҳ мӮ¬лқјм§ҖлҠ” 비мңЁ)мқ„ лҶ’мқҙлҠ” м№ҳлЈҢлІ•мқҙ лӢ¬лқјм§Җкё° л•Ңл¬ёмқҙлӢӨ.в—Ү비л§Ңнҳ• лӢ№лҮЁлі‘ нҷҳмһҗ к°ҖнҢҢлҘҙкІҢ лҠҳкі мһҲм–ҙкөӯлӮҙ 비л§Ңнҳ• лӢ№лҮЁлі‘ нҷҳмһҗк°Җ лҠҳкі мһҲлӢӨ. 비л§Ң(BMI 25гҺҸ/гҺЎ мқҙмғҒ) лӢ№лҮЁлі‘ мң лі‘мһҗлҠ” 5л…„ м—°мҶҚ мҰқк°Җм„ёлҘј ліҙмқҙл©°, мҙҲкі лҸ„비л§Ң(BMI 35гҺҸ/гҺЎ мқҙмғҒ) лӢ№лҮЁлі‘ нҷҳмһҗ м—ӯмӢң м•Ҫ 10л…„ лҸҷм•Ҳ 3.5л°°к°Җ мҰқк°Җн–ҲлӢӨ. мөңк·ј мҪ”лЎңлӮҳ19лЎң мӢ мІҙ нҷңлҸҷлҹүмқҙ мӨ„л©ҙм„ң 비л§Ң нҷҳмһҗ мҲҳк°Җ лҠҳкі мһҲм–ҙ, мЈјмҡ” н•©лі‘мҰқмқё лӢ№лҮЁлі‘ мҳҲл°©кіј кҙҖлҰ¬ н•„мҡ”м„ұмқҙ лҚ”мҡұ лҢҖл‘җлҗҳкі мһҲлӢӨ. 비л§ҢмқҖ мқёмҠҗлҰ° кё°лҠҘмқҙ л–Ём–ҙм ё нҳҲлӢ№мқҙ мғҒмҠ№н•ҳлҠ” м ң2нҳ• лӢ№лҮЁлі‘кіј нҠ№нһҲ л§Өмҡ° лҶ’мқҖ м—°кҙҖм„ұмқ„ ліҙмқёлӢӨ. мӢӨм ңлЎң мІҙм§Ҳлҹүм§ҖмҲҳ(BMI) 30гҺҸ/гҺЎ мқҙмғҒмқё кі лҸ„비л§Ңмқҙлқјл©ҙ лӢ№лҮЁлі‘ л°ңмғқ мң„н—ҳмқҙ м •мғҒмқёліҙлӢӨ 4~4.8л°° лҶ’мқҖ кІғмңјлЎң м•Ңл ӨмЎҢлӢӨ.в—Үм Ғм Ҳн•ң м№ҳлЈҢлІ• л№ лҘҙкІҢ м •н•ҙ야비л§Ңнҳ• лӢ№лҮЁлі‘ нҷҳмһҗлҠ” мһҗмӢ м—җкІҢ м Ғм Ҳн•ң м№ҳлЈҢлІ•мқ„ мқҙлҘё мӢңмқј лӮҙм—җ нҢҗлӢЁн•ҙ м Ғк·№м ҒмңјлЎң л°ӣм•„м•ј н•ңлӢӨ. лӢ№лҮЁлі‘мқҖ мң лі‘ кё°к°„мқҙ 짧мқ„мҲҳлЎқ, лӢ№лҮЁлі‘ кҙҖл Ё н•©лі‘мҰқ мҳҲл°© нҡЁкіјлҠ” л¬јлЎ кҙҖн•ҙмңЁмқҙ лҶ’мқҖ м§Ҳнҷҳмқҙкё° л•Ңл¬ёмқҙлӢӨ.비л§Ңнҳ• лӢ№лҮЁ м№ҳлЈҢлЎңлҠ” 비мҲҳмҲ м Ғ м№ҳлЈҢмҷҖ мҲҳмҲ м Ғ м№ҳлЈҢлЎң лӮҳлүҳлҠ”лҚ°, 비мҲҳмҲ м Ғ м№ҳлЈҢлЎңлҠ” м•Ҫл¬јВ·мӢқмқҙмЎ°м ҲВ·мҡҙлҸҷ л“ұмқҙ мһҲлӢӨ. 비л§Ң м •лҸ„м—җ л”°лқј мқҳмӮ¬ 진лЈҢ нӣ„ мІҳл°©лҗҳлҠ” м•Ҫл¬јлЎңлҠ” мӢқмҡ•м–өм ңм ңВ·мӢқмҡ• м–өм ң мЈјмӮ¬м ңВ·м§Җл°©нқЎмҲҳ м°ЁлӢЁм ң л“ұмқҙ мһҲлӢӨ. лӢӨл§Ң, 비л§Ңнҳ• лӢ№лҮЁ нҷҳмһҗлҠ” м•Ҫл¬јм№ҳлЈҢлҘј л°ӣмқ„ л•Ң нҡЁкіјк°Җ лҜём§„н• мҲҳ мһҲлӢӨ. лӢӨмҲҳ лӢ№лҮЁлі‘ м№ҳлЈҢ м•Ҫл¬јм—җлҠ” мқёмҠҗлҰ° 분비лҘј мҰқк°ҖмӢңнӮӨлҠ” мІҙлӮҙ нҳёлҘҙлӘ¬мқҙ нҸ¬н•ЁлҗҳлҠ”лҚ°, мқҙлЎң мқён•ҙ мқјл¶Җ 비л§Ңнҳ• лӢ№лҮЁлі‘ нҷҳмһҗм—җм„ңлҠ” мҳӨнһҲл Ө мІҙмӨ‘ мҰқк°Җк°Җ мң лҸ„лҗҳкё°лҸ„ н–ҲлӢӨ.в—Ү비л§ҢлҢҖмӮ¬мҲҳмҲ , нҡЁкіјм Ғмқё м„ нғқм§Җмқј мҲҳлҸ„мқјл¶Җ 비л§Ңнҳ• лӢ№лҮЁлі‘ нҷҳмһҗм—җкІҗ'비л§ҢлҢҖмӮ¬мҲҳмҲ 'мқҙ нҡЁкіјм Ғмқё м№ҳлЈҢ л°©лІ•мқј мҲҳ мһҲлӢӨ. мҠӨмӣЁлҚҙ 비л§ҢмҲҳмҲ м—°кө¬нҡҢ(SOS)м—җм„ң 비л§ҢлҢҖмӮ¬мҲҳмҲ мқ„ л°ӣмқҖ 2нҳ• лӢ№лҮЁлі‘ нҷҳмһҗлҘј мһҘкё° 추м Ғн•ң кІ°кіј, 2л…„ кІҪкіј нӣ„ лӢ№лҮЁлі‘ кҙҖн•ҙмңЁмқҖ 72.3%, 15л…„ нӣ„ кҙҖн•ҙмңЁмқҖ 30.4%лЎң мҲҳмҲ мқ„ л°ӣм§Җ м•ҠмқҖ нҷҳмһҗкө°(2л…„ нӣ„ кҙҖн•ҙмңЁ 16.4%, 15л…„ нӣ„ кҙҖн•ҙмңЁ 6.5%)ліҙлӢӨ нҳ„м ҖнһҲ лҶ’кІҢ лӮҳнғҖлӮ¬лӢӨ. 비л§ҢлҢҖмӮ¬мҲҳмҲ мқ„ л°ӣмқҖ нҷҳмһҗл“Өм—җм„ң 비мҲҳмҲ кө°м—җ 비н•ҙ лӢ№лҮЁ кҙҖл Ё лҢҖнҳҲкҙҖн•©лі‘мҰқкіј лҜём„ёнҳҲкҙҖн•©лі‘мҰқ мң лі‘лҘ мқҙ к°Ғ 32% л°Ҹ 56% к°җмҶҢн•ңлӢӨлҠ” кІ°кіјлҸ„ нҷ•мқёлҗҗлӢӨ. м№ кіЎ кІҪл¶ҒлҢҖлі‘мӣҗ мң„мһҘкҙҖмҷёкіј л°•м§Җм—° көҗмҲҳлҠ” "비л§ҢлҢҖмӮ¬мҲҳмҲ мқҖ мқҙлҜё м•Ҳм „м„ұкіј нҡЁкіјлҘј 충분нһҲ мқём •л°ӣмқҖ м№ҳлЈҢ мҳөм…ҳ"мқҙлқјл©° "лӢ№лҮЁ мң лі‘ кё°к°„мқҙ 짧мқ„мҲҳлЎқ мўӢмқҖ нҡЁкіјлҘј ліҙмқҙлҠ” л§ҢнҒј 비л§Ңмқ„ лҸҷл°ҳн•ң м ң2нҳ• лӢ№лҮЁлі‘ нҷҳмһҗм—җм„ңлҠ” ліҙлӢӨ мқҙлҘё мӢңм җм—җ м Ғк·№м ҒмңјлЎң кі л Өн•ҙліј н•„мҡ”к°Җ мһҲлӢӨ"кі л§җн–ҲлӢӨ. 비л§ҢлҢҖмӮ¬мҲҳмҲ мқҖ к·ё нҡЁкіјлҘј мқём •л°ӣм•„ лҜёкөӯлӢ№лҮЁлі‘н•ҷнҡҢ(ADA) 'м ң2нҳ• лӢ№лҮЁ м№ҳлЈҢ н‘ңмӨҖ 진лЈҢ м§Җм№Ё'м—җ кіөмӢқм Ғмқё лӢ№лҮЁ м№ҳлЈҢ л°©лІ•мқҳ н•ҳлӮҳлЎң 2016л…„м—җ нҸ¬н•ЁлҗҗлӢӨ. лҢҖн•ң비л§ҢлҢҖмӮ¬мҷёкіјн•ҷнҡҢм—җм„ңлҸ„ 2018 비л§ҢлҢҖмӮ¬мҲҳмҲ 진лЈҢм§Җм№Ём—җ 'м ң2нҳ• лӢ№лҮЁлі‘мқ„ нҸ¬н•Ён•ң 비л§Ң лҸҷл°ҳ м§Ҳнҷҳмқҳ к°ңм„ м—җ нҡЁкіјм ҒмқҙлӢӨ'кі лӘ…мӢңн–ҲлӢӨ.н•ңнҺё, 비л§ҢлҢҖмӮ¬мҲҳмҲ мқҖ м§ҖлӮң 2019л…„ 1мӣ”л¶Җн„° көӯлӮҙм—җм„ мІҙм§Ҳлҹүм§ҖмҲҳ(BMI)к°Җ 35гҺҸ/гҺЎ мқҙмғҒмқҙкұ°лӮҳ, 30гҺҸ/гҺЎ мқҙмғҒмқҙл©ҙм„ң 비л§Ң кҙҖл Ё м§Ҳнҷҳмқҙ лҸҷл°ҳлҗҳкұ°лӮҳ, 27.5гҺҸ/гҺЎ мқҙмғҒмқҙл©ҙм„ң кё°мЎҙ лӮҙкіјм Ғ м№ҳлЈҢлЎң нҳҲлӢ№мЎ°м Ҳмқҙ лҗҳм§Җ м•ҠлҠ” м ң2нҳ• лӢ№лҮЁлі‘ нҷҳмһҗлҘј лҢҖмғҒмңјлЎң кұҙк°•ліҙн—ҳмқҙ м Ғмҡ©лҗңлӢӨ.
-

-

-
лӮҳмқҙк°Җ л“ӨмҲҳлЎқ кұұм •лҗҳлҠ” м§Ҳнҷҳ мӨ‘ н•ҳлӮҳк°Җ лҮҢмЎёмӨ‘(мӨ‘н’Қ)мқҙлӢӨ. лҮҢмЎёмӨ‘мқҖ мқјлӢЁ л°ңмғқн•ҳл©ҙ нӣ„мң мҰқмқҙ лӮЁмқ„ к°ҖлҠҘм„ұмқҙ м»Ө, мӣҗмқёмқ„ мЎ°кё°м—җ л°ңкІ¬н•ҳлҠ” кІҢ мӨ‘мҡ”н•ҳлӢӨ. лҮҢмЎёмӨ‘мқҳ мЈјмҡ” мӣҗмқё мӨ‘ н•ҳлӮҳлҠ” мӢ¬л°©м„ёлҸҷмқҙлӢӨ. лӢӨн–үнһҲ мӢ¬л°©м„ёлҸҷмқҖ мЎ°кё°м—җ л°ңкІ¬н•ҙ кҙҖлҰ¬н•ҳл©ҙ, лҮҢмЎёмӨ‘ мҳҲл°©мқҙ к°ҖлҠҘн•ҳлӢӨкі м•Ңл ӨмЎҢлӢӨ. мӢ¬л°©м„ёлҸҷ мЎ°кё° л°ңкІ¬мқ„ мң„н•ң л°©лІ•мқ„ к№ҖнҡЁмқҖ м„ёлёҢлһҖмҠӨ н—¬мҠӨмІҙнҒ¬м—… мӢ¬мһҘлӮҙкіј көҗмҲҳлЎңл¶Җн„° л“Өм–ҙлҙӨлӢӨ.вҖ•мӢ¬л°©м„ёлҸҷмқҙлһҖ м–ҙл–Ө м§Ҳнҷҳмқёк°Җ?"мӢ¬л°©м„ёлҸҷмқҖ л¶Җм •л§Ҙ м§Ҳнҷҳ мӨ‘ н•ң мў…лҘҳмқҙлӢӨ. к·ңм№ҷм ҒмңјлЎң лӣ°лҠ” л§Ҙкіј лӢ¬лҰ¬ мӢ¬л°©м„ёлҸҷмқҖ л¶Ҳк·ңм№ҷн•ң лҰ¬л“¬мңјлЎң мӢ¬мһҘмқҙ лӣ°л©ҙм„ң л¶ҖмҲҳм ҒмңјлЎң лӢӨлҘё м§Ҳнҷҳмқ„ мқјмңјнӮӨлҠ” м§ҲнҷҳмқҙлӢӨ."вҖ•л¶Ҳк·ңм№ҷн•ң мӢ¬л°©м„ёлҸҷмқҖ мҷң л¬ём ңк°Җ лҗҳлӮҳ?"л¶Ҳк·ңм№ҷн•ң мӢ¬л°•лҸҷмңјлЎң мқён•ҙ мӢ¬мһҘмқҳ мһ” л–ЁлҰјмқҙ кі„мҶҚлҗҳл©ҙ нҳҲм•Ўмқҙ мӢ¬мһҘ лӮҙл¶Җм—җм„ң кі мқҙкі , нҳҲм „мқҙ мҢ“мқёлӢӨ. нҳҲм „мқҖ нҳҲкҙҖмқ„ л”°лқј м „мӢ мңјлЎң мқҙлҸҷн•ҳл©ҙм„ң лҮҢнҳҲкҙҖмқ„ л§үмңјл©ҙ лҮҢмЎёмӨ‘, мӢ¬мһҘ нҳҲкҙҖмқ„ л§үмңјл©ҙ мӢ¬к·јкІҪмғүмқ„ мқјмңјнӮӨлҠ” л“ұ к°Ғмў… н—ҲнҳҲм„ұ м§Ҳнҷҳмқ„ мқјмңјнӮЁлӢӨ."вҖ•мӢ¬л°©м„ёлҸҷмқҖ кі л №мһҗм—җкІҢ мһҗмЈј л°ңмғқн•ҳлӮҳ? "мӢ¬л°©м„ёлҸҷмқҳ м „мІҙ мқёкө¬ мң лі‘лҘ мқҖ 1~2% мҲҳмӨҖмқҙм§Җл§Ң 60лҢҖлҘј л„ҳм–ҙк°Җл©ҙ л°ңлі‘лҘ мқҙ кёүкІ©н•ҳкІҢ мҰқк°Җн•ңлӢӨ. к·ёлҹ¬лӮҳ м ҠлӢӨкі л°©мӢ¬н•ҙм„ңлҠ” м•Ҳ лҗңлӢӨ. кіјлҸ„н•ң мҠӨнҠёл ҲмҠӨ, мқҢмЈј, нқЎм—°, м№ҙнҺҳмқё л“ұ мғқнҷңмҠөкҙҖмқҳ мҳҒн–ҘмңјлЎң м ҠмқҖ лӮҳмқҙм—җлҸ„ мӢ¬л°©м„ёлҸҷмқҙ мғқкёё мҲҳ мһҲлӢӨ. кі нҳҲм••, лӢ№лҮЁ, л§Ңм„ұ нҸҗмҮ„м„ұ нҸҗм§Ҳнҷҳ, мҲҳл©ҙл¬ҙнҳёнқЎмҰқ, к°‘мғҒм„ кё°лҠҘн•ӯ진мҰқ л“ұ мқҙм°Ём Ғмқё мӣҗмқёмқҙлӮҳ мӢ¬мһҘ кҙҖл Ё кё°м Җ м§ҲнҷҳлҸ„ мӢ¬л°©м„ёлҸҷмқҳ мң„н—ҳмҡ”мқёмқҙлӢӨ."вҖ•мӢ¬л°©м„ёлҸҷмқҳ мҰқмғҒмқҖ л¬ҙм—Үмқёк°Җ?"мӢ¬л°©м„ёлҸҷ л“ұ л¶Җм •л§Ҙмқҳ мҰқмғҒмқҖ 비нҠ№мқҙм ҒмқҙлӢӨ. мҰқмғҒмқҙ м—ҶлҠ” кІҪмҡ°лҸ„ л§ҺлӢӨ. ліҙнҶө л¶Ҳк·ңм№ҷн•ң л§ҘмңјлЎң мқён•ң л¶Ҳк·ңм№ҷн•ң мӢ¬л°•лҸҷ л“ұмқ„ лҠҗлӮҖлӢӨ. л¶Ҳк·ңм№ҷн•ң мӢ¬л°•лҸҷмқ„ лҠҗлӮ„ л•Ң нҳёнқЎ кіӨлһҖ, к°ҖмҠҙмқҙ лӢөлӢөн•ң мҰқмғҒ, л¶Ҳм•Ҳк°җмқ„ лҠҗлҒјлҠ” кІҪмҡ°лҸ„ мһҲлӢӨ. м–ҙм§Җлҹ¬мӣҖмқ„ лҠҗлҒјкұ°лӮҳ мӢӨмӢ н•ҳкё°лҸ„ н•ңлӢӨ. мӢ¬л°©м„ёлҸҷмқҳ мҰқмғҒмқҖ лӢӨм–‘н•ҳлӢӨ."вҖ•л¬ҙмҰқмғҒмқҙлқјлҸ„ м№ҳлЈҢк°Җ н•„мҡ”н•ңк°Җ?"лӘЁл“ мӢ¬л°©м„ёлҸҷмқҙ м№ҳлЈҢлҘј л°ӣм•„м•ј н•ҳлҠ” кІғмқҖ м•„лӢҲм§Җл§Ң, л¬ҙмҰқмғҒ мӢ¬л°©м„ёлҸҷмқҙлқјлҸ„ лҮҢмЎёмӨ‘ мң„н—ҳмқҖ мһҲлӢӨ. мӢ¬л°©м„ёлҸҷмқҖ мөңлҢҖн•ң л№ЁлҰ¬ л°ңкІ¬н•ҙ м№ҳлЈҢн•ҳкі , лҮҢмЎёмӨ‘мқ„ мҳҲл°©н•ҳкё° мң„н•ң кҙҖлҰ¬лҘј н•ҙм•ј н•ңлӢӨ. мӢ¬л°©м„ёлҸҷмқҖ л…ёнҷ” нҳ„мғҒ мӨ‘ н•ҳлӮҳлқјм„ң мһҗм—° м№ҳмң лҗҳм§Җ м•ҠлҠ”лӢӨ."вҖ•мӢ¬л°©м„ёлҸҷмқ„ мЎ°кё°м—җ л°ңкІ¬н• мҲҳ мһҲлҠ” л°©лІ•мқҖ?"мӢ¬л°©м„ёлҸҷмқ„ 진лӢЁн•ҳлҠ” л°©лІ•мңјлЎңлҠ” мӢ¬м „лҸ„ кІҖмӮ¬к°Җ мһҲлӢӨ. лӢӨл§Ң, кё°мЎҙмқҳ мӢ¬м „лҸ„ кІҖмӮ¬лҠ” 짧мқҖ мӢңк°„ лҸҷм•Ҳ кІҖмӮ¬н•ҳкё° л•Ңл¬ём—җ мӢ¬л°©м„ёлҸҷ л°ңкІ¬мңЁмқҙ лӮ®лӢӨ. мқҙлҘј к°ңм„ н•ҳкё° мң„н•ҙ мөңк·јм—җлҠ” мһҘкё°к°„ мӢ¬м „лҸ„лҘј лӘЁлӢҲн„°л§Ғн•ҳлҠ” кІҖмӮ¬ кё°кё°л“Өмқҙ л“ұмһҘн•ҳкі мһҲлӢӨ."вҖ•кІҖмӮ¬ мӢңк°„мқҙ кёёмҲҳлЎқ мӢ¬л°©м„ёлҸҷмқҳ л°ңкІ¬ нҷ•лҘ лҸ„ лҶ’м•„м§ҖлҠ”к°Җ?"к·ёл ҮлӢӨ. мөңмҶҢ 3мқјл¶Җн„° 1мЈјмқј мқҙмғҒ мӢ¬м „лҸ„лҘј лӘЁлӢҲн„°л§Ғн•ҙм•ј л¶Җм •л§Ҙ л°ңкІ¬мңЁмқҙ лҶ’아진лӢӨ."вҖ•лӘЁлӢҲн„°л§Ғ кё°к°„мқҙ кёёл©ҙ л¶ҲнҺён•ҳ진 м•ҠлӮҳ?"кё°мЎҙ нҷҖн„° кІҖмӮ¬мқҳ кІҪмҡ°, 48мӢңк°„л§Ң лӘЁлӢҲн„°л§Ғн•ҳлҠ”лҚ°лҸ„ нҷҳмһҗк°Җ мӨ„кіј кё°кі„лҘј лӢ¬кі лӢӨлӢҲлҠ” л¶ҲнҺён•Ёмқҙ мһҲлҠ”лҚ°, мөңк·јм—җлҠ” мһҘмӢңк°„ м—°мҶҚ лӘЁлӢҲн„°л§Ғмқҙ к°ҖлҠҘн•ң м—°мҶҚ мӢ¬м „лҸ„ кІҖмӮ¬ кё°кё°л“Өмқҙ л“ұмһҘн–ҲлӢӨ. мқҙ кё°кё°л“ӨмқҖ лӘём—җ л¶ҷмқҙлҠ” мһ‘мқҖ мһҘм№ҳлӮҳ мӢңкі„ л“ұ лӢӨм–‘н•ң нҳ•нғңлЎң м¶ңмӢңлҸј м ңм•Ҫмқҙ м ҒлӢӨ. м „нҳҖ л¶ҲнҺён•ҳм§Җ м•ҠлӢӨкі лҠ” н• мҲҳ м—Ҷм§Җл§Ң, к°„лӢЁн•ң мғӨмӣҢлӮҳ мҡҙлҸҷлҸ„ к°ҖлҠҘн•ҳлӢӨ."вҖ•нҸүмҶҢм—җ мӢ¬л°©м„ёлҸҷмқ„ л°ңкІ¬н• л°©лІ•мқҖ м—ҶлҠ”к°Җ?"60лҢҖк°Җ лҗҗлӢӨл©ҙ, мӢ¬мһҘмқҳ лҰ¬л“¬мқ„ нҷ•мқён•ҳлҠ” кІҖмӮ¬лҘј л°ӣлҠ” кІғмқҙ мўӢлӢӨ. мөңк·јм—җлҠ” мҠӨл§ҲнҠё кё°кё°лЎң мқҙмғҒ мҰқмғҒмқ„ л°ңкІ¬н•ҳкі лі‘мӣҗмқ„ м°ҫкё°лҸ„ н•ңлӢӨ."вҖ•мҠӨл§ҲнҠё кё°кё°к°Җ мһҲм–ҙлҸ„ лі„лҸ„ кІҖ진мқ„ н•ҙм•ј н•ҳлӮҳ?"мҠӨл§ҲнҠё кё°кё°лҠ” нҳҲм•Ўмқҳ нқҗлҰ„мқ„ нҶөн•ҙ к°„м ‘м ҒмңјлЎң нҷ•мқён•ҳлҠ” л°©мӢқмқҙлқј л¶Җм •нҷ•н• мҲҳ мһҲлӢӨ. мҠӨл§ҲнҠё кё°кё°лҠ” л¶Җм •л§Ҙмқ„ мқҳмӢ¬н•ҳкі лі‘мӣҗ л°©л¬ёмқ„ мң лҸ„н•ҳлҠ” мһҘм№ҳ м •лҸ„лЎң лҙҗм•ј н•ңлӢӨ."вҖ•мӢ¬л°©м„ёлҸҷмқ„ мҳҲл°©н• мҲҳ мһҲлҠ” л°©лІ•мқҙ мһҲлҠ”к°Җ?"мӣҗмқё м§Ҳнҷҳмқҙ лҗ мҲҳ мһҲлҠ” мӢ мһҘ м§Ҳнҷҳ, лӢ№лҮЁ, кі нҳҲм••, мӢ¬к·јкІҪмғү л“ұмқ„ л§үкё° мң„н•ҙ кұҙк°•н•ң мғқнҷңмҠөкҙҖмқ„ к°Җм§ҖлҠ” кІғмқҙ мӢ¬л°©м„ёлҸҷ мҳҲл°©мқҳ мІ« кұёмқҢмқҙлӢӨ. лҳҗн•ң 65м„ё мқҙмғҒм—җм„ңлҠ” мң лі‘лҘ мқҙ кёүмҰқн•ҳкё° л•Ңл¬ём—җ мЈјкё°м ҒмңјлЎң м—°мҶҚ мӢ¬м „лҸ„ кІҖмӮ¬лҘј нҶөн•ң кІҖ진мқ„ л°ӣлҠ” кІғмқҙ мўӢлӢӨ. мқјл°ҳм ҒмңјлЎң кІҖмӮ¬ мЈјкё°лҠ” м—° 1нҡҢ м •лҸ„л©ҙ 충분н•ҳлӮҳ мӢ¬л°©м„ёлҸҷ мң„н—ҳмқёмһҗк°Җ мһҲлӢӨл©ҙ ліҙлӢӨ м Ғк·№м ҒмңјлЎң л°ӣлҠ” кІғлҸ„ кҙңм°®лӢӨ."
-

-
мһҘ кұҙк°•кіј л©ҙм—ӯл Ҙм—җ мўӢлӢӨкі м•Ңл Ө진 мң мӮ°к· м—җ лҢҖн•ң кҙҖмӢ¬мқҙ м»Өм§Җл©ҙм„ң, мөңк·ј 4м„ёлҢҖ мң мӮ°к· мқҙлқј л¶ҲлҰ¬лҠ” 'нҸ¬мҠӨнҠёл°”мқҙмҳӨнӢұмҠӨ'к№Ңм§Җ л“ұмһҘн–ҲлӢӨ.нҸ¬мҠӨнҠёл°”мқҙмҳӨнӢұмҠӨ мң мӮ°к· мқҖ мң мӮ°к· мқё н”„лЎңл°”мқҙмҳӨнӢұмҠӨм—җ мғқмһҘмқ„ мҙү진н•ҳкі , нҷңм„ұнҷ”н•ҳлҠ” н”„лҰ¬л°”мқҙмҳӨнӢұмҠӨлҘј л„Јкі , мң мӮ°к· лҢҖмӮ¬мӮ°л¬јк№Ңм§Җ лҚ”н•ң мӢ к°ңл…җ мң мӮ°к· мқҙлӢӨ. мң мӮ°к· лҢҖмӮ¬мӮ°л¬јмқҙлһҖ мң мӮ°к· мқҙ нҷңлҸҷн•ҳл©° л§Ңл“Өм–ҙлӮҙлҠ” к°Ғмў… мң нҡЁ л¬јм§Ҳмқ„ л§җн•ңлӢӨ. мң мӮ°к· мқ„ мқјм • мЎ°кұҙм—җм„ң 집м•Ҫм ҒмңјлЎң л°°м–‘н•ң л’Ө, кёүмҶҚ м—ҙ кұҙмЎ° л“ұмқҳ л°©мӢқмңјлЎң мІҳлҰ¬н•ҙ м–»лҠ”лӢӨ. мқҙ кіјм •м—җм„ң мң мӮ°к· мқҖ м „л¶Җ мӮ¬л©ён•ҳкё° л•Ңл¬ём—җ 'мӮ¬к· мІҙ' 'нҢҢлқјл°”мқҙмҳӨнӢұмҠӨ' л“ұмңјлЎңлҸ„ л¶ҖлҘёлӢӨ.мЈҪмқҖ мң мӮ°к· мқҙм§Җл§Ң, м„ұ분 мһҗмІҙлҠ” мғқмң мӮ°к· мқҙ мһҘм—җм„ң нҷңлҸҷн•ҳл©° л§Ңл“Өм–ҙлӮҙлҠ” мң мқөн•ң л¬јм§Ҳл“Өмқ„ кі лҶҚлҸ„лЎң к·№лҢҖнҷ”н•ң кІғмқҙлҜҖлЎң мғқмң мӮ°к· мқ„ м„ӯм·Ён–Ҳмқ„ л•Ң м–»мқ„ мҲҳ мһҲлҠ” нҡЁкіј мқҙмғҒмқ„ кё°лҢҖн• мҲҳ мһҲлӢӨ. мғқмң мӮ°к· мқҖ мң„мӮ°, лӢҙмҰҷмӮ° л“ұ мӮ°кіј м—ҙм—җ м•Ҫн•ҙ мһҘм—җ лҸ„лӢ¬н•ҳкё° м „ мӮ¬л©ёлҗ мҲҳ мһҲм§Җл§Ң, мң мӮ°к· лҢҖмӮ¬мӮ°л¬јмқҖ мһҘк№Ңм§Җ к·ёлҢҖлЎң лҸ„лӢ¬н•ҳкё° л•Ңл¬ёмқҙлӢӨ. лҳҗн•ң, мғқмң мӮ°к· мқҙ мһҘм—җм„ң мң нҡЁн•ң л¬јм§Ҳмқ„ л§Ңл“Өл Өл©ҙ мһҘм—җ м •м°©н•ҙ мҰқмӢқн•ҳкі нҷңлҸҷн•ҳкё°к№Ңм§Җ мқјм • мӢңк°„мқҙ мҶҢмҡ”лҗңлӢӨ. л°ҳл©ҙ, мң мӮ°к· лҢҖмӮ¬мӮ°л¬јмқҖ к·ё мһҗмІҙк°Җ мң нҡЁ м„ұ분мқҙлҜҖлЎң мһҘм—җм„ң л°”лЎң мһ‘мҡ©н•ңлӢӨ. мғқмң мӮ°к· мқҖ м„ӯм·Ёлҹүм—җ м ңн•ңмқҙ мһҲлҠ”лҚ°, мң мӮ°к· лҢҖмӮ¬мӮ°л¬јмқҖ м„ӯм·Ёлҹү м ңн•ңлҸ„ м—ҶмңјлҜҖлЎң мғқмң мӮ°к· мқҳ лӘҮмӢӯл°°м—җ лӢ¬н•ҳлҠ” м–‘мқ„ м„ӯм·Ён• мҲҳ мһҲлӢӨ.н•ңнҺё, нҸ¬мҠӨнҠёл°”мқҙмҳӨнӢұмҠӨлҠ” мӣҗм№ҷм ҒмңјлЎң мң мӮ°к· лҢҖмӮ¬мӮ°л¬јл§Ң мқјм»«лҠ” мҡ©м–ҙмқҙм§Җл§Ң, мң мӮ°к· лҢҖмӮ¬мӮ°л¬јмқ„ нҸ¬н•Ён•ң мң мӮ°к· м ңн’Ҳмқ„ мқјл°ҳ н”„лЎңл°”мқҙмҳӨнӢұмҠӨ м ңн’Ҳкіј кө¬л¶„н•ҳкё° мң„н•ҙ нҸ¬мҠӨнҠёл°”мқҙмҳӨнӢұмҠӨ мң мӮ°к· мқҙлқјкі л¶ҖлҘёлӢӨ.
-
лӮҳмқҙк°Җ л“Өл©ҙ кҙҖм Ҳмқ„ ліҙнҳён•ҳлҠ” м—°кіЁкіј лјҲ, мқёлҢҖ л“ұмқҙ мҶҗмғҒлҗҳл©ҙм„ң нҮҙн–үм„ұкҙҖм Ҳм—јмқ„ кІӘмқ„ мҲҳ мһҲлӢӨ. лӢЁкі„м—җ л”°лқј лӢӨлҘҙм§Җл§Ң м—°кіЁмқҙ лӢім•„ м—Ҷм–ҙм§Җкұ°лӮҳ лӢӨлҰ¬к°Җ мӢ¬н•ҳкІҢ нңң л§җкё° нҮҙн–үм„ұкҙҖм Ҳм—јмқҳ кІҪмҡ°, кё°мЎҙ кҙҖм Ҳмқ„ мғҲ мқёкіөкҙҖм ҲлЎң лҢҖмІҙн•ҳлҠ” мҲҳмҲ мқ„ кі л Өн•ҙм•ј н•ңлӢӨ. лӢӨл§Ң нҷҳмһҗ мһ…мһҘм—җм„ңлҠ” лјҲлҘј к№Һм•„лӮҙлҠ” мҲҳмҲ мқё л§ҢнҒј м¶ңнҳҲмқҙлӮҳ нҶөмҰқ, мҲҳмҲ нӣ„ л¶Җмһ‘мҡ© л“ұмқ„ мҡ°л Өн•ҳм§Җ м•Ҡмқ„ мҲҳ м—ҶлӢӨ. лЎңлҙҮ мқёкіөкҙҖм Ҳ мҲҳмҲ мқҖ мқҙ к°ҷмқҖ мҡ°л ӨлҘј лҚңм–ҙмӨ„ мҲҳ мһҲлҠ” мҲҳмҲ л°©лІ•мңјлЎң, м •нҷ•лҸ„мҷҖ мҶҚлҸ„, м •л°Җ м•Ҳм „мһҘм№ҳлҘј нҶөн•ҙ м¶ңнҳҲВ·нҶөмҰқмқ„ мөңмҶҢнҷ”н•ҳкі нҡҢліө кё°к°„мқ„ м•һлӢ№кё°лҠ” кІғмқҖ л¬јлЎ , кё°мЎҙ мҲҳмҲ ліҙлӢӨ лҶ’мқҖ м№ҳлЈҢ нҡЁкіј лҳҗн•ң кё°лҢҖн• мҲҳ мһҲлӢӨ. м°Ҫмӣҗнһҳм°¬лі‘мӣҗ к№Җнғңмҷ„ мӣҗмһҘмқҖ "лЎңлҙҮ мқёкіөкҙҖм Ҳ мҲҳмҲ мқҖ м „ м„ёкі„ мҲҳл§ҺмқҖ мһ„мғҒ мӮ¬лЎҖмҷҖ м—°кө¬ л…јл¬ёмқ„ нҶөн•ҙ нҡЁкіјмҷҖ м•Ҳм „м„ұмқ„ мһ…мҰқ л°ӣм•ҳлӢӨ"л©° "нҶөмҰқмқҙ м Ғкі нҡҢліөмқҙ л№ лҘё м җмқ„ кі л Өн–Ҳмқ„ л•Ң, кі л №мқјмҲҳлЎқ м •л°Җн•ң лЎңлҙҮ мҲҳмҲ мқҙ м Ғн•©н•ҳлӢӨкі ліј мҲҳ мһҲлӢӨ"кі л§җн–ҲлӢӨ.в—ҮмқёкіөкҙҖм Ҳ мҲҳмҲ , л§җкё° нҮҙн–үм„ұкҙҖм Ҳм—ј мөңнӣ„ м№ҳлЈҢ мҲҳлӢЁкұҙк°•ліҙн—ҳмӢ¬мӮ¬нҸүк°Җмӣҗм—җ л”°лҘҙл©ҙ көӯлӮҙ нҮҙн–үм„ұкҙҖм Ҳм—ј нҷҳмһҗ мҲҳлҠ” 2015л…„ м•Ҫ 260л§ҢлӘ…м—җм„ң 2019л…„ 296л§ҢлӘ…к№Ңм§Җ лҠҳм—ҲлӢӨ. л…ёнҷ”к°Җ мЈјмҡ” мӣҗмқёмқё л§ҢнҒј 60лҢҖ мқҙмғҒ нҷҳмһҗк°Җ лҢҖл¶Җ분мқҙл©°, нҠ№нһҲ м—¬м„ұмқҖ лӮЁм„ұліҙлӢӨ к·јмңЎмқҳ л¶Җн”јВ·к°•лҸ„к°Җ м•Ҫн•ҳкі нҸҗкІҪ нӣ„ м—¬м„ұнҳёлҘҙлӘ¬ 분비к°Җ мӨ„л©ҙм„ң нҮҙн–үм„ұкҙҖм Ҳм—јмқҙ лҚ”мҡұ л№ лҘҙкІҢ 진н–үлҗңлӢӨ. л…ёл…„кё° нҮҙн–үм„ұкҙҖм Ҳм—јмқ„ л°©м№ҳн• кІҪмҡ° к·№мӢ¬н•ң нҶөмҰқмқҖ л¬јлЎ , м•үкұ°лӮҳ кұ·кё° л“ұ мқјмғҒмғқнҷңм—җлҸ„ мҳҒн–Ҙмқ„ л°ӣлҠ”лӢӨ. лӢӨлҰ¬к°Җ мӢ¬н•ҳкІҢ нң кІҪмҡ° мҷёл¶ҖнҷңлҸҷмқ„ н”јн•ҳкі , мқҙлЎң мқён•ҙ м „мІҙм Ғмқё мӮ¶мқҳ м§Ҳ лҳҗн•ң л–Ём–ҙм§Ҳ мҲҳ мһҲлӢӨ. мқҙлҠ” нҮҙн–үм„ұкҙҖм Ҳм—ј м№ҳлЈҢм—җ м Ғк·№ мһ„н•ҙм•ј н•ҳлҠ” мқҙмң кё°лҸ„ н•ҳлӢӨ.нҮҙн–үм„ұкҙҖм Ҳм—ј мҙҲкё°м—җлҠ” м•Ҫл¬јВ·мЈјмӮ¬м№ҳлЈҢмҷҖ л¬јлҰ¬м№ҳлЈҢ, мҡҙлҸҷмқ„ лі‘н–үн•ҳл©°, мӨ‘кё°В·л§җкё°лЎң м ‘м–ҙл“Өл©ҙ мҲҳмҲ м№ҳлЈҢлҘј кі л Өн•ңлӢӨ. нҠ№нһҲ м—°кіЁмқҙ лӘЁл‘җ лӢім•„ к·№мӢ¬н•ң л¬ҙлҰҺ нҶөмҰқмқ„ лҠҗлҒјкұ°лӮҳ лӢӨлҰ¬к°Җ мӢ¬н•ҳкІҢ нңң кІҪмҡ°, кіЁлӢӨкіөмҰқмңјлЎң мқён•ҙ лјҲк°Җ м•Ҫн•ҙ진 кІҪмҡ°м—җлҠ” кҙҖм Ҳ мһҗмІҙлҘј мғҲ мқёкіөкҙҖм ҲлЎң лҢҖмІҙн•ҳлҠ” мҲҳмҲ мқҙ мӢңн–үлҗ мҲҳ мһҲлӢӨ. к№Җнғңмҷ„ мӣҗмһҘмқҖ "мқёкіөкҙҖм Ҳ мҲҳмҲ мқҖ мҶҗмғҒлҗң лјҲлҘј к№Һм•„лӮҙкі мқёкіө кө¬мЎ°л¬јмқ„ мӮҪмһ…н•ҳлҠ” мҲҳмҲ "мқҙлқјл©° "нҶөмҰқмқ„ мӨ„мқҙкі мқёкіөкҙҖм Ҳкіј мқёкіөм—°кіЁлЎң кҙҖм Ҳмқҳ кё°лҠҘмқ„ нҡҢліөмӢңмјңмЈјлҠ” кІғмңјлЎң, л¬ҙлҰҺ кҙҖм Ҳм—ј м№ҳлЈҢм—җ мһҲм–ҙ к°ҖмһҘ л§Ҳм§Җл§ү лӢЁкі„лқјкі ліј мҲҳ мһҲлӢӨ"кі м„ӨлӘ…н–ҲлӢӨ.в—ҮлЎңлҙҮ мҲҳмҲ , нҡЁкіјВ·м•Ҳм „м„ұ к°–м¶ҳ мөңмӢ м№ҳлЈҢлЎң к°Ғкҙ‘мөңк·јм—җлҠ” лЎңлҙҮ мқёкіөкҙҖм Ҳ мҲҳмҲ мқҙ лҸ„мһ…В·мӢңн–үлҗҳл©ҙм„ң мқёкіөкҙҖм Ҳ мҲҳмҲ мқҳ нҡЁкіјмҷҖ м•Ҳм „м„ұ лҳҗн•ң лҶ’м•„м§Җкі мһҲлӢӨ. лЎңлҙҮ мқёкіөкҙҖм Ҳ мҲҳмҲ мқҖ м»ҙн“Ён„° н”„лЎңк·ёлһЁкіј лЎңлҙҮ нҢ”мқ„ мқҙмҡ©н•ң мҲҳмҲ лЎң, мҲҳмҲ м „ 3D CT мҙ¬мҳҒ мҳҒмғҒмқ„ нҶөн•ҙ нҷҳмһҗмқҳ л¬ҙлҰҺ м •ліҙлҘј мҲҳ집н•ң л’Ө, мқҙлҘј л°”нғ•мңјлЎң м Ғн•©н•ң в–ІмқёкіөкҙҖм Ҳмқҳ нҒ¬кё° в–ІмӮҪмһ… мң„м№ҳ в–Ім ҲмӮӯ л¶Җмң„ л“ұмқ„ лҜёлҰ¬ кі„мӮ°н•ҳкі н•ҙлӢ№ к°’м—җ л§һм¶° мҲҳмҲ мқ„ 진н–үн•ңлӢӨ. мҳӨм°ЁлҘј 0.5гҺң мқҙн•ҳлЎң мӨ„мқё л§ҢнҒј ліҙлӢӨ м •нҷ•н•ң мҲҳмҲ мқҙ к°ҖлҠҘн•ҳл©°, м•Ҳм „мһҘм№ҳ(н–…нӢұ)к°Җ мһҲм–ҙ мҲҳмҲ мӨ‘ кі„нҡҚлҗң лІ”мң„ л°–мңјлЎң м ҲмӮӯмқҙ мқҙлӨ„м§Җм§Җ м•ҠлҠ”лӢӨ. л•Ңл¬ём—җ мөңмҶҢн•ңмқҳ лјҲл§Ң м •нҷ•н•ҳкІҢ к№Һм•„лӮҙл©ҙм„ң мЈјліҖ мқёлҢҖмҷҖ к·јмңЎ мҶҗмғҒмқ„ н”јн• мҲҳ мһҲлӢӨ. нҷҳмһҗ мһ…мһҘм—җм„ңлҠ” лҶ’мқҖ мҲҳмҲ м •нҷ•лҸ„мҷҖ н•Ёк»ҳ, нҶөмҰқВ·м¶ңнҳҲлҹү к°җмҶҢмҷҖ нҡҢліөкё°к°„ лӢЁм¶•к№Ңм§Җ кё°лҢҖн• мҲҳ мһҲлӢӨ.
-

-

л°©кҙ‘м—җ л¬ём ңк°Җ м—Ҷм–ҙлҸ„ мһ мқ„ мһҗлӢӨк°Җ ліҙлҠ” мҶҢліҖмқё м•јк°„лҮЁ мҰқмғҒмқҙ лӮҳнғҖлӮҳлҠ” мӮ¬лһҢмқҙ мһҲлӢӨ. мҲҳл©ҙ мӨ‘м—җлҠ” н•ӯмқҙлҮЁнҳёлҘҙлӘ¬мқҳ мһ‘мҡ©мңјлЎң мҡ”мқҳлҘј лҠҗк»ҙ к№ЁлҠ” кІҪмҡ°к°Җ л“ңл¬ёлҚ°, мқҙ мһ‘мҡ©мқҙ м Җн•ҙлҗҳкё° л•Ңл¬ёмқҙлӢӨ. л°©кҙ‘кіј кҙҖкі„ м—ҶлҠ” мӣҗмқё м§ҲнҷҳмңјлЎңлҠ” м–ҙл–Ө кІғмқҙ мһҲмқ„к№Ң?в—Үкі нҳҲм••кі нҳҲм••мқј л•ҢлҸ„ л°ӨмӨ‘м—җ мҶҢліҖмқҙ л§Ҳл ӨмӣҢ к№° мҲҳ мһҲлӢӨ. кҙҖл Ё м—°кө¬лҸ„ мһҲлӢӨ. мқјліё нҶ нҳёкө¬лЎңмӮ¬мқҙлі‘мӣҗ м—°кө¬нҢҖмқҙ 3479лӘ…мқҳ нҳҲм••кіј м•јк°„лҮЁ л№ҲлҸ„мқҳ мғҒкҙҖкҙҖкі„лҘј 분м„қн–ҲлҚ”лӢҲ, м•јк°„лҮЁк°Җ мһҲлҠ” мӮ¬лһҢмқҖ к·ёл Үм§Җ м•ҠмқҖ мӮ¬лһҢліҙлӢӨ кі нҳҲм•• л°ңмғқлҘ мқҙ 40% лҶ’м•ҳлӢӨ. лҳҗн•ң м•јк°„лҮЁ нҡҹмҲҳк°Җ мһҰмқ„мҲҳлЎқ кі нҳҲм•• л°ңмғқ мң„н—ҳмқҙ лҚ” м»ёлӢӨ. мӮ¬нҶ нӮӨ мҪ”лӮҳ л°•мӮ¬лҠ” 'кіјлҸ„н•ң мҶҢкёҲ(лӮҳнҠёлҘЁ) м„ӯм·Ё'к°Җ мӣҗмқёмқҙлқјкі м¶”м •н–ҲлӢӨ. лӮҳнҠёлҘЁмқ„ кіјлҸ„н•ҳкІҢ м„ӯм·Ён•ҳл©ҙ нҳҲмӨ‘ лӮҳнҠёлҘЁ лҶҚлҸ„к°Җ м •мғҒ мҲҳмӨҖмқ„ мҙҲкіјн•ҳл©ҙм„ң лӘёмқҙ к°ҲмҰқмқ„ лҠҗлҒјкІҢ лҗҳкі , мҲҳ분 м„ӯм·Ёк°Җ лҠҳм–ҙ м•јк°„лҮЁк°Җ л°ңмғқн•ҳкІҢ лҗҳлҠ” кІғмқҙлӢӨ. лҳҗн•ң лӮҳнҠёлҘЁ кіјлӢӨ м„ӯм·ЁлҠ” нҳҲкҙҖ лІҪмқ„ мҲҳ축мӢңнӮӨкі , нҳҲм•Ў мӨ‘ мҲҳ분мқ„ мҰқк°Җ мӢңмјң нҳҲм••мқ„ мҳ¬лҰ°лӢӨ. кі нҳҲм••м•Ҫ мӨ‘м—җлҸ„ мқҙлҮЁм ңк°Җ нҸ¬н•Ёлҗң кІҪмҡ°к°Җ л§Һм•„ кі нҳҲм•• м№ҳлЈҢлҘј л°ӣлҠ” нҷҳмһҗлқјл©ҙ м•јк°„лҮЁлҘј кІӘмқ„ к°ҖлҠҘм„ұмқҙ лҚ” нҒ¬лӢӨ.в—ҮмҠӨнҠёл ҲмҠӨмҠӨнҠёл ҲмҠӨлҘј л§Һмқҙ л°ӣм•„лҸ„ л°Өм—җ мһҗлӢӨ мқјм–ҙлӮҳ мҶҢліҖмқ„ ліҙлҠ” нҡҹмҲҳк°Җ лҠҳм–ҙлӮ мҲҳ мһҲлӢӨ. мӢӨм ңлЎң н•ңлҰјлҢҖ м„ұмӢ¬лі‘мӣҗ 비лҮЁкё°кіј л°©мҡ°м§„ көҗмҲҳнҢҖмқҙ 19~103м„ё лӮЁм„ұ 9л§Ң2626лӘ…мқ„ 분м„қн–ҲлҚ”лӢҲ мҠӨнҠёл ҲмҠӨлҘј л§Һмқҙ л°ӣлҠ” лӮЁм„ұм—җм„ң м•јк°„лҮЁ кІҪн—ҳмһҗ мҲҳк°Җ мҠӨнҠёл ҲмҠӨлҘј л°ӣм§Җ м•ҠлҠ” лӮЁм„ұліҙлӢӨ 1.38л°° лҶ’мқҖ кІғмңјлЎң лӮҳнғҖлӮ¬лӢӨ.в—Үм „лҰҪм„ л№„лҢҖмҰқм „лҰҪм„ мқҙ 비лҢҖн•ҙм§ҖлҠ” м§Ҳнҷҳмқё м „лҰҪм„ л№„лҢҖмҰқмқҙ мһҲм–ҙлҸ„, мҡ”лҸ„к°Җ лҲҢл Ө л°Ө мӨ‘ мҶҢліҖмқҙ л§Ҳл Өмҡё мҲҳ мһҲлӢӨ. м „лҰҪм„ л№„лҢҖмҰқмқҖ лӮЁм„ұмқҙ л…ёнҷ”н•ҳл©ҙм„ң м•“кІҢ лҗҳлҠ” м§ҲнҷҳмқёлҚ°, м•јлҮЁмҰқ мҷём—җлҸ„ мҶҢліҖмӨ„мқҙ к°ҖлҠҳм–ҙм§ҖлҠ” м„ёлҮЁ, мҶҢліҖмқ„ мһҗмЈј ліҙкІҢ лҗҳлҠ” л№ҲлҮЁ, мҶҢліҖмқ„ ліҙм•„лҸ„ лӢӨ ліҙм§Җ лӘ»н•ң кІғ к°ҷмқҖ мһ”лҮЁк°җ, мҶҢліҖмқ„ м°ёкё° нһҳл“ кёүл°•лҮЁ л“ұ л°°лҮЁмһҘм• к°Җ лӮҳнғҖлӮҳкІҢ лҗңлӢӨ. мқҙлҠ” м „лҰҪм„ л№„лҢҖмҰқмқҳ мҙҲкё° мӢ нҳёлЎң, л°©м№ҳн•ҳл©ҙ м•„л¬ҙлҰ¬ м•„лһ«л°°м—җ нһҳмқ„ мӨҳлҸ„ мҶҢліҖ л°°м¶ңмқҙ м–ҙл Өмҡҙ мҡ”нҸҗ мҰқмғҒмңјлЎң м•…нҷ”н• мҲҳ мһҲлӢӨ. мҶҢліҖмқ„ лӘ» ліҙкІҢ лҗҳл©ҙ мӢ мһҘ кё°лҠҘк№Ңм§Җ мҶҗмғҒлҗ мҲҳ мһҲм–ҙ, лӮҳмқҙ л“ лӮЁм„ұ мӨ‘ м•јлҮЁмҰқмқҙ лӮҳнғҖлӮңлӢӨл©ҙ мқҙлҘё мӢңмқј лӮҙм—җ лі‘мӣҗмқ„ л°©л¬ён•ҳлҠ” кІғмқҙ к¶ҢмһҘлҗңлӢӨ.
-

-

нҳёл°•мқҖ лӢӨм–‘н•ң мў…лҘҳл§ҢнҒј л§ӣкіј мҳҒм–‘лҸ„ н’Қл¶Җн•ң мӢқн’ҲмқҙлӢӨ. 비нғҖлҜј AВ·C н•Ёлҹүмқҙ лҶ’м•„ н”јлЎң нҡҢліөкіј л…ёнҷ” л°©м§Җ л“ұм—җ лҸ„мӣҖмқҙ лҗҳл©°, мӢқмқҙ섬мң лҳҗн•ң л§Һмқҙ л“Өм–ҙмһҲм–ҙ мһҘ(и…ё)мҡҙлҸҷмқ„ лҸ•лҠ” м—ӯн• лҸ„ н•ңлӢӨ. м• нҳёл°•кіј лӢЁнҳёл°•, лҠҷмқҖнҳёл°• л“ұ мҡ”лҰ¬м—җ мҰҗкІЁ мӮ¬мҡ©н•ҳлҠ” нҳёл°•л“Ө лӘЁл‘җ нҡЁлҠҘмқҙ 비мҠ·н•ҳм§Җл§Ң, н’Ҳмў…м—җ л”°лқјм„ңлҠ” мЎ°кёҲм”© м°ЁмқҙлҘј ліҙмқҙкё°лҸ„ н•ңлӢӨ. нҠ№м • мЎ°лҰ¬лІ•мқ„ мӮ¬мҡ©н• кІҪмҡ° к°Ғ нҳёл°•мқҳ мҳҒм–‘мқҙ лҚ”мҡұ лҶ’м•„м§Ҳ мҲҳлҸ„ мһҲлӢӨ. нҳёл°• мў…лҘҳлі„ нҡЁлҠҘкіј мЎ°лҰ¬лІ•мқ„ мҶҢк°ңн•ңлӢӨ.лӢЁнҳёл°•лӢЁнҳёл°• мҶҚ лІ нғҖм№ҙлЎңнӢҙ, 비нғҖлҜјEлҠ” лӘёмҶҚ мӢ кІҪмЎ°м§Ғмқ„ кұҙк°•н•ҳкІҢ н•ҙ мҠӨнҠёл ҲмҠӨВ·л¶Ҳл©ҙмҰқ н•ҙмҶҢм—җ лҸ„мӣҖмқҙ лҗңлӢӨ. лҳҗн•ң нҳҲм•ЎмҲңнҷҳмқ„ лҸ„мҷҖ 추мҡҙ кІЁмҡё лӘёмқ„ л”°лң»н•ҳкІҢ н•ҳлҠ” м—ӯн• лҸ„ н•ңлӢӨ. лІ нғҖм№ҙлЎңнӢҙмқҖ м§Җмҡ©м„ұмңјлЎң, кё°лҰ„м—җ лі¶м•„ лЁ№м–ҙм•ј мІҙлӮҙ нқЎмҲҳмңЁмқ„ лҶ’мқј мҲҳ мһҲлӢӨ. кІЁмҡёмІ м—җлҠ” л”°лң»н•ҳкІҢ мЈҪмқ„ лҒ“м—¬ лЁ№лҠ” кІғлҸ„ мўӢлӢӨ. лӢЁнҳёл°•мқҖ к»Қм§ҲлҸ„ н•Ёк»ҳ лЁ№мқ„ мҲҳ мһҲлӢӨ. лӢЁнҳёл°•мқ„ м°” л•Ң к»Қм§Ҳк№Ңм§Җ н•Ёк»ҳ мӘ„м„ң лЁ№кұ°лӮҳ, к»Қм§Ҳмқ„ 3~4мқј м •лҸ„ л§җлҰ° нӣ„ м°ЁлЎң лҒ“м—¬ л§ҲмӢңлҠ” мӢқмқҙлӢӨ. лӢЁнҳёл°• к»Қм§ҲмқҖ к°•л Ҙн•ң н•ӯмӮ°нҷ” л¬јм§Ҳмқё нҺҳлҶҖмӮ°мқҙ н•Ёмң лҸј, л…ёнҷ”В·мӢ¬нҳҲкҙҖм§Ҳнҷҳ мҳҲл°©м—җ нҡЁкіјм ҒмқҙлӢӨ. нҺҳлҶҖмӮ°мқҖ к»Қм§Ҳм—җл§Ң мһҲмңјл©°, м•Ң맹мқҙм—җлҠ” л“Өм–ҙмһҲм§Җ м•ҠлӢӨ.лҠҷмқҖнҳёл°•лҠҷмқҖнҳёл°•мқҳ лІ нғҖм№ҙлЎңнӢҙмқҖ мҪңл ҲмҠӨн…ҢлЎӨ мҲҳм№ҳлҘј лӮ®м¶”кі лҸ…м„ұл¬јм§Ҳмқ„ м ңкұ°н•ҙ л©ҙм—ӯл Ҙмқ„ к°•нҷ”н•ңлӢӨ. лҠҷмқҖнҳёл°•м—җлҠ” м№јлҘЁмқҙ н’Қл¶Җн•ҙ нҳҲм•ЎмҲңнҷҳм—җ лҸ„мӣҖмқҙ лҗҳл©°, л¶Ҳм•Ҳк°җ мҷ„нҷ”м—җ мўӢмқҖ кёҖлЈЁнғҗмӮ°лҸ„ л“Өм–ҙмһҲлӢӨ. лҳҗн•ң мқҙлҮЁмһ‘мҡ©, н•ҙлҸ…мһ‘мҡ©мқ„ нҶөн•ҙ л¶Җкё° м ңкұ°м—җлҸ„ лҸ„мӣҖмқ„ мӨҖлӢӨ. 100gлӢ№ м№јлЎңлҰ¬(27kcal)к°Җ к°җмһҗ(55kcal), кі кө¬л§Ҳ(128kcal)ліҙлӢӨ лӮ®м•„ лӢӨмқҙм–ҙнҠё мӢқн’ҲмңјлЎң мҰҗкІЁ лЁ№кё°лҸ„ н•ҳл©°, нҠ№нһҲ лҠҷмқҖнҳёл°• мҶҚ лӢ№л¶„мқҖ мҶҢнҷ”нқЎмҲҳк°Җ мһҳ лҸј мң„мһҘмқҙ м•Ҫн•ң мӮ¬лһҢлҸ„ лЁ№мқ„ мҲҳ мһҲлӢӨ. лҠҷмқҖнҳёл°•мқҖ нҳёл°•мЈҪ, нҳёл°•м—ҝ л“ұ лӢӨм–‘н•ң мҡ”лҰ¬м—җ мӮ¬мҡ©лҗңлӢӨ. мҡ°лҰ¬кұ°лӮҳ мЎём—¬м„ң м°ЁлЎң л§ҲмӢӨ мҲҳлҸ„ мһҲмңјл©°, м”ЁлҘј к°•м •, мӢқнҳңм—җ кіҒл“Өм—¬ лЁ№кё°лҸ„ н•ңлӢӨ. лҠҷмқҖнҳёл°•мқҖ м„ лӘ…н•ң нҷ©мғүмқ„ лқ лҠ” кІғмқҙ мўӢлӢӨ. мғүмқҙ л„Ҳл¬ҙ м—°н•ҳл©ҙ мҶҚмқҙ лҚң мқөм—Ҳмқ„ мҲҳ мһҲлӢӨ. м „мІҙм ҒмңјлЎң лҸҷк·ёлһ—кІҢ к· нҳ•мқҙ мһЎнһҢ лҸҷмӢңм—җ, к»Қм§Ҳм—җ мңӨкё°к°Җ лҸҢл©ҙм„ң нқ 집мқҙ м—Ҷкі л“Өм—Ҳмқ„ л•Ң л¬өм§Ғн•ң нҳёл°•мқҙ мўӢлӢӨ.м• нҳёл°•м• нҳёл°•мқҖ 비нғҖлҜјAк°Җ л§Һмқҙ л“Өм–ҙмһҲм–ҙ н”јл¶Җ мҶҗмғҒкіј л…ёнҷ” мҳҲл°©м—җ нҡЁкіјм ҒмқҙлӢӨ. м№ҙлЎңн…Ңл…ёмқҙл“ң м„ұ분 лҳҗн•ң л§Һмқҙ нҸ¬н•ЁлҸј мӢңл Ҙліҙнҳём—җ лҸ„мӣҖмқҙ лҗҳл©°, м—ҙлҹүмқҙ лӮ®кі (100g лӢ№ 38kcal) 섬мң мҶҢк°Җ н’Қл¶Җн•ҙ лӢ№лҮЁлі‘·비л§ҢнҷҳмһҗлҸ„ лЁ№мқ„ мҲҳ мһҲлӢӨ. мҶҢнҷ”нқЎмҲҳк°Җ мһҳлҗҳлӢӨліҙлӢҲ мқҙмң мӢқВ·нҷҳмһҗмӢқ мһ¬лЈҢлЎң мӮ¬мҡ©н•ҳкё°лҸ„ н•ңлӢӨ. м• нҳёл°•мқҖ лӢЁнҳёл°•кіј л§Ҳм°¬к°Җм§ҖлЎң кё°лҰ„мқ„ л‘җлҘҙкі мҡ”лҰ¬н•ҙм•ј м§Җмҡ©м„ұ 비нғҖлҜј нқЎмҲҳк°Җ мһҳ лҗңлӢӨ. м°Ңк°ң, м№ҙл Ҳм—җ л„Јкұ°лӮҳ кө¬мӣҢм„ң лЁ№лҠ” кІғлҸ„ л°©лІ•мқҙлӢӨ. м• нҳёл°•мқ„ кі лҘј л•ҢлҠ” н‘ңл©ҙм—җ кёҒнһҢ мһҗкөӯмқҙ м—Ҷкі кјӯм§Җк°Җ мӢұмӢұн•ңм§Җ нҷ•мқён•ҙм•ј н•ңлӢӨ. лҳҗн•ң мІҳмқҢкіј лҒқмқҳ көөкё°к°Җ 비мҠ·н•ҳл©ҙм„ң м„ лӘ…н•ң м—°л…№мғүмқ„ лқ лҠ” кІғмқҙ мўӢлӢӨ. кө¬л§Өн•ң нӣ„м—җлҠ” к°Җкёүм Ғ л№ЁлҰ¬ лЁ№кі , мҳӨлһҳ ліҙкҙҖн•ҙм•ј н•ңлӢӨл©ҙ мҚ°м–ҙм„ң л§җлҰ¬кұ°лӮҳ лҚ°м№ң нӣ„ кёүмҶҚ лғүлҸҷн•ҙ ліҙкҙҖн•ҳлҸ„лЎқ н•ңлӢӨ. мҶҗм§Ҳн•ҳм§Җ м•ҠмқҖ м• нҳёл°•мқҖ мӢ л¬ём§Җм—җ мӢём„ң лғүмһҘліҙкҙҖн•ңлӢӨ.
-

-

м•„ліҙм№ҙлҸ„лҠ” л¶ҲнҸ¬нҷ” м§Җл°©мқҙ н’Қл¶Җн•ҙ кі нҳҲм••, кі м§ҖнҳҲмҰқ л°ңлі‘м—җ мҳҒн–Ҙмқ„ мЈјлҠ” LDL мҪңл ҲмҠӨн…ҢлЎӨмқҖ лӮ®м¶”л©ҙм„ң, мӢқмқҙ섬мң , м—ҪмӮ° л“ұмқҙ н’Қл¶Җн•ң мҳҒм–‘ кіјмқјлЎң м•Ңл ӨмЎҢлӢӨ. н•ҳм§Җл§Ң мӢ мһҘм§Ҳнҷҳмһҗм—җкІҢлҠ” м•„ліҙм№ҙлҸ„к°Җ лҸ…мқҙ лҗ мҲҳ мһҲлӢӨ. мҷң мӢ мһҘм§Ҳнҷҳмһҗм—җкІҢ м•„ліҙм№ҙлҸ„к°Җ мң„н—ҳн•ңм§Җ м•Ңм•„ліҙмһҗ.в—Үм№јлҘЁ н’Қл¶Җн•ң м•„ліҙм№ҙлҸ„, кі м№јлҘЁнҳҲмҰқ мң л°ң мң„н—ҳмӢ мһҘм§ҲнҷҳмһҗлҠ” мӢ мһҘ кё°лҠҘмқҙ л–Ём–ҙм ё мһҲм–ҙ м№јлҘЁ л°°м¶ңмқҙ мӣҗнҷңн•ҳм§Җ м•ҠлӢӨ. м№јлҘЁмқҙ м ңлҢҖлЎң л°°м¶ңлҗҳм§Җ м•Ҡмңјл©ҙ кі м№јлҘЁнҳҲмҰқмқҙ лӮҳнғҖлӮ мҲҳ мһҲлӢӨ. нҳҲмһҘ мҶҚ м№јлҘЁ лҶҚлҸ„к°Җ м •мғҒ(3.7~5.3mEq/L)ліҙлӢӨ лҶ’мқҖ кі м№јлҘЁнҳҲмҰқмқҙ мғқкё°л©ҙ, лҠҗлҰ°л§Ҙ(м„ңл§Ҙ), мӢ¬мӢӨм„ұ л№Ҳл§Ҙ, мӢ¬мӢӨм„ёлҸҷ, мӢ¬мһҘм •м§Җ, к°җк°ҒмқҙмғҒ, нҳёнқЎл¶Җм „ л“ұ мҰқмғҒмқҙ лӮҳнғҖлӮҳ мғқлӘ…м—җ мң„нҳ‘мқ„ л°ӣмқ„ мҲҳ мһҲлӢӨ. к·ё л•Ңл¬ём—җ мӢ мһҘм§ҲнҷҳмһҗлҠ” м№јлҘЁмқ„ л§Өмҡ° м ңн•ңм ҒмңјлЎң м„ӯм·Ён•ҙм•ј н•ҳлҠ”лҚ° м•„ліҙм№ҙлҸ„лҠ” м№јлҘЁ н•Ёлҹүмқҙ лҶ’мқҖ кіјмқјмқҙлқј мЈјмқҳк°Җ н•„мҡ”н•ҳлӢӨ.м•„ліҙм№ҙлҸ„лҠ” 100g(1/3к°ң)м—җ м№јлҘЁмқҙ 720mgмқҙлӮҳ нҸ¬н•ЁлҸј мһҲлӢӨ. м№јлҘЁ н•Ёлҹүмқҙ лҶ’лӢӨкі м•Ңл Ө진 л°”лӮҳлӮҳ, м°ёмҷё, мҲҳл°•, нӮӨмң„ліҙлӢӨлҸ„ нӣЁм”¬ лҶ’мқҖ м–‘мқҙлӢӨ. 100g кё°мӨҖ м№јлҘЁ н•Ёмң лҹүмқҖ л°”лӮҳлӮҳмқҳ 360гҺҺ, м°ёмҷё 450mg, мҲҳл°• 109mg, кіЁл“ң нӮӨмң„ 262mgмқҙлӢӨ.в—Үм§ мқҢмӢқлҸ„ н”јн•ҙм•јмӢ мһҘкё°лҠҘмқҙ мўӢм§Җ м•ҠлӢӨл©ҙ, м•„ліҙм№ҙлҸ„ л“ұ м№јлҘЁмқҙ л§ҺмқҖ мӢқн’Ҳкіј н•Ёк»ҳ 염분мқҙ л§ҺмқҖ мқҢмӢқлҸ„ н”јн•ҙм•ј н•ңлӢӨ. н•ңкөӯмқёмқҙ мўӢм•„н•ҳлҠ” к№Җм№ҳ, м “к°ҲлҸ„ мЎ°мӢ¬н•ҙм•ј н•ңлӢӨ.лҢҖн•ңмӢ мһҘн•ҷнҡҢлҠ” "мҡ°лҰ¬лӮҳлқј мӮ¬лһҢмқҙ м„ӯм·Ён•ҳлҠ” 염분мқҳ мЈјлҗң кіөкёүмӣҗмқҖ к№Җм№ҳлҘҳ, көӯмқҙлӮҳ м°Ңк°ңлҘҳ мҲңмңјлЎң 염분м„ӯм·Ём ңн•ңмқҙ н•„мҡ”н•ң кІҪмҡ° мӢқмӮ¬лЎң м„ӯм·Ён•ҳлҠ” к№Җм№ҳлҘј м ңн•ңн•ҙм•ј н•ңлӢӨ"кі л°қнҳ”лӢӨ. мқҙм–ҙ "көӯмқҙлӮҳ м°Ңк°ң лҢҖмӢ мҲӯлҠүмқҙлӮҳ ліҙлҰ¬м°ЁлҘј мқҙмҡ©н•ҳл©° м “к°Ҳ, мһҘм•„м°Ң, н–„, кұҙм–ҙл¬ј л“ұмқҳ к°ҖкіөмӢқн’ҲмқҖ мӮјк°Җм•ј н•ңлӢӨ"кі л§җн–ҲлӢӨ.
-
-
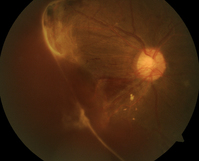
лӢ№лҮЁлі‘мқҙ л¬ҙм„ңмҡҙ мқҙмң лЎң м§Ҳнҷҳ к·ё мһҗмІҙліҙлӢӨлҸ„ н•©лі‘мҰқмңјлЎң мқён•ң мң„н—ҳмқ„ кјҪлҠ”лӢӨ. нҠ№нһҲ лҲҲм—җ лӮҳнғҖлӮҳлҠ” вҖҳлӢ№лҮЁл§қл§үлі‘мҰқвҖҷмқҖ мӢӨлӘ…м§Ҳнҷҳ мӨ‘ н•ҳлӮҳлӢӨ. лӢ№лҮЁ 진лӢЁ нӣ„ 15л…„ лӮҙ 63%м—җм„ң л°ңлі‘н•ңлӢӨлҠ” ліҙкі к°Җ мһҲлӢӨ. лӢ№лҮЁ 진лӢЁмқ„ л°ӣмқҖ нҷҳмһҗлқјл©ҙ л§қл§үмқ„ мӮҙн•„ мҲҳ мһҲлҠ” м•Ҳм Җмҙ¬мҳҒ л“ұмқҳ м •кё° м•Ҳкіј кІҖ진мқҙ н•„мҲҳм ҒмқҙлӢӨ. лҲ„л„Өм•Ҳкіјлі‘мӣҗ л§қл§үм„јн„° к№ҖмЈјмҳҒ мӣҗмһҘмқҖ вҖңлӢ№лҮЁл§қл§үлі‘мҰқмқҖ мҙҲкё° мһҗк°ҒмҰқмғҒмқҙ м—Ҷкі , мЎ°кё° л°ңкІ¬н•ҙм•ј мӢңл Ҙмқ„ ліҙмЎҙн• мҲҳ мһҲлҠ” л§ҢнҒј 6~9к°ңмӣ”, м Ғм–ҙлҸ„ м—° 1нҡҢмқҳ м •кё° кІҖ진мқ„ к¶ҢмһҘн•ңлӢӨвҖқкі л§җн–ҲлӢӨ. мӢӨм ңлЎң лӢ№лҮЁлі‘м„ұ м•Ҳм§ҲнҷҳмқҖ мЎ°кё° 진лӢЁмңјлЎң м Ғм Ҳн•ң м№ҳлЈҢм—җ лӮҳм„Ө кІҪмҡ° мӢ¬к°Ғн•ң мӢңл Ҙ мғҒмӢӨ нҷ•лҘ мқ„ 50~60% мӨ„мқј мҲҳ мһҲлҠ” кІғмңјлЎң м•Ңл ӨмЎҢлӢӨ.в—Ү3лҢҖ мӢӨлӘ…м§Ҳнҷҳ, л…№лӮҙмһҘ∙нҷ©л°ҳліҖм„ұ∙лӢ№лҮЁл§қл§үлі‘мҰқлӢ№лҮЁл§қл§үлі‘мҰқмқҖ л…№лӮҙмһҘВ·нҷ©л°ҳліҖм„ұкіј н•Ёк»ҳ 3лҢҖ мӢӨлӘ…м§Ҳнҷҳ мӨ‘ н•ҳлӮҳлЎң кјҪнһҢлӢӨ. лҢҖн•ңлӢ№лҮЁлі‘н•ҷнҡҢмҷҖ кұҙк°•ліҙн—ҳкіөлӢЁмқҳ мЎ°мӮ¬ кІ°кіј көӯлӮҙ лӢ№лҮЁлі‘ нҷҳмһҗмқҳ м•Ҫ 16%к°Җ мқҙлҘј к°–кі мһҲлҠ” кІғмңјлЎң лӮҳнғҖлӮ¬лӢӨ. лӢ№лҮЁл§қл§үлі‘мҰқмқҖ мҙҲкё° лҡңл ·н•ң мһҗк°ҒмҰқмғҒмқҙ м—Ҷм–ҙ мҠӨмҠӨлЎң м•Ңм•„мұ„кё° м–ҙл өлӢӨ. мӢңм„ёнҸ¬к°Җ л°Җ집лҸј мӨ‘мӢ¬мӢңл Ҙмқ„ кҙҖмһҘн•ҳлҠ” нҷ©л°ҳмқҙ л¶Җм–ҙ мҳӨлҘҙл©ҙ ліҖмӢңмҰқ л°Ҹ мӨ‘мӢ¬мӢңл Ҙм Җн•ҳк°Җ мқјм–ҙлӮңлӢӨ. лі‘ліҖмқҙ лҚ” 진н–үлҸј мӢ мғқнҳҲкҙҖм—җ м¶ңнҳҲмқҙ л°ңмғқн•ҳл©ҙ мӢңм•јк°Җ нқҗлҰҝн•ҙм§Җкі , кҙ‘мӢңмҰқ лҳҗлҠ” 비문мҰқ л“ұмқҳ мҰқмғҒмқҙ лӮҳнғҖлӮ мҲҳ мһҲлӢӨ. мқҙ м§ҲнҷҳмқҖ мӢ мғқнҳҲкҙҖ л°ңмғқ м—¬л¶Җм—җ л”°лқј нҒ¬кІҢ вҖҳ비мҰқмӢқм„ұвҖҷкіј вҖҳмҰқмӢқм„ұвҖҷмңјлЎң 분лҘҳлҗҳл©°, мҙҲкё° 비мҰқмӢқм„ұ лӢЁкі„лҘј кұ°міҗ лҚ” м•…нҷ”лҗ кІҪмҡ° мһ„мғҒ кІҪкіјк°Җ мўӢм§Җ м•ҠмқҖ мҰқмӢқм„ұмңјлЎң 진н–үлҗңлӢӨ. мҰқмӢқм„ұ лӢ№лҮЁл§қл§үлі‘мҰқмқҖ лӢ№лҮЁлі‘мқҳ мң лі‘кё°к°„мқҙ 15л…„ мқҙмғҒмқј л•Ң м ң1нҳ• лӢ№лҮЁлі‘ нҷҳмһҗ мӨ‘ м•Ҫ 25%, м ң2нҳ• лӢ№лҮЁлі‘ нҷҳмһҗ мӨ‘ м•Ҫ 16%м—җм„ң л°ңмғқн•ңлӢӨ. мҰқмӢқм„ұмқҖ мӢӨлӘ…мңјлЎң мқҙм–ҙм§Ҳ мҡ°л Өк°Җ мһҲлҠ” л§ҢнҒј, м •кё°м Ғмқё кІҖ진мңјлЎң мЎ°кё°м—җ л°ңкІ¬н•ҙ кҙҖлҰ¬м—җ лӮҳм„ңм•ј н•ңлӢӨ.в—ҮлӢ№лҮЁ 진лӢЁ нӣ„ 15л…„ мқҙлӮҙ 63% л№ҲлҸ„лЎң кҙҖм°°к°„нҳ№ лӢ№лҮЁлЎң 진лӢЁл°ӣм•ҳлҚ”лқјлҸ„ вҖҳмӢңл Ҙм—җлҠ” м•„л¬ҙ л¬ём ңк°Җ м—ҶлӢӨвҖҷл©° м •кё°м Ғмқё м•ҲкіјкІҖ진мқҳ мӨ‘мҡ”м„ұмқ„ к°„кіјн•ҳлҠ” нҷҳмһҗлҸ„ мһҲлӢӨ. мӢӨм ңлЎң лӢ№лҮЁл§қл§үлі‘мҰқмқҖ лӢ№лҮЁлі‘ нҷҳмһҗм—җкІҢ л°ҳл“ңмӢң л°ңмғқн•ҳлҠ” кІғмқҖ м•„лӢҲлӢӨ. лӢӨл§Ң мЎ°мӮ¬м—җ л”°лҘҙл©ҙ лӢ№лҮЁлі‘ нҷҳмһҗлҠ” 진лӢЁ нӣ„ нҸүк· 5~10л…„ мқҙлӮҙм—җ лӢ№лҮЁл§қл§үлі‘мҰқмқҙ л°ңмғқн• к°ҖлҠҘм„ұмқҙ лҶ’лӢӨ. мӢӨм ңлЎң лӢ№лҮЁлҘј 진лӢЁ л°ӣмқҖ нҷҳмһҗм—җкІҢм„ң 10л…„ мқҙлӮҙ 6%, 10~14л…„ 26%, 15л…„ мқҙмғҒм—җм„ң 63%мқҳ л№ҲлҸ„лЎң м§Ҳнҷҳмқҙ кҙҖм°°лҗҳлҠ” л§ҢнҒј м•ҲмӢ¬н•ҙм„ңлҠ” м•Ҳ лҗңлӢӨ. л¬ҙм—ҮліҙлӢӨ лӢ№лҮЁл§қл§үлі‘мҰқмқҳ мҙҲкё° лӢЁкі„м—җм„ңлҠ” нҳҲкҙҖ ліҖнҷ”к°Җ мқҙлҜё мғқкІјмқҢм—җлҸ„ л¶Ҳкө¬н•ҳкі мһҗк°ҒмҰқмғҒмқҙ м—Ҷкё° л•Ңл¬ём—җ, лӢ№лҮЁлЎң 진лӢЁл°ӣм•ҳлӢӨл©ҙ 3к°ңмӣ”~1л…„м—җ н•ң лІҲм”©мқҖ м •кё°м Ғмқё м•ҲкіјкІҖ진мқ„ нҶөн•ҙ мҰқмғҒмқ„ мЎ°кё° л°ңкІ¬н•ҳкі кҙҖлҰ¬н• н•„мҡ”к°Җ мһҲлӢӨ.м•Ҳкіјм Ғмқё м№ҳлЈҢлҠ” лӢ№лҮЁл§қл§үлі‘мҰқмқҳ 진н–ү м •лҸ„м—җ л”°лқј лӢ¬лқјм§„лӢӨ. лӢ№лҮЁл§қл§үлі‘мҰқмқ„ к·јліём ҒмңјлЎң м№ҳлЈҢн•ҳлҠ” м•Ҫл¬јмқҖ лӮҳмҳӨм§Җ м•Ҡм•ҳм§Җл§Ң, лі‘мҰқ мҙҲкё°лқјл©ҙ нҳҲлӢ№мЎ°м Ҳл§ҢмңјлЎңлҸ„ мҰқмӢқм„ұ лӢЁкі„лЎңмқҳ 진н–үмқ„ мҳҲл°©н• мҲҳ мһҲлӢӨ. н•ҳм§Җл§Ң м •лҸ„к°Җ мӢ¬н•ҳл©ҙ мқјмӢңм ҒмңјлЎң мӢ мғқнҳҲкҙҖмқ„ м•Ҳм •нҷ”мӢңнӮӨкі нҷ©л°ҳл¶Җмў…мқ„ м–өм ңн•ҳлҠ” вҖҳн•ӯмІҙмЈјмӮ¬м№ҳлЈҢвҖҷ, м§ҖмҶҚм ҒмңјлЎң мӢ мғқнҳҲкҙҖ мҰқмӢқмқ„ л§үлҠ” вҖҳл Ҳмқҙм Җ м№ҳлЈҢвҖҷ л“ұмқ„ мҲңм°Ём ҒмңјлЎң кі л Өн•ҳкІҢ лҗңлӢӨ. л§Ңм•Ҫ мӢ мғқнҳҲкҙҖм—җм„ң м¶ңнҳҲмқҙ мӢ¬н•ҳкІҢ лӮҳнғҖлӮҳкұ°лӮҳ л§қл§ү кІ¬мқёл§үмңјлЎң л§қл§үл°•лҰ¬к°Җ л°ңмғқлҗң кІҪмҡ°м—җлҠ” мҲҳмҲ м Ғ м№ҳлЈҢмқё мң лҰ¬мІҙм Ҳм ңмҲ мқҙ н•„мҡ”н•ҳлӢӨ.


















