-

-

лІ„м„Ҝмқ„ мһҗмЈј лЁ№лҠ” кІҢ м№ҳл§Ө мҳҲл°©м—җ лҸ„мӣҖмқҙ лҗҳлҠ” кІғмңјлЎң лӮҳнғҖлӮ¬лӢӨ.мӢұк°ҖнҸ¬лҘҙкөӯлҰҪлҢҖ мқҳлҢҖ мӢ¬лҰ¬мқҳн•ҷкіјмҷҖ мғқнҷ”н•ҷкіј кіөлҸҷм—°кө¬нҢҖмқҖ лІ„м„Ҝмқ„ мһҗмЈј лЁ№лҠ” л…ёмқёмқҖ кІҪлҸ„ мқём§ҖмһҘм• (MCI) мң„н—ҳмқҙ лӮ®лӢӨкі ліҙкі н–ҲлӢӨ. MCIлҠ” кё°м–өл Ҙ, мЈјмқҳл Ҙ л“ұмқҳ мқём§Җкё°лҠҘмқҙ к°ҷмқҖ м—°л №лҢҖ ліҙлӢӨ л–Ём–ҙ진 мғҒнғңлЎң, мқјмғҒмғқнҷңм—җ нҒ° м§ҖмһҘмқҖ м—Ҷм§Җл§Ң м•Ңмё н•ҳмқҙлЁё м№ҳл§ӨлЎң мқҙн–үлҗ к°ҖлҠҘм„ұмқҙ нҒ° кІғмңјлЎң ліҙкі лҗҗлӢӨ.м—°кө¬нҢҖмқҖ 60м„ё мқҙмғҒ л…ёмқё 600м—¬ лӘ…мқ„ 2011л…„л¶Җн„° 2017л…„к№Ңм§Җ 6л…„к°„ лІ„м„Ҝмқ„ лЁ№лҠ” м •лҸ„мҷҖ лҮҢ кё°лҠҘмқ„ м •кё°м ҒмңјлЎң мЎ°мӮ¬н–ҲлӢӨ.к·ё кІ°кіј, 1мЈјмқјм—җ лІ„м„Ҝмқ„ 2нҡҢ(м•Ҫ 300g) мқҙмғҒ лЁ№лҠ” л…ёмқёмқҖ лӢӨлҘё л…ёмқём—җ 비н•ҙ MCIк°Җ л°ңмғқн• мң„н—ҳмқҙ м Ҳл°ҳмқҙлӮҳ лӮ®мқҖ кІғмңјлЎң лӮҳнғҖлӮ¬лӢӨ. мқҙлІҲ м—°кө¬м—җм„ң мӮ¬мҡ©лҗң лІ„м„ҜмқҖ лҠҗнғҖлҰ¬лІ„м„Ҝ, нҢҪмқҙлІ„м„Ҝ, н‘ңкі лІ„м„Ҝ, мҶЎмқҙлІ„м„Ҝ, л§җлҰ° лІ„м„Ҝ, нҶөмЎ°лҰј лІ„м„Ҝ л“ұ 6к°Җм§ҖмҳҖлӢӨ. мӢұк°ҖнҸ¬лҘҙкөӯлҰҪлҢҖ мқҳлҢҖ мӢ¬лҰ¬мқҳн•ҷкіј л Ҳмқҙ нҺ‘(Lei Feng) көҗмҲҳлҠ” вҖңмӢӨн—ҳм—җм„ң мӮ¬мҡ©лҗҳм§Җ м•ҠмқҖ лІ„м„ҜлҸ„ нҡЁкіјк°Җ мһҲмқ„ кІғмңјлЎң ліҙмқёлӢӨвҖқл©° вҖңмқём§Җ кё°лҠҘ ліҙнҳё нҡЁкіјлҠ” лҢҖл¶Җ분 лІ„м„Ҝм—җм„ң л°ңкІ¬лҗҳлҠ” м„ұ분мқё м—җлҘҙкі нӢ°мҳӨл„Өмқё(ET)м—җм„ң мң л°ңлҗң кІғмңјлЎң м¶”м •лҗҳкё° л•Ңл¬ёмқҙлӢӨвҖқкі л§җн–ҲлӢӨ. мӢӨм ңлЎң н•ң м—°кө¬м—җм„ңлҠ” кІҪлҸ„ мқём§ҖмһҘм• л…ёмқёл“Өмқҙ лӢӨлҘё л…ёмқёл“ӨліҙлӢӨ нҳҲмӨ‘ ET лҶҚлҸ„к°Җ лӮ®мқҖ кІғмңјлЎң м•Ңл ӨмЎҢлӢӨ. ETлҠ” мІңм—° м•„лҜёл…ёмӮ° мң лҸ„мІҙ мӨ‘ н•ҳлӮҳлЎң, мӮ¬лһҢмқҳ лӘём—җм„ң н•©м„ұлҗҳм§Җ м•ҠлҠ”лӢӨ.лІ„м„Ҝм—җлҠ” ET мҷём—җлҸ„ лҮҢ л…ёнҷ”лҘј лҠҰ추лҠ” кІғмңјлЎң м•Ңл Ө진 н—ӨлҰ¬м„ёл…ј(hericenone), м—җлҰ¬лӮҳмӢ (erinacine), мҠӨм№ҙлёҢлЎңлӢҢ(scabronine), л”•нӢ°мҡ”нҸ¬лҰ°(dictyophorine) л“ұ к°ҷмқҖ мғқлҰ¬нҷңм„ұ(bioactive) л¬јм§Ҳл“Өмқҙ н’Қл¶Җн•ҳлӢӨ.н•ңнҺё, мқҙ м—°кө¬лҠ” 'Journal of Alzheimer's Disease'м—җ кІҢмһ¬лҗҗлӢӨ.
-

-

-

-

көӯлӮҙмҷём—җм„ң мҪ”лЎңлӮҳ19 лҸҷл¬ј к°җм—ј мӮ¬лЎҖк°Җ кі„мҶҚ нҷ•мқёлҗҳлҠ” к°ҖмҡҙлҚ° көӯлӮҙ м—°кө¬м§„мқҙ к°ңліҙлӢӨ кі м–‘мқҙк°Җ мҪ”лЎңлӮҳ19 к°җм—ј мң„н—ҳмқҙ нҒ¬лӢӨлҠ” м—°кө¬кІ°кіјлҘј кіөк°ңн–ҲлӢӨ.мқёмҲҳкіөнҶөк°җм—јлі‘ One Health м •мұ…нҸ¬лҹј л°ҳл ӨлҸҷл¬ј 분과мң„мӣҗнҡҢлҠ” мөңк·ј мөңмў…ліҙкі м„ңлҘј нҶөн•ҙ кі м–‘мқҙк°Җ к°ңліҙлӢӨ мҪ”лЎңлӮҳ19 л°”мқҙлҹ¬мҠӨ к°җмҲҳм„ұмқҙ нӣЁм”¬ лҜјк°җн•ҳлӢӨкі л°қнҳ”лӢӨ. лҳҗн•ң к°ңлҠ” мҪ”лЎңлӮҳ19 л°”мқҙлҹ¬мҠӨм—җ к°җм—јлҗҳм–ҙлҸ„ мһ„мғҒмҰқмғҒм—җ лҡңл ·н•ҳм§Җ м•Ҡм•ҳм§Җл§Ң, кі м–‘мқҙлҠ” мһ„мғҒмҰқмғҒлҸ„ лӮҳнғҖлӮ¬лӢӨкі л°қнҳ”лӢӨ.м—°кө¬нҢҖмқҖ к°ңмҷҖ кі м–‘мқҙм—җ лҢҖн•ң мӢӨн—ҳм Ғ мҪ”лЎңлӮҳ19 к°җм—јмқ„ мӢңн–үн–ҲлӢӨ. мӢӨн—ҳкІ°кіј, к°ңлҠ” мҪ”лЎңлӮҳ19м—җ лҜјк°җм„ұмқҙ лӮ®м•ҳлӢӨ. кі мҡ©лҹүмқҳ мӢӨн—ҳм Ғ мЎ°кұҙм—җм„ң к°җм—јмқҙ к°ҖлҠҘ н•ҳлӮҳ, л°”мқҙлҹ¬мҠӨм—җ мқҳн•ң мһ„мғҒмҰқмғҒмқҖ лҡңл ·н•ҳм§Җ м•Ҡм•ҳлӢӨ. кө¬к°•мқёл‘җ мҠӨмҷ‘кІҖмӮ¬м—җм„ңлҸ„ л°”мқҙлҹ¬мҠӨк°Җ кІҖм¶ңлҗҳм§Җ м•Ҡм•ҳлӢӨ.к°ҷмқҖ мӢӨн—ҳм—җм„ң мҪ”лЎңлӮҳ19м—җ к°җм—јлҗң кі м–‘мқҙлҠ” мһ„мғҒмҰқмғҒмқҙ л°ңмғқн–ҲлӢӨ. нҳёнқЎкё°, мҶҢнҷ”кё°, 비лҮЁкё° л“ұ лӢӨм–‘н•ң мһҘкё°м—җм„ң мҪ”лЎңлӮҳ19 л°”мқҙлҹ¬мҠӨк°Җ л°ңнҳ„лҗҳкё°лҸ„ н–ҲлӢӨ. кі м–‘мқҙлҠ” мҪ”лЎңлӮҳ19м—җ к°җм—јлҗҳл©ҙ мӢқмҡ•к°җнҮҙ, мІҙмӨ‘к°җмҶҢ, л¬ҙкё°л Ҙ, нҳёнқЎкіӨлһҖ, мҪ”м—җ м җм•Ўм§Ҳ мғқм„ұ, 비мһҘ л°Ҹ к°„ 비лҢҖ, мӢ¬мһҘмһЎмқҢ л“ұмқҳ мҰқмғҒмқҙ л°ңмғқн•ҳлҠ” кІғмңјлЎң м•Ңл ӨмЎҢлӢӨ.лҳҗн•ң мҪ”лЎңлӮҳм—җ к°җм—јлҗң кі м–‘мқҙлҠ” лҸҷкұ°н•ҳлҠ” лӢӨлҘё кі м–‘мқҙм—җкІҢлҸ„ м ‘мҙүкіј 비л§җмқ„ нҶөн•ҙ мҪ”лЎңлӮҳ19лҘј м „нҢҢн–ҲлӢӨ. кі м–‘мқҙлҠ” к°ңліҙлӢӨ нӣЁм”¬ мҪ”лЎңлӮҳ19 лҜјк°җлҸ„к°Җ лҶ’м•ҳлҠ”лҚ°, нҠ№нһҲ м–ҙлҰ° кі м–‘мқҙлҠ” м„ұмқё кі м–‘мқҙліҙлӢӨ лҚ” мҪ”лЎңлӮҳ лҜјк°җлҸ„к°Җ лҶ’м•ҳлӢӨ.м—°кө¬нҢҖмқҖ "м „ м„ёкі„м ҒмңјлЎң к°ңВ·кі м–‘мқҙ л“ұ л°ҳл ӨлҸҷл¬јмқҙ мҪ”лЎңлӮҳ19м—җ кұёлҰ° мӮ¬лЎҖк°Җ кҫёмӨҖнһҲ ліҙкі лҗҳкі мһҲкі , мқҙлҠ” мЈјмқёмңјлЎңл¶Җн„° к°җм—јлҗң кІҪмҡ°к°Җ л§Һмңјл©°, к·ёмӨ‘ лҢҖлӢӨмҲҳлҠ” мҰқм„ёк°Җ м—Ҷкұ°лӮҳ к°ҖлІјмҡҙ мҰқмғҒмқ„ ліҙмқёлӢӨ"кі л°қнҳ”лӢӨ. мқҙм–ҙ "кіјн•ҷкі„м—җ л”°лҘҙл©ҙ нҳ„мһ¬лЎңм„ л°ҳл ӨлҸҷл¬јмқҙ мқёк°„м—җкІҢ мҪ”лЎңлӮҳ19лҘј м „нҢҢн•ңлӢӨлҠ” мҰқкұ°лҠ” л§Һм§Җ м•ҠлӢӨ"кі л§җн–ҲлӢӨ.лӢӨл§Ң, мҪ”лЎңлӮҳ19 ліҖмқҙл°”мқҙлҹ¬мҠӨк°Җ к°ңм—җм„ң мӢңмһ‘лҗҗлӢӨлҠ” м—°кө¬лҠ” мһҲлӢӨ. лҜёкөӯ л“ҖнҒ¬лҢҖ к·ёл Ҳкі лҰ¬ к·ёл Ҳмқҙ көҗмҲҳ м—°кө¬нҢҖмқҖ м§ҖлӮң 20мқј(нҳ„м§Җ мӢңк°Ғ) 2018л…„ л§җл ҲмқҙмӢңм•„м—җм„ң нҸҗл ҙмңјлЎң мһ…мӣҗн•ң м–ҙлҰ°мқҙк°Җ к°ңмқҳ мҪ”лЎңлӮҳ л°”мқҙлҹ¬мҠӨм—җ к°җм—јлҗҗлӢӨкі л°ңн‘ңн•ң л°” мһҲлӢӨ.
-

-
л¶Җм •л§ҘмқҖ л§Ҙл°•мқҙ л„Ҳл¬ҙ л№ лҘҙкұ°лӮҳ лҠҗлҰ¬кІҢ, кі лҘҙм§Җ м•ҠкІҢ лӣ°лҠ” м§Ҳнҷҳмқ„ л§җн•ңлӢӨ. л°ңмғқн•ҳл©ҙ к·ё мһҗлҰ¬м—җм„ң мҰүмӮ¬н•ҳлҠ” кІғл¶Җн„°, лҲ„кө¬лӮҳ мЎ°кёҲ к°–кі мһҲмқ„ мҲҳ мһҲлҠ” нқ”н•ҳкі кІҪлҜён•ң кІғк№Ңм§Җ л§Өмҡ° лӢӨм–‘н•ҳлӢӨ. лҢҖл¶Җ분 нҷҳмһҗм—җм„ң мҰқмғҒмқҙ к°‘мһҗкё°, л¶Ҳк·ңм№ҷн•ҳкІҢ лӮҳнғҖлӮҳкё° л•Ңл¬ём—җ 진лӢЁмқҙ мүҪм§Җ м•ҠлӢӨ. ліҙнҶө мӢ¬м „лҸ„ кІҖмӮ¬лЎң 진лӢЁн•ҳлҠ”лҚ°, кІҖмӮ¬л°ӣлҠ” мҲңк°„м—җ мҰқмғҒмқҙ м—Ҷмңјл©ҙ нҷ•мқёмқҙ м–ҙл өлӢӨ. мқҙлҹ° нҠ№м§• л•Ңл¬ём—җ мөңк·јм—җлҠ” мҠӨл§ҲнҠёмӣҢм№ҳ, мғқнҷңмӢ¬м „лҸ„, к°„мқҙмӢ¬м „лҸ„ л°Ҹ мӮҪмһ…нҳ• кё°кё°лҘј мқҙмҡ©н•ң лӢӨм–‘н•ң кІҖмӮ¬к°Җ мӢңн–үлҗҳкі мһҲлӢӨ. к°•лҸҷкІҪнқ¬лҢҖн•ҷкөҗлі‘мӣҗ мӢ¬мһҘнҳҲкҙҖлӮҙкіј 진мқҖм„ көҗмҲҳмҷҖ н•Ёк»ҳ л¶Җм •л§Ҙмқҳ лӢӨм–‘н•ң 진лӢЁлІ•м—җ лҢҖн•ҙ мһҗм„ёнһҲ м•Ңм•„ліёлӢӨ. в—ҮмӢ¬мһҘ л¶Ҳк·ңм№ҷн•ҳкІҢ лӣ°лҠ” л¶Җм •л§Ҙ, мӣҗмқём§ҲнҷҳВ·мҰқмғҒ л§Өмҡ° лӢӨм–‘ л¶Җм •л§Ҙ(дёҚж•ҙи„Ҳ)мқҖ л§Ҙл°•мқҙ л№„м •мғҒмқё мғҒнғңлҘј л§җн•ңлӢӨ. мӢ¬мһҘмқҖ ліҙнҶө 분лӢ№ 60~100лІҲ, к·ңм№ҷм ҒмңјлЎң лӣ°лҠ”лҚ°, л§Ҙл°•мқҙ м •мғҒм Ғмқҙм§Җ м•ҠмқҖ лӘЁл“ мғҒнғң, мҰү л„Ҳл¬ҙ лҠҗлҰ¬кІҢ(м„ңл§Ҙ) нҳ№мқҖ л„Ҳл¬ҙ л№ лҘҙкІҢ(л№Ҳл§Ҙ), л¶Ҳк·ңм№ҷн•ҳкІҢ лӣ°лҠ” кІғ лӘЁл‘җлҘј л¶Җм •л§Ҙмқҙлқјкі н•ңлӢӨ. мӢ¬мһҘл§Ҳ비лӮҳ кёүмӮ¬лҘј мқјмңјнӮӨлҠ” мң„н—ҳн•ң м§Ҳнҷҳл¶Җн„° мӢ¬л°©В·мӢ¬мӢӨмЎ°кё°мҲҳ축мІҳлҹј мқјл°ҳмқём—җм„ңлҸ„ нқ”н•ҳкІҢ л°ңмғқн•ҳлҠ” кІҪлҜён•ң м§Ҳнҷҳк№Ңм§Җ л§Өмҡ° лӢӨм–‘н•ҳлӢӨ. м§Ҳнҷҳл§ҲлӢӨ мҰқмғҒкіј мң„н—ҳмқҙ лӢ¬лқјм„ң мүҪкІҢ мң„н—ҳн•ҳлӢӨ, м•„лӢҲлӢӨлҘј л§җн• мҲҳ м—ҶлӢӨ. л¶Җм •л§Ҙ мҰқмғҒмқҙ мһҲлӢӨл©ҙ м •нҷ•н•ң 진лӢЁмқ„ нҶөн•ҙ м „л¬ёмқҳмҷҖ н•Ёк»ҳ м№ҳлЈҢл°©лІ•мқ„ кІ°м •н•ҳлҠ” кІғмқҙ мӨ‘мҡ”н•ҳлӢӨ. в—Үм •нҷ•н•ң 진лӢЁмқҙ м№ҳлЈҢмқҳ мӢңмһ‘л¶Җм •л§Ҙ м№ҳлЈҢлҠ” м •нҷ•н•ң 진лӢЁл¶Җн„° мӢңмһ‘лҗңлӢӨ. л¶Җм •л§ҘмқҖ к°‘мһҗкё° мғқкІјлӢӨ к°‘мһҗкё° мӮ¬лқјм§ҖлҠ” кІҪмҡ°к°Җ лҢҖл¶Җ분мқҙм–ҙм„ң н•ң к°Җм§Җ кІҖмӮ¬л§ҢмңјлЎң нҷ•м§„мқҙ м–ҙл Өмҡё мҲҳ мһҲлӢӨ. к°‘мһҗкё° мӢ¬мһҘмқҙ мҝөмҝөмҝөмҝө м„ём°ЁкІҢ л№ЁлҰ¬ лӣ°кұ°лӮҳ, л„Ҳл¬ҙ лҠҰкІҢ лӣ°кұ°лӮҳ л¶Ҳк·ңм№ҷн•ҳкІҢ лӣ°лҠ” л“ұ мҰқмғҒмқҙ лҠҗк»ҙ진лӢӨл©ҙ, лЁјм Җ мҠӨмҠӨлЎң л§Ҙл°•мқ„ нҷ•мқён•ҙліёлӢӨ. мҶҗлӘ©мқҳ л§Ҙл°•мқ„ м§ҡм–ҙліҙкі , л§Ҙл°•мқҙ к·ңм№ҷм ҒмңјлЎң лӣ°лҠ”м§Җ нҷ•мқён•ңлӢӨ. 분лӢ№ 60~100нҡҢлҠ” м •мғҒ лІ”мЈјмқҙл©°, л¶Ҳк·ңм№ҷн•ҳкұ°лӮҳ м§ҖлӮҳм№ҳкІҢ л№ лҘҙкұ°лӮҳ лҠҗлҰҙ л•ҢлҠ” лі‘мӣҗмқ„ м°ҫм•„ 진лЈҢлҘј л°ӣм•„ліҙлҠ” кІғмқҙ мўӢлӢӨ.лі‘мӣҗм—җм„ң мӢңн–үн•ҳлҠ” к°ҖмһҘ ліҙнҺём Ғмқё л¶Җм •л§Ҙ кІҖмӮ¬лҠ” л°”лЎң мӢ¬м „лҸ„ кІҖмӮ¬лӢӨ. мҰқмғҒмқҙ л°ңмғқн–Ҳмқ„ л•Ң л°”лЎң мӢ¬м „лҸ„лҘј м°ҚлҠ” кІғмқҙ к°ҖмһҘ м •нҷ•н•ҳлӢӨ. к°Җк№Ңмҡҙ лі‘мӣҗ мӨ‘м—җм„ң мӢ¬м „лҸ„к°Җ к°ҖлҠҘн•ң лі‘мӣҗмқҙ мһҲлҠ” лҜёлҰ¬ нҢҢм•…н•ҙ л‘җкі , мҰқмғҒмқҙ мһҲмқ„ л•Ң лі‘мӣҗмқ„ м°ҫм•„ кІҖмӮ¬лҘј л°ӣлҠ”лӢӨ. ліҙнҶөмқҳ л¶Җм •л§ҘмқҖ мҰқмғҒмқҙ мҳӨлһҳ м§ҖмҶҚ лҗҳм§Җ м•Ҡм•„м„ң лі‘мӣҗм—җ лҸ„м°©н•ҳкё°лҸ„ м „м—җ мӮ¬лқјм§ҖлҠ” кІҪмҡ°к°Җ л§ҺлӢӨ. к·ёл ҮлӢӨкі н•ҙлҸ„ л„Ҳл¬ҙ кұұм •н• н•„мҡ”лҠ” м—ҶлӢӨ. мҳӨлһң мӢңк°„мқҳ мӢ¬м „лҸ„лҘј кё°лЎқн• мҲҳ мһҲлҠ” лӢӨм–‘н•ң кІҖмӮ¬лІ•мқҙ л§Ҳл Ёлҗҳм–ҙ мһҲкё° л•Ңл¬ёмқҙлӢӨ. мҰқмғҒмқҙ мһҗмЈј лӮҳнғҖлӮҳлҠ” нҷҳмһҗмқҳ кІҪмҡ°, мғқнҷңмӢ¬м „лҸ„(нҷҖн„°) кІҖмӮ¬лҘј н•ҙліј мҲҳ мһҲлӢӨ. 24мӢңк°„м—җм„ң 72мӢңк°„ лҸҷм•Ҳ мӢ¬м „лҸ„ мһҘм№ҳлҘј л¶Җм°©н•ҙм„ң л§Ҙл°•мқ„ кё°лЎқн•ңлӢӨ. кёҙ мӢңк°„ л§Ҙл°• ліҖнҷ”лҘј нҷ•мқён•ҳм—¬ л¶Җм •л§Ҙмқ„ м •нҷ•н•ҳкІҢ 진лӢЁн•ҳкІҢ лҗңлӢӨ. мҰқмғҒмқҙ мһҗмЈј л°ңмғқн•ҳм§Җ м•ҠлҠ” нҷҳмһҗмқҳ кІҪмҡ°, 1л…„м—җ лӘҮ лІҲм”©л§Ң мғқкёҙлӢӨл©ҙ, нҸүмғҒмӢңлҠ” л“Өкі лӢӨлӢҲлӢӨк°Җ л¶Җм •л§Ҙмқҙ л°ңмғқн–Ҳмқ„ л•Ң мӢ¬м „лҸ„лҘј м°ҚлҠ” к°„мқҙмӢ¬м „лҸ„ кё°кё°лҘј мӮ¬мҡ©н• мҲҳ мһҲлӢӨ. лҚ”мҡұ мһҘмӢңк°„ кё°лЎқмқҙ н•„мҡ”н•ҳлӢӨл©ҙ лӘёмҶҚ н”јл¶Җ м•„лһҳм—җ мһ‘мқҖ 칩 к°ҷмқҖ мһҘм№ҳлҘј л„Јм–ҙл‘җкі мӢ¬м „лҸ„лҘј кё°лЎқн•ҳлҠ” мӮҪмһ…нҳ• мӢ¬м „лҸ„кё°лЎқмһҘм№ҳлҸ„ мһҲлӢӨ. мөңмһҘ 3л…„к№Ңм§Җ кё°лЎқн• мҲҳ мһҲлӢӨ. мөңк·јм—җлҠ” мҠӨл§ҲнҠёмӣҢм№ҳ л“ұмқ„ нҶөн•ң мӣЁм–ҙлҹ¬лё” мӢ¬м „лҸ„ кІҖмӮ¬лҸ„ нҒ° мЈјлӘ©мқ„ л°ӣкі мһҲлӢӨ. кё°кё°лҘј м°©мҡ©н•ҳлҠ” кІғл§ҢмңјлЎң лҲ„кө¬лӮҳ мүҪкі нҺён•ҳкІҢ л§Ҙл°•мқҖ л¬јлЎ мӢ¬м „лҸ„к№Ңм§Җ мёЎм •мқҙ к°ҖлҠҘн•ҳлӢӨ. к·ёмӨ‘ л§Ҙл°•л§Ң мёЎм •н•ҳлҠ” мһҘ비лҠ” л¶Җм •л§Ҙмқҙ мң л¬ҙ м •лҸ„мқҳ лҢҖлһөм Ғмқё нҢҗлӢЁмқҙ к°ҖлҠҘн•ҳл©°, мӢ¬м „лҸ„к№Ңм§Җ нҷ•мқё к°ҖлҠҘн•ң кё°кё°лқјл©ҙ л°”лЎң л¶Җм •л§Ҙмқ„ 진лӢЁн• мҲҳлҸ„ мһҲлӢӨ. көӯлӮҙм—җм„ңлҠ” м•„м§Ғк№Ңм§Җ мқҳлЈҢмһҘ비лЎң мқём •л°ӣм§ҖлҠ” лӘ»н•ҳм§Җл§Ң л‘җк·јкұ°лҰј л“ұ л¶Җм •л§Ҙ мҰқмғҒмқҙ мһҲлҠ” мӮ¬лһҢмқҙ кё°кё°лҘј нҶөн•ҙ мӢ¬м „лҸ„лҘј м°Қм–ҙліҙкі лі‘мӣҗ 진лЈҢлҘј ліҙл©ҙ л§Өмҡ° мң мҡ©н•ҳлӢӨ. в—Үмў…лҘҳм—җ л”°лқј м№ҳлЈҢлІ• лӢӨм–‘, к°„лӢЁн•ң мӢңмҲ лЎң мҷ„м№ҳ к°ҖлҠҘ л¶Җм •л§ҘмқҖ мў…лҘҳм—җ л”°лқј м№ҳлЈҢлІ•мқҙ лӢӨм–‘н•ҳм§Җл§Ң, мӢ¬мһҘмқҙ л№ лҘҙкІҢ лӣ°лҠ” л№Ҳл§Ҙмқҳ кІҪмҡ° м•Ҫл¬јлЎң мҰқмғҒ л°ңмғқмқ„ мЎ°м Ҳн• мҲҳ мһҲлӢӨ. н•ҳм§Җл§Ң м§Ҳнҷҳм—җ л”°лқјм„ңлҠ” кі мЈјнҢҢлҸ„мһҗм Ҳм ңмҲ к°ҷмқҖ мӢңмҲ м Ғ м№ҳлЈҢк°Җ н•„мҡ”н• мҲҳ мһҲлӢӨ. кі мЈјнҢҢлҸ„мһҗм Ҳм ңмҲ мқҖ кі мЈјнҢҢк°Җ л°ңмғқлҗҳлҠ” кёҙ лҸ„мһҗлҘј мӢ¬мһҘм—җ мӮҪмһ…н•ҙ л¶Җм •л§Ҙмқҳ л°ңмғқ л¶Җмң„лҘј м§Җм ём„ң м—Ҷм• лҠ” мӢңмҲ мқҙлӢӨ. м „мӢ л§Ҳм·ЁлҠ” н•ҳм§Җ м•Ҡкі , кҙҖмқ„ мӮҪмһ…н•ҳлҠ” лӢӨлҰ¬ м •л§Ҙ л¶Җмң„м—җ л¶Җ분 л§Ҳм·Ён•ҳм—¬ мӢңмҲ н•ҳл©°, нҶөмҰқкіј мң„н—ҳм„ұмқҖ м ҒмқҖ нҺёмқҙлӢӨ. мӢ¬мһҘмқҙ лҠҗлҰ¬кІҢ лӣ°лҠ” м„ңл§Ҙмқҳ кІҪмҡ°м—җлҠ” м•Ҫл¬јм№ҳлЈҢлҠ” л¶Ҳк°ҖлҠҘн•ҳл©°, лҠҗлҰ° мӢ¬мһҘмқ„ м ңлҢҖлЎң лӣ°кІҢ н•ҳлҠ” мқёкіөмӢ¬мһҘл°•лҸҷкё° мӢңмҲ мқҙ н•„мҡ”н•ҳлӢӨ. мқҙ лҳҗн•ң м „мӢ л§Ҳм·ЁлҠ” н•„мҡ”н•ҳм§Җ м•Ҡкі , м•Ҫ 1мӢңк°„ 30분~2мӢңк°„ мӢңмҲ н•ҳл©°, мӢңмҲ лӢӨмқҢлӮ м Җл…Ғ лҳҗлҠ” 2мқј л’Ө нҮҙмӣҗн•ҳм—¬ мқјмғҒмғқнҷңм—җ ліөк·Җн• мҲҳ мһҲлӢӨ. кёүмӮ¬лҘј мқјмңјнӮӨлҠ” л¬ҙм„ңмҡҙ л¶Җм •л§Ҙмқё мӢ¬мӢӨм„ёлҸҷмқҳ кІҪмҡ° мӮҪмһ…нҳ• м ңм„ёлҸҷкё°лҘј мқёмІҙм—җ мһҘм°©н•ҙ мҳҲл°©н• мҲҳ мһҲлӢӨ. кёүмӮ¬лҘј мқјмңјнӮӨлҠ” л¶Җм •л§Ҙмқҙ л°ңмғқн•ҳл©ҙ мһҗлҸҷмңјлЎң м „кё° 충격мқ„ лӮҙліҙлӮҙ л¶Җм •л§Ҙмқ„ л©Ҳ추кІҢ н•ңлӢӨ. мӢңмҲ мӢңк°„мқҖ 1мӢңк°„ 30분 м •лҸ„мқҙл©° мӢңмҲ 2мқј л’Ө нҮҙмӣҗн•ҳм—¬ мқјмғҒмғқнҷңм—җ ліөк·Җн• мҲҳ мһҲлӢӨ.
-
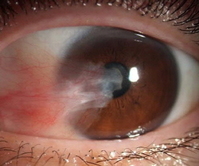
мөңк·ј к°ңк·ёл§Ё к№ҖмҳҒмІ мқҙ ліёмқёмқҙ 진н–үн•ҳлҠ” лқјл””мҳӨл°©мҶЎм—җ м„ кёҖлқјмҠӨлҘј м“°кі л“ұмһҘн•ҙ нҷ”м ңлҘј лӘЁм•ҳлӢӨ. н•ң мІӯм·Ёмһҗк°Җ м„ кёҖлқјмҠӨлҘј м“ҙ мқҙмң лҘј 묻мһҗ к№Җ м”ЁлҠ” м–ҙлҰ° мӢңм Ҳл¶Җн„° к°•н•ң н–Үл№ӣ(мһҗмҷём„ )м—җ л§Һмқҙ л…ём¶ңлҸј кө°лӮ к°ңк°Җ мғқкІЁ мҲҳмҲ мқ„ л°ӣм•ҳлӢӨкі л°қнҳ”лӢӨ.кө°лӮ к°ңлҠ” мӢӨлӘ…мқ„ мқјмңјнӮӨлҠ” м•Ҳм§ҲнҷҳмқҖ м•„лӢҲм§Җл§Ң лҜёмҡ©мғҒ л¬ём ңлҘј мқјмңјмјң лҢҖмқёкҙҖкі„м—җ мҳҒн–Ҙмқ„ лҜём№ҳкі , мӢ¬н•ҙм§Ҳ кІҪмҡ° мӢңл Ҙм Җн•ҳлҘј мң л°ңн•ҙ мқјмғҒмғқнҷңм—җ л¶ҲнҺёмқ„ мӨ„ мҲҳ мһҲлӢӨ. мһҗмҷём„ кіј мң м „м Ғ мҡ”мқёмқҙ мЈјмҡ” мӣҗмқёмңјлЎң м•Ңл Өм ё мһҲлӢӨ. мқҙмҷҖ н•Ёк»ҳ лЁјм§Җ, л°”лһҢ, лӘЁлһҳ, кұҙмЎ°н•Ём—җ мқҳн•ҙ мң л°ңлҗҳлҠ” лҜём„ён•ң мҷёмғҒл“ӨлҸ„ мӣҗмқёмқҙ лҗ мҲҳ мһҲлӢӨ. кө°лӮ к°ңлҠ” мң„лҸ„мғҒ м ҒлҸ„ мқёк·ј, мқјмЎ°лҹүмқҙ л§ҺмқҖ л°”лӢ·к°Җм—җм„ң мӮ¬лҠ” мӮ¬лһҢл“Ө, мӢӨмҷём—җм„ң мқјн•ҳлҠ” мӮ¬лһҢл“Ө, м—¬мһҗліҙлӢӨлҠ” лӮЁмһҗм—җкІҢм„ң л°ңмғқлҘ мқҙ лҶ’мңјл©°, лӮҳмқҙк°Җ л§Һмқ„мҲҳлЎқ мң лі‘лҘ мқҙ лҶ’м•„м§ҖлҠ”лҚ°, 20~40м„ём—җм„ң к°ҖмһҘ л°ңмғқлҘ мқҙ лҶ’лӢӨ.мқөмғҒнҺё(зҝјзӢҖзүҮ)мқҙлқјкі лҸ„ л¶ҖлҘҙлҠ” кө°лӮ к°ңлҠ” кІ°л§үмқҳ нҮҙн–үм„ұ ліҖнҷ”лЎң мқён•ҙ м•Ҳкө¬мқҳ м•ҲмӘҪ нҳ№мқҖ л°”к№ҘмӘҪ нқ°мһҗмң„м—җм„ңл¶Җн„° к°Ғл§ү мӨ‘мӢ¬л¶ҖлҘј н–Ҙн•ҙ 섬мң нҳҲкҙҖмқҙ мҰқмӢқлҗҳм–ҙ кІҖмқҖ лҲҲлҸҷмһҗк°Җ мӮјк°Ғнҳ• лӘЁм–‘мңјлЎң н•ҳм–—кІҢ ліҖн•ҳлҠ” м§ҲнҷҳмқҙлӢӨ. лҢҖл¶Җ분мқҙ кІ°л§үм—җм„ң к°Ғл§ү мӘҪмңјлЎң нҷ•мһҘн•ҳлҠ” лӮ к°ң лӘЁм–‘мқҙм–ҙм„ң л¶ҷ여진 мқҙлҰ„мқҙ кө°лӮ к°ңмқҙлӢӨ.кө°лӮ к°ңлҠ” мһҰмқҖ 충нҳҲкіј мӢңл Ҙм Җн•ҳлҘј мң л°ңн•ҳкі лҲҲлҸҷмһҗм—җ н•ҳм–Җ л§үмқҙ мғқкёҙ кІғмІҳлҹј ліҙмқҙкё° л•Ңл¬ём—җ лҜёкҙҖмғҒ л¬ём ңк°Җ лҗңлӢӨ. мҰқмғҒмқҙ мӢ¬н•ҙм§Ҳ кІҪмҡ° мӢңм•јлҘј к°Җл Өм„ң мқјмғҒмғқнҷңм—җ м§ҖмһҘмқ„ мҙҲлһҳн•ҳл©°, л°ұлӮҙмһҘ мҰқмғҒкіј мң мӮ¬н•ҳкІҢ лҲҲмқҙ м№Ём№Ён•ҙм§ҖлҠ” нҳ„мғҒмқҙ лӮҳнғҖлӮңлӢӨ. н•ҳм–Җ л§үмқҙ лҲҲмқ„ лҚ®кё° л•Ңл¬ём—җ мқјл¶Җм—җм„ңлҠ” мқҙлҘј л°ұнғң(зҷҪиӢ”)лЎң л¶ҖлҘҙл©ҙм„ң л°ұлӮҙмһҘкіј нҳјлҸҷн•ҳкё°лҸ„ н•ҳм§Җл§Ң м „нҳҖ лӢӨлҘё м§ҲнҷҳмқҙлӢӨ.кө°лӮ к°ңлҠ” мҲҳмҲ мқҙ м–ҙл өм§ҖлҠ” м•ҠмңјлӮҳ 60м„ё мқҙм „м—җ мҲҳмҲ мқ„ л°ӣмңјл©ҙ мһ¬л°ңлҘ мқҙ лҶ’лӢӨ. мқҙлҠ” м ҠмқҖ мӮ¬лһҢл“Өмқҙ л…ёл…„мёөліҙлӢӨ м„ёнҸ¬мқҳ мһ¬мғқл Ҙмқҙ к°•н•ҳкё° л•Ңл¬ёмқҙлӢӨ. л”°лқјм„ң, кө°лӮ к°ңмқҳ к°Ғл§ү м№ЁлІ” м •лҸ„к°Җ мӢ¬н•ҳм§Җ м•ҠмқҖ лҚ°лҸ„ лӢЁм§Җ мқҙл¬јк°җмқҙлӮҳ лҜёмҡ©мғҒмқҳ мқҙмң лЎң мҲҳмҲ мқ„ мӢңн–үн•ҳлҠ” кІғмқҖ л°”лһҢм§Ғн•ҳм§Җ м•ҠлӢӨ. мҷңлғҗн•ҳл©ҙ мҲҳмҲ нӣ„м—җ мһ¬л°ңн•ҳл©ҙ мІҳмқҢліҙлӢӨ лҚ” к°Ғл§ү мӨ‘мӢ¬ к°Җк№Ңмқҙ м№ЁлІ”н• мҲҳ мһҲкё° л•Ңл¬ёмқҙлӢӨ. н•ҳм§Җл§Ң кө°лӮ к°ңк°Җ к°Ғл§ү мӨ‘мӢ¬л¶Җк№Ңм§Җ м№ЁлІ”н•ҙ мӢңл Ҙм—җ мҳҒн–Ҙмқ„ мЈјкұ°лӮҳ мӢ¬н•ң лӮңмӢңк°Җ мғқкёҙ кІҪмҡ°, л‘җк»ҚкІҢ мһҗлқјм„ң лҲҲмқҳ мӣҖм§Ғмһ„мқ„ л°©н•ҙн•ҳлҠ” кІҪмҡ°м—җлҠ” лӮҳмқҙмҷҖ мғҒкҙҖм—Ҷмқҙ мҲҳмҲ мқ„ л°ӣм•„м•ј н•ңлӢӨ. кө°лӮ к°ң м ңкұ° мҲҳмҲ мқҖ кІ°л§ү л¶Җмң„л§Ң л¶Җ분м Ғ л§Ҳм·ЁлҘј н•ң мғҒнғңм—җм„ң к°Ғл§үкіј кІ°л§үмқ„ лҚ®кі мһҲлҠ” 섬мң нҳҲкҙҖм„ұ мЎ°м§Ғмқ„ м ңкұ°н•ңлӢӨ. лӢЁмҲңнһҲ кө°лӮ к°ңл§Ң м ңкұ°н•ҳкі кіөл§үмқ„ к·ёлҢҖлЎң л…ём¶ңмӢңнӮӨл©ҙ мһ¬л°ңлҘ мқҙ л§Өмҡ° лҶ’лӢӨ. л•Ңл¬ём—җ л…ём¶ңлҗң кіөл§үмқ„ мЈјліҖмқҳ кІ°л§үмқ„ лӢ№кІЁм„ң лҚ®кұ°лӮҳ лі‘ліҖкіј л–Ём–ҙ진 лӢӨлҘё л¶Җмң„мқҳ кІ°л§үмқ„ л–јм–ҙм„ң лҚ®м–ҙмЈјлҠ” мһҗк°ҖкІ°л§үмқҙмӢқмҲҳмҲ л°©лІ•мқ„ мӢңн–үн•ҙм•ј к°ҖмһҘ мһ¬л°ңлҘ мқҙ лӮ®лӢӨ.к№Җм•Ҳкіјлі‘мӣҗ к°Ғл§үм„јн„° кі кІҪлҜј м „л¬ёмқҳлҠ” вҖңк°•н•ң н–Үл№ӣ(мһҗмҷём„ )мқҙ кө°лӮ к°ңмқҳ мӣҗмқёмқҙ лҗ мҲҳ мһҲмңјлҜҖлЎң м•јмҷё нҷңлҸҷ мӢңм—җ мһҗмҷём„ м°ЁлӢЁ м•ҲкІҪмқ„ м°©мҡ©н•ҳлҠ” кІғмқҙ лҸ„мӣҖмқҙ лҗңлӢӨ.вҖқл©°, вҖңкө°лӮ к°ңлҠ” мҲҳмҲ нӣ„м—җ н•ң лІҲ мһ¬л°ңн•ҳл©ҙ мһ¬мҲҳмҲ мқ„ н•ҙлҸ„ лҳҗлӢӨмӢң мһ¬л°ңн• нҷ•лҘ мқҙ л§Өмҡ° лҶ’мңјлҜҖлЎң мІҳмқҢ мҲҳмҲ мқ„ л°ӣмқ„ л•Ң мһ¬л°ңлҘ мқҙ лӮ®мқҖ мһҗк°ҖкІ°л§үмқҙмӢқмҲ л°©лІ•мңјлЎң мҲҳмҲ мқ„ л°ӣлҠ” кІғмқҙ мӨ‘мҡ”н•ҳлӢӨвҖқкі л§җн–ҲлӢӨ.
-
-

н–„, мҶҢмӢңм§Җ, лІ мқҙм»Ё м „ м„ұ분мқ„ ліҙл©ҙ, кјӯ л“Өм–ҙ мһҲлҠ” мӢқн’ҲмІЁк°Җл¬ј мӨ‘ н•ҳлӮҳк°Җ м•„м§ҲмӮ°лӮҳнҠёлҘЁмқҙлӢӨ. н•ҳм§Җл§Ң м•„м§ҲмӮ°лӮҳнҠёлҘЁмқҖ м•”мқ„ мқјмңјнӮ¬ мҲҳ мһҲлӢӨкі н•ҙм„ң л…јлһҖмқҙ лҗҗлҚҳ л¬јм§ҲмқҙлӢӨ. м•„м§ҲмӮ°лӮҳнҠёлҘЁмқҙ нҸ¬н•Ёлҗң мӢқн’Ҳмқ„ лЁ№м–ҙлҸ„ кҙңм°®мқҖ кұёк№Ң? м•„м§ҲмӮ°лӮҳнҠёлҘЁм—җ лҢҖн•ң 진мӢӨмқ„ м•Ңм•„ліҙмһҗ.в—Үм•„м§ҲмӮ°лӮҳнҠёлҘЁ, л°ңм•”м„ұ мһ…мҰқ м•Ҳ лҸјм•„м§ҲмӮ°лӮҳнҠёлҘЁмқҙ м•”мқ„ мң л°ңн• мҲҳ мһҲлӢӨлҠ” л…јлһҖмқҙ мһҲм—ҲмңјлӮҳ, мқҙлҠ” мӮ¬мӢӨмқҙ м•„лӢҲлӢӨ. м•„м§ҲмӮ°лӮҳнҠёлҘЁ мһҗмІҙлҠ” л°ңм•”м„ұмқҙ м—ҶлӢӨ. м •нҷ•нһҲ м •лҰ¬н•ҳмһҗл©ҙ, м•„м§ҲмӮ°лӮҳнҠёлҘЁкіј мңЎлҘҳ лӢЁл°ұм§Ҳ мӨ‘ м•„лҜј м„ұ분мқҙ кІ°н•©н•ҳл©ҙм„ң мғқкё°лҠ” 'лӢҲнҠёлЎңмӮ¬лҜј'мқҙ л°ңм•” л¬јм§ҲмқҙлӢӨ. көӯлӮҙм—җм„ңлҠ” мҳ¬н•ҙ 1мӣ” лҰ¬нҢңн”јмӢ н•Ёмң кІ°н•өм№ҳлЈҢм ңм—җм„ң лӢҲнҠёлЎңмӮ¬лҜј кі„м—ҙ л¶ҲмҲңл¬јмқҙ кІҖм¶ңлҸј л…јлһҖмқ„ л№ҡкё°лҸ„ н–ҲлӢӨ.лӢӨл§Ң, көӯлӮҙ мң нҶө мӨ‘мқё мӢқн’Ҳ мӨ‘ м•„м§ҲмӮ°лӮҳнҠёлҘЁмқҙ нҸ¬н•Ёлҗң мқҢмӢқмқҖ м•ҲмӢ¬н•ҳкі лЁ№м–ҙлҸ„ лҗңлӢӨ. мҡ°лҰ¬лӮҳлқјм—җм„ң мң нҶө мӨ‘мқё мӢқн’Ҳ мӨ‘ м•„м§ҲмӮ°лӮҳнҠёлҘЁмқҙ нҸ¬н•Ёлҗң мҶҢмӢңм§Җ, к°ҖкіөмңЎ, лӘ…лһҖм “ л“ұмқҖ м•Ҳм „мӮ¬мҡ© кё°мӨҖмқҙ м •н•ҙм ё мһҲлӢӨ.мң лҹҪмӢқн’Ҳм•Ҳм „мІӯ(efsa)лҸ„ м•„м§ҲмӮ°лӮҳнҠёлҘЁмқҖ 2017л…„ "мқјмғҒм Ғмқё мҲҳмӨҖмңјлЎң м„ӯм·Ён•ҳл©ҙ, л°ңм•”м„ұ л¬ём ңлҠ” м—ҶлӢӨ"кі л°қнҳ”лӢӨ. көӯм ңм•”м—°кө¬мҶҢ(IARC)лҠ” "мӮ¬лһҢм—җ лҢҖн•ң л°ңм•”м„ұмқҙ мһ…мҰқлҗҳм§Җ м•Ҡм•ҳлӢӨ"кі л°қнҳ”лӢӨ.м „л¬ёк°Җл“ӨмқҖ м•„м§ҲмӮ°лӮҳнҠёлҘЁмқҖ л§Өмқј лЁ№м–ҙлҸ„ мң„н—ҳн•ҳм§Җ м•ҠлӢӨкі н•ңлӢӨ. мӢқм•ҪмІҳлҠ” "м•„м§ҲмӮ°лӮҳнҠёлҘЁмқҖ мІҙлӮҙм—җм„ң л№ лҘҙкІҢ лҢҖмӮ¬лҸј лҢҖл¶Җ분 мҶҢліҖмқ„ нҶөн•ҙ л°°м¶ңлҗҳкё° л•Ңл¬ём—җ лӘём—җ мҢ“мқҙм§Җ м•ҠлҠ”лӢӨ"кі м„ӨлӘ…н–ҲлӢӨ. мқҙм–ҙ "м•„м§ҲмӮ°м—јмқҖ мӢңкёҲм№ҳ, м•„мҠӨнҢҢлқјкұ°мҠӨ, кі м¶”, л¬ҙ, мЎ°к°ң л“ұм—җлҸ„ мІңм—°м—җлҸ„ мЎҙмһ¬"н•ңлӢӨкі л°қнҳ”лӢӨ.в—Үм•„м§ҲмӮ°лӮҳнҠёлҘЁ, мӢқмӨ‘лҸ… мҳҲл°© нҡЁкіј мһҲм–ҙм•„м§ҲмӮ°лӮҳнҠёлҘЁмқҙ м•Ҳм „н•ң мӢқн’ҲмІЁк°Җл¬јмқҙлқјкі лҠ” н•ҳм§Җл§Ң, мӢқн’ҲмІЁк°Җл¬јмқҖ лҗҳлҸ„лЎқ мөңмҶҢн•ңмңјлЎң м„ӯм·Ён•ҳкі мӢ¶мқҖ кІҢ мҶҢ비мһҗмқҳ л§ҲмқҢмқҙлӢӨ. к·ёлҹјм—җлҸ„ м•„м§ҲмӮ°лӮҳнҠёлҘЁмқҙ лҢҖл¶Җ분мқҳ к°ҖкіөмңЎм—җ л“Өм–ҙк°ҖлҠ” мқҙмң к°Җ л¬ҙм—Үмқјк№Ң?м•„м§ҲмӮ°лӮҳнҠёлҘЁмқҳ мӢқмӨ‘лҸ… л°Ҹ ліҖмғүмқ„ л°©м§Җ нҡЁкіј л•Ңл¬ёмқҙлӢӨ. м•„м§ҲмӮ°лӮҳнҠёлҘЁмқҖ нҶөмЎ°лҰј л“ұ н”јмӮ°мҶҢм„ұ мғҒнғңм—җм„ң мһҗлқјлҠ” ліҙнҲҙлҰ¬лҲ„мҠӨк· мқҳ мғқмңЎм–өм ң нҡЁкіјк°Җ мһҲм–ҙ мӢқмӨ‘лҸ…мқ„ мҳҲл°©н•ҳлҠ” м—ӯн• мқ„ н•ңлӢӨ. лҳҗн•ң мңЎлҘҳк°Җ н–„, мҶҢмӢңм§Җ л“ұмңјлЎң к°ҖкіөлҗҳлҠ” кіјм •м—җм„ң мғүмқҙ ліҖм§Ҳн•ҳлҠ” кІғмқ„ л§үм•„ кі мң мқҳ мғүмқ„ мң м§Җн•ҙмӨҖлӢӨ.
-

-
кё°мҳЁмқҙ мҳӨлҘҙл©ҙм„ң м—¬лҰ„ л¶ҲмІӯк°қ вҖҳлӘЁкё°вҖҷлҸ„ мЎ°кёҲм”© лӘЁмҠөмқ„ л“ңлҹ¬лӮҙкі мһҲлӢӨ. лӘЁкё°м—җ л¬јлҰ¬л©ҙ л¬јлҰ° мһҗлҰ¬к°Җ л¶Җм–ҙмҳӨлҘҙл©ҙм„ң к°Җл ӨмӣҖмқ„ лҠҗлҒјкІҢ лҗҳлҠ”лҚ°, мқҙлЎң мқён•ҙ н”јл¶ҖлҘј кі„мҶҚ кёҒлҠ” кІғмқҖ л¬јлЎ , мҲҳл©ҙ мӨ‘ м§ҖмҶҚлҗҳлҠ” к°Җл ӨмӣҖ л•Ңл¬ём—җ мһ мқ„ м„Өм№ҳлҠ” кІҪмҡ°лҸ„ мһҲлӢӨ. мӢ¬н•ҳл©ҙ л¬јлҰ° л¶Җмң„ мЈјліҖмқҙ нҒ¬кІҢ л¶Җм–ҙмҳӨлҘҙкұ°лӮҳ л¶Җкё°к°Җ мһҘкё°к°„ м§ҖмҶҚлҗҳкі нҷ”лҒҲкұ°лҰјмқҙ лҠҗк»ҙм§Җкё°лҸ„ н•ңлӢӨ. мқҙ кІҪмҡ° вҖҳлӘЁкё°м•Ңл ҲлҘҙкё°(мҠӨнӮӨн„°мҰқнӣ„кө°)вҖҷлҘј мқҳмӢ¬н•ҙлҙҗм•ј н•ңлӢӨ.лӘЁкё°м•Ңл ҲлҘҙкё°к°Җ мһҲлҠ” мӮ¬лһҢмқҖ в–Іл¶Җкё° в–Ім§ҖмҶҚкё°к°„ ▲물집 л°ңмғқ м—¬л¶Җ л“ұм—җм„ң м°ЁмқҙлҘј ліҙмқёлӢӨ. мқјл°ҳм Ғмқё кІҪмҡ° лӘЁкё°м—җ л¬јлҰ¬л©ҙ н”јл¶Җк°Җ мӮҙм§қ 붓м§Җл§Ң, лӘЁкё°м•Ңл ҲлҘҙкё°к°Җ мһҲмңјл©ҙ мҶҗл“ұмқ„ л¬јл ёмқ„ л•Ң мҶҗ м „мІҙк°Җ л№Ёк°ңм§Җкі л°ңлӘ©мқ„ л¬јл ёмқ„ л•Ң лӢӨлҰ¬к°Җ 붓лҠ” л“ұ л¶Җкё°к°Җ лҲҲм—җ лқҢ м •лҸ„лЎң мӢ¬н•ҳлӢӨ. лҳҗ л¬јлҰ° мһҗкөӯкіј к°Җл ӨмӣҖмқҙ мқҙнӢҖ мқҙмғҒ м§ҖмҶҚлҗҳкё°лҸ„ н•ңлӢӨ. м ңл•Ң м№ҳлЈҢн•ҳм§Җ м•Ҡмңјл©ҙ 10мқј мқҙмғҒ мқҙм–ҙм§Җкі , мӢ¬н•ҳл©ҙ 물집мқҙ мғқкё°лҠ” кІҪмҡ°лҸ„ мһҲлӢӨ.мқҙ к°ҷмқҖ мҰқмғҒмқ„ ліҙмқёлӢӨл©ҙ лі‘мӣҗмқ„ л°©л¬ён•ҙ 진лӢЁВ·м№ҳлЈҢлҘј л°ӣлҸ„лЎқ н•ңлӢӨ. мӢ¬н•ң л¶Җкё°лӮҳ 물집мқ„ л°©м№ҳн• кІҪмҡ° 2м°Ё к°җм—јк№Ңм§Җ л°ңмғқн• мҲҳ мһҲлӢӨ. нҠ№нһҲ лӘЁкё°м•Ңл ҲлҘҙкё°лҠ” л©ҙм—ӯмІҙкі„к°Җ мҷ„м „нһҲ л°ңлӢ¬н•ҳм§Җ м•ҠмқҖ м–ҙлҰ°мқҙм—җкІҢ мһҳ л°ңмғқн•ҳлҜҖлЎң, к°Җм •м—җм„ңлӮҳ м•јмҷёнҷңлҸҷ мӨ‘ м–ҙлҰ° мһҗл…Җ лҳҗлҠ” н•ҷмғқмқҙ мҰқмғҒмқ„ нҳёмҶҢн•ңлӢӨл©ҙ мҰүмӢң лі‘мӣҗмқ„ л°©л¬ён•ҳлҠ” кІҢ мўӢлӢӨ. лі‘мӣҗм—җм„ңлҠ” мҰқмғҒм—җ л”°лқј н•ӯмғқм ң м—°кі , мҠӨн…ҢлЎңмқҙл“ңм ң л“ұмқ„ мӮ¬мҡ©н•ҙ м№ҳлЈҢн•ңлӢӨ.нҸүмҶҢ лӘЁкё°м—җ л¬јлҰ¬м§Җ м•Ҡмңјл Өл©ҙ ліёкІ©м Ғмқё м—¬лҰ„мқҙ мҳӨкё° м „м—җ 방충л§қкіј м°ҪнӢҖ к°ҖмһҘмһҗлҰ¬ л¬јкө¬л©Қ, лІ лһҖлӢӨ л°°мҲҳкҙҖ, нҷ”мһҘмӢӨ н•ҳмҲҳкҙҖ л“ұмқ„ м •л№„н•ҳлҸ„лЎқ н•ңлӢӨ. нҠ№нһҲ кіјкұ° лӘЁкё°м—җ л¬јлҰ° л’Ө мӢ¬н•ҳкІҢ 붓кұ°лӮҳ л”°к°Җмӣ лӢӨл©ҙ лӘЁкё°м•Ңл ҲлҘҙкё°мқј мҲҳ мһҲмңјлҜҖлЎң к°Ғлі„нһҲ мЈјмқҳн•ҙм•ј н•ңлӢӨ. лӘЁкё°к°Җ л§ҺмқҖ кіім—җ к°Ҳ л•ҢлҠ” нҢ”лӢӨлҰ¬лҘј лҚ®лҠ” кёҙ мҳ·мқ„ мһ…кі лӘЁкё° кё°н”ј мҠӨн”„л ҲмқҙлҘј мӮ¬мҡ©н•ҳлҸ„лЎқ н•ңлӢӨ. лӘЁкё°м—җ л¬јл Ө к°Җл өлҚ”лқјлҸ„ кі„мҶҚ кёҒлҠ” кІғмқҖ мўӢм§Җ м•ҠлӢӨ. н”јл¶ҖлҘј кіјлҸ„н•ҳкІҢ кёҒмқ„ кІҪмҡ° лӮҙл¶Җ мЎ°м§Ғ мҶҗмғҒмқҙ мӢ¬н•ҙм§Җл©ҙм„ң м—јмҰқ л°ҳмқ‘л¬јм§Ҳмқҙ лҚ” 분비лҸј нҳҲкҙҖмқҙ л¶Җн’Җм–ҙ мҳӨлҘҙлҠ” м •лҸ„лӮҳ к°Җл ӨмӣҖмқҙ мӢ¬н•ҙм§Ҳ мҲҳ мһҲкё° л•Ңл¬ёмқҙлӢӨ. к°Җл ӨмӣҖмқ„ мӨ„мқҙкі мӢ¶лӢӨл©ҙ нҢҪм°Ҫлҗң нҳҲкҙҖмқ„ мҲҳ축мӢңнӮӨлҠ” лғүм°ңм§Ҳмқҙ лҸ„мӣҖмқҙ лҗ мҲҳ мһҲлӢӨ.н•ңнҺё, мқјл°ҳм ҒмңјлЎң лӘЁкё°м—җ л¬јлҰ° нӣ„ н”јл¶Җк°Җ л¶“кі к°Җл Өмҡҙ кІғ лҳҗн•ң мқјмў…мқҳ м•Ңл ҲлҘҙкё° л°ҳмқ‘мңјлЎң ліј мҲҳ мһҲлӢӨ. лӘЁкё°м—җ л¬јлҰ¬л©ҙ лӘЁкё°мқҳ м№Ё(нғҖм•Ў)мқҙ лӘём—җ л“Өм–ҙмҳӨлҠ”лҚ°, мқҙлҘј мІҙлӮҙ л©ҙм—ӯм„ёнҸ¬л“Өмқҙ мң„н—ҳн•ң мҷёл¶Җ л¬јм§ҲлЎң мқёмӢқн•ҙ м—јмҰқ л°ҳмқ‘л¬јм§Ҳмқҙ 분비лҗҳкі нҳҲкҙҖмқҙ л¶Җн’Җм–ҙ мҳӨлҘҙл©ҙм„ң к°Җл ӨмӣҖмқ„ лҠҗлҒјкІҢ лҗңлӢӨ.
-

-

м•„л¬ҙлҰ¬ кё°м–өл Ҙмқҙ мўӢмқҖ мӮ¬лһҢмқҙлқјлҸ„ л¬ҙмһ‘м • мҷёмҡ°лҠ” л°©лІ•мқҖ н•ңкі„к°Җ мһҲлӢӨ. мөңк·ј нҳёмЈј мӣҗмЈјлҜјмқҳ кё°м–өлІ•мқҙ лӢЁкё° кё°м–өм—җ нҡЁкіјм ҒмқҙлқјлҠ” м—°кө¬к°Җ лӮҳмҷ”лӢӨ.нҳёмЈј лӘЁлӮҳмӢңлҢҖн•ҷ лҶҚмҙҢ ліҙкұҙ н•ҷкөҗ лӢӨ비л“ң л Ҳм Җ(David Reser) көҗмҲҳнҢҖмқҖ 76лӘ…мқҳ мқҳлҢҖмғқмқ„ лҢҖмғҒмңјлЎң мўӢмқҖ м•”кё°лІ•мқҙлқјкі мһҳ м•Ңл Ө진 вҖҳмһҘмҶҢ кё°м–өлІ•вҖҷ(Memory palace)кіј нҳёмЈј мӣҗмЈјлҜј кё°м–өлІ•мқҳ нҡЁмңЁм„ұмқ„ 비көҗ 분м„қн–ҲлӢӨ. м—°кө¬нҢҖмқҖ кё°м–өлІ•мқ„ м•Ңл ӨмЈјкё° м „ 20к°ңмқҳ лӮҳ비 мқҙлҰ„мқ„ мЈјкі 10분 лҸҷм•Ҳ кё°м–өн•ҳлҸ„лЎқ н–ҲлӢӨ. кІ°кіјлҘј кё°лЎқн•ң л’Ө, м°ёк°ҖмһҗлҘј 3к·ёлЈ№мңјлЎң лӮҳлҲ н•ң к·ёлЈ№мқҖ мһҘмҶҢ кё°м–өлІ•, н•ң к·ёлЈ№мқҖ нҳёмЈј мӣҗмЈјлҜј кё°м–өлІ•мқ„ нӣҲл Ёл°ӣкІҢ н•ҳкі , н•ң к·ёлЈ№мқҖ м–ҙл–Ө кё°м–өлІ• кҙҖл Ё нӣҲл Ёмқ„ м ңкіөн•ҳм§Җ м•ҠмқҖ мұ„лЎң 30분 лҸҷм•Ҳ лӢӨмӢң мҷёмҡ°кІҢ н–ҲлӢӨ.мһҘмҶҢ кё°м–өлІ•мқҖ кі лҢҖ к·ёлҰ¬мҠӨм—җм„ң мң лһҳлҗң кё°м–өлІ•мңјлЎң мҡ°лҰ¬к°Җ м№ңмҲҷн•ң кіөк°„м—җ кё°м–өн•ҳкі мӢ¶мқҖ лӮҙмҡ©мқ„ м ҖмһҘн–ҲлӢӨк°Җ кәјлӮҙ м“°лҠ” л°©лІ•мқҙлӢӨ. мҳҲлҘј л“Өм–ҙ вҖҳл”ёкё°, лӢ№к·ј, мҲҳл°•, м°ёмҷё, л©ңлЎ вҖҷмқ„ мҷёмӣҢм•ј н•ңлӢӨл©ҙ м№ңмҲҷн•ң мһҘмҶҢмқё 집мқ„ л– мҳ¬лҰ° л’Ө л”ёкё°лҠ” кұ°мӢӨ мҶҢнҢҢ, лӢ№к·јмқҖ кұ°мӢӨ TV, мҲҳл°•мқҖ л¶Җм—Ң мӢқнғҒ, м°ёмҷёлҠ” л¶Җм—Ң мӢұнҒ¬лҢҖ, л©ңлЎ мқҖ нҷ”мһҘмӢӨ ліҖкё° л“ұмқ„ л‘җлҠ” кІғмқҙлӢӨ. мқҙнӣ„ лЁёлҰҝмҶҚмңјлЎң 집мқ„ н•ң л°”нҖҙ лҸҢл©ҙм„ң кё°м–өн•ңлӢӨ. м№ңмҲҷн•ң мһҘмҶҢлҠ” көімқҙ 집мқҙ м•„лӢҲм–ҙлҸ„ лҗңлӢӨ. м—°кө¬нҢҖмқҖ мһҘмҶҢ кё°м–өлІ•м—җ лҢҖн•ҙ 충분нһҲ м„ӨлӘ…н•ң л’Ө лӮҳ비 мқҙлҰ„мқ„ мһҗмӢ л§Ңмқҳ кіөк°„м—җ л‘җлҸ„лЎқ н–ҲлӢӨ.
-

нҳҲм••мқҖ нҳёнқЎВ·мҠӨнҠёл ҲмҠӨВ·м•Ҫл¬јВ·нҷҳкІҪВ·мқјмӨ‘ ліҖнҷ”м—җ л”°лқј мёЎм • мҲҳм№ҳмқҳ ліҖлҸҷмқҙ мһҲмқ„ мҲҳ мһҲлӢӨ. 진лЈҢмӢӨм—җм„ң н•ңл‘җ лІҲ мёЎм •лҗң нҳҲм••мқ„ кё°мӨҖмңјлЎң кі нҳҲм••мқҳ 진лӢЁкіј м•Ҫл¬ј мЎ°м Ҳмқ„ кІ°м •н•ңлӢӨл©ҙ, нҷҳмһҗм—җкІҢ л¶Җм Ғм Ҳн•ң 진лӢЁмқ„ лӮҙлҰ¬кұ°лӮҳ, л¶Ҳн•„мҡ”н•ң м№ҳлЈҢлҘј мҙҲлһҳн• мҲҳ мһҲлӢӨ. мқҙмІҳлҹј 진лЈҢмӢӨм—җм„ң мёЎм •н•ҳлҠ” нҳҲм••мқҳ м ңн•ңм җмңјлЎң мқён•ҙ к°Җм •нҳҲм••мқҳ мӨ‘мҡ”м„ұмқҙ лҶ’м•„м§Җкі мһҲлӢӨ. 진лЈҢмӢӨ нҳҲм••ліҙлӢӨ к°Җм •нҳҲм••мқҙ н–Ҙнӣ„ л°ңмғқн• мӢ¬лҮҢнҳҲкҙҖм§Ҳнҷҳ мҳҲмёЎм—җ лҸ„мӣҖмқҙ лҗңлӢӨлҠ” кІғмқҖ м—¬лҹ¬ м—°кө¬лҘј нҶөн•ҙ мһ…мҰқлҗҗлӢӨ. мөңк·ј лҢҖн•ңкі нҳҲм••н•ҷнҡҢ мҶҢмҶҚ к°Җм •нҳҲм••нҸ¬лҹјм—җм„ң вҖҳк°Җм •нҳҲм•• кҙҖлҰ¬м§Җм№ЁвҖҷмқ„ лӮҙлҶЁлӢӨ. м§Җм№Ём„ңм—җлҠ” к°Җм •нҳҲм•• мёЎм •мқҳ нҡЁмҡ©м„ұкіј л°©лІ• л“ұм—җ лҢҖн•ҙ лӢҙм•ҳлӢӨ. в—Үк°Җм •нҳҲм••, мҷң мӨ‘мҡ”н•ңк°Җк°Җм •нҳҲм••мқҖ 진лЈҢмӢӨ нҳҲм••л§ҢмңјлЎң мүҪкІҢ 진лӢЁн• мҲҳ м—ҶлҠ” л°ұмқҳкі нҳҲм••, к°Җл©ҙкі нҳҲм•• л“ұмқ„ нҢҗлӢЁн•ҳм—¬ нҡЁкіјм Ғмқё кі нҳҲм•• кҙҖлҰ¬м—җ нҷңмҡ©н• мҲҳ мһҲлӢӨ. нҠ№нһҲ к°Җм •нҳҲм••мқҖ 24мӢңк°„ мёЎм •н•ҳлҠ” нҷңлҸҷнҳҲм••м—җ 비н•ҙ нҳҲм••мқҳ ліҖлҸҷм„ұмқ„ нҸүк°Җн•ҳкё° м Ғм Ҳн•ҳл©°, кі нҳҲм••м—җ л”°лҘё мһҘкё°мҶҗмғҒ л°Ҹ мӢ¬нҳҲкҙҖкі„ м§Ҳнҷҳ л°ңмғқмқ„ лҚ” мһҳ мҳҲмёЎн• мҲҳ мһҲлӢӨ. 15~30분 к°„кІ©мңјлЎң л°ҳліөн•ҙм„ң нҳҲм••мқ„ мёЎм •н•ң нӣ„ нҸүк· м№ҳлҘј кө¬н•ҳлҠ” вҖҳнҷңлҸҷнҳҲм••вҖҷмқҙ мһҲм§Җл§Ң к°ңмӣҗк°Җм—җм„ңлҠ” мёЎм •мқҙ м–ҙл ӨмӣҢ нҷңмҡ©лҸ„к°Җ лӮ®мқҖ лӢЁм җмқҙ мһҲлӢӨ.лҳҗн•ң 진лЈҢмӢӨнҳҲм•• мёЎм •л§ҢмңјлЎң лҶ“м№ мҲҳ мһҲлҠ” м•„м№ЁнҳҲм••мқҳ м •лҸ„лҘј нҸүк°Җн• мҲҳ мһҲлӢӨ. нҷҳмһҗ мҠӨмҠӨлЎң мһҗмӢ мқҳ нҳҲм•• мҲҳм№ҳлҘј мқём§Җн•ЁмңјлЎңмҚЁ м•Ҫл¬ј мҲңмқ‘лҸ„лҘј к°ңм„ мӢңмјң нҳҲм•• мЎ°м ҲлҘ мқ„ н–ҘмғҒмӢңнӮ¬ мҲҳ мһҲлӢӨ. л¬ҙм—ҮліҙлӢӨ к°Җм •нҳҲм••мңјлЎң мёЎм •лҗң нҳҲм••мқҖ 진лЈҢмӢӨ нҳҲм••м—җ 비н•ҙ мӢ¬нҳҲкҙҖ м§Ҳнҷҳмқҳ л°ңмғқ мң„н—ҳ мҳҲмёЎл Ҙмқҙ лҚ” лҶ’мқҖ кІғмңјлЎң ліҙкі лҗҳкі мһҲлӢӨ. мқҙм—җ л”°лқј мөңк·јм—җ к°ңм •лҗң лҜёкөӯ, мң лҹҪ, мқјліё л°Ҹ мҡ°лҰ¬лӮҳлқј кі нҳҲм••н•ҷнҡҢмқҳ кі нҳҲм•• 진лЈҢ м§Җм№Ём—җм„ңлҠ” кі нҳҲм•• нҷҳмһҗл“Өмқ„ 진лӢЁн•ҳкі м№ҳлЈҢн•ҳлҠ” лҚ° мһҲм–ҙ 진лЈҢмӢӨ мҷё нҳҲм•• мёЎм •, нҠ№нһҲ к°Җм •нҳҲм••мқҳ нҷңмҡ©мқ„ м Ғк·№м ҒмңјлЎң к¶Ңкі н•ҳкі мһҲлӢӨ.в—Үк°Җм •нҳҲм••, м–ҙл–»кІҢ мёЎм •н•ҙм•ј н•ҳлӮҳм§Җм№Ём—җм„ңлҠ” м •нҷ•н•ң к°Җм •нҳҲм•• мёЎм •мқ„ мң„н•ҙ мқёмҰқлҗң нҳҲм••кі„лҘј мқҙмҡ©н•ҙм„ң, н‘ңмӨҖнҷ”лҗң л°©лІ•мңјлЎң мёЎм •н•ҙм•ј н•ңлӢӨкі к¶Ңкі н•ңлӢӨ. л°©лІ•мқҖ мІ«м§ё, мёЎм • 30분 м „ м№ҙнҺҳмқё м„ӯм·Ё, мҡҙлҸҷ, нқЎм—°, лӘ©мҡ•, мқҢмЈјлҘј мӮјк°„лӢӨ. л‘ҳм§ё, м•„м№ЁнҳҲм••мқҖ м•„м№Ё кё°мғҒ нӣ„ 1мӢңк°„ мқҙлӮҙм—җ мҡ©ліҖмқ„ ліё нӣ„ мӢқмӮ¬лҘј н•ҳкё° м „, к·ёлҰ¬кі м•„м№ЁнҳҲм••м•Ҫмқ„ ліөмҡ©н•ҳкё° м „м—җ мёЎм •н•ңлӢӨ. м…Ӣм§ё, м Җл…ҒнҳҲм••мқҖ м·Ём№Ё 1мӢңк°„ мқҙлӮҙм—җ мёЎм •н•ңлӢӨ. л„·м§ё, лӘЁл“ нҳҲм••мқҖ м•үмқҖ мғҒнғңм—җм„ң мёЎм •н•ҳл©° 1~2분간 м•Ҳм •мқ„ м·Ён•ң нӣ„ 1~2분 к°„кІ©мңјлЎң 2лІҲм”© мёЎм •н•ҙм•ј н•ңлӢӨ. лӢӨм„Ҝм§ё, к°ҖлҠҘн•ҳл©ҙ л§ЁнҢ” мң„лЎң м»Өн”„лҘј к°җкі мёЎм •н•ҳлҠ” кІғмқҙ мўӢмңјлӮҳ мҳ·мқҙ м–Үмқ„ кІҪмҡ°м—җлҠ” мҳ· мң„лЎң м»Өн”„лҘј к°җкі мёЎм •н•ҙлҸ„ л¬ҙл°©н•ҳлӢӨ. м—¬м„Ҝм§ё, мІҳмқҢ кі нҳҲм••мқ„ 진лӢЁн• л•ҢлҠ” м Ғм–ҙлҸ„ 1мЈјмқј лҸҷм•Ҳ нҳҲм••мқ„ мёЎм •н•ҳл©°, м№ҳлЈҢ кІ°кіј нҸүк°Җ мӢңм—җлҠ” к°ҖлҠҘн•ң мҳӨлһң кё°к°„(м Ғм–ҙлҸ„ мҷёлһҳ л°©л¬ё м§Ғм „ 5~7мқј лҸҷм•Ҳ) нҳҲм••мқ„ мёЎм •н•ңлӢӨ.в—Ү진лЈҢ м „ 5~7мқјмқҖ мёЎм •н•ҙм•јк°Җм •нҳҲм••мқҖ к°ҖлҠҘн•ң мҳӨлһң мӢңк°„мқ„ л‘җкі мһҗмЈј нҳҲм•• мёЎм •мқ„ н•ҙм•ј н•©лі‘мҰқ мҳҲмёЎм—җ мҳӨм°Ёк°Җ м ҒлӢӨ. мқјліё мҪ”нҳёнҠё м—°кө¬м—җ л”°лҘҙл©ҙ лҮҢмЎёмӨ‘ лі‘л Ҙмқҙ м—ҶлҠ” 40м„ё мқҙмғҒ 1500лӘ…мқҳ мқјліёмқёмқ„ лҢҖмғҒмңјлЎң мЎ°мӮ¬н•ң кІ°кіј, к°Җм •нҳҲм••мқ„ нҸүк· 25лІҲ мёЎм •н•ң кІҪмҡ°, мҲҳ축기нҳҲм••мқҙ 10mmHg мғҒмҠ№н• л•Ңл§ҲлӢӨ лҮҢмЎёмӨ‘ мң„н—ҳмқҙ 35% мҳ¬лқјк°„ л°ҳл©ҙ, мҙқ 2мқј лҸҷм•Ҳ мёЎм •н•ң кІҪмҡ° мҲҳ축기нҳҲм••мқҙ 10mmHg мғҒмҠ№н• л•Ңл§ҲлӢӨ лҮҢмЎёмӨ‘мқҳ мң„н—ҳлҸ„к°Җ 20% мғҒмҠ№н•ҳм—¬, нҳҲм•• мёЎм • л№ҲлҸ„к°Җ лҶ’мқ„мҲҳлЎқ лҮҢмЎёмӨ‘ мҳҲмёЎл Ҙмқҙ н–ҘмғҒлҗЁмқ„ м•Ң мҲҳ мһҲм—ҲлӢӨ. мҳӨлһң кё°к°„ мһҗмЈј нҳҲм••мқ„ мёЎм •н•ҳл©ҙ н• мҲҳлЎқ мҳҲмёЎл Ҙмқ„ лҶ’мқј мҲҳ мһҲмңјл©°, к·ёлҹ¬кё° м–ҙл өлӢӨл©ҙ мөңмҶҢн•ң 진лЈҢ м „м—җ 5~7мқј лҸҷм•Ҳ мёЎм •лҗң к°Җм •нҳҲм•• мҲҳм№ҳлҠ” мһ„мғҒм Ғмқё нҷңмҡ©к°Җм№ҳк°Җ лҶ’лӢӨкі н• мҲҳ мһҲлӢӨ. к°Җм •нҳҲм••мқ„ н‘ңмӨҖнҷ”лҗң л°©лІ•мңјлЎң мёЎм •н•ҳмҳҖмқ„ л•Ң, нҸүк· нҳҲм••мқҙ 135/85mmHg мқҙмғҒмқҙл©ҙ кі нҳҲм••мңјлЎң 진лӢЁн•ҳл©°, мқҙлҜё м№ҳлЈҢ мӨ‘мқё кі нҳҲм••мқё кІҪмҡ°м—” мЎ°м Ҳмқҙ м•Ҳ лҗҳлҠ” кі нҳҲм••мңјлЎң м •мқҳн•ҳкІҢ лҗңлӢӨ. нҸүк· нҳҲм••мқҙ 135/85mmHg лҜёл§ҢмқҙлқјлҸ„ м•„м№Ём—җ мёЎм •н•ң нҳҲм••мқҙ 135/85mmHg мқҙмғҒмқҙл©ҙ м•„м№Ёкі нҳҲм••мңјлЎң м •мқҳлҘј н•ңлӢӨ. м•„м№ЁнҳҲм•• мЎ°м Ҳмқҙ м•Ҳ лҗҳл©ҙ мӢ¬нҳҲкҙҖ м§Ҳнҷҳмқҳ л°ңмғқ мң„н—ҳмқҙ нҒ° кІғмңјлЎң ліҙкі мһҲлӢӨ.
-

-

м§ҖлӮң 22мқј кІҪкё° лӮЁм–‘мЈјмқҳ м•јмӮ°м—җм„ң 50лҢҖ м—¬м„ұмқҙ лҢҖнҳ•кІ¬м—җ л¬јл Ө мҲЁм§ҖлҠ” мӮ¬кі к°Җ л°ңмғқн–ҲлӢӨ. мөңк·ј л“Өм–ҙ к°ңм—җ л¬јл Ө мғҒмІҳлҘј мһ…кұ°лӮҳ мӮ¬л§қн•ҳлҠ” мӮ¬кі к°Җ мҰқк°Җн•ҳлҠ” 추세лӢӨ. лҶҚлҰјм¶•мӮ°мӢқн’Ҳл¶Җм—җ л”°лҘҙл©ҙ, мһ‘л…„ л“ұлЎқлҗң л°ҳл ӨлҸҷл¬јмқҳ мҲҳлҠ” 232л§Ң2000л§ҲлҰ¬лЎң 집계лҗңлӢӨ. мқҙл ҮкІҢ л°ҳл ӨлҸҷл¬јмқҳ мҲҳк°Җ 6л…„ мӮ¬мқҙ 3л°° м •лҸ„ мҰқк°Җн•Ём—җ л”°лқј н”јн• мҲҳ м—ҶлҠ” нҒ¬кі мһ‘мқҖ мӮ¬кі л“Өмқҙ мһҮл”°лқј л°ңмғқн•ҳкі мһҲлӢӨ. нҠ№нһҲ л°ҳл ӨкІ¬ нӣҲл ЁмӮ¬, лҜёмҡ©мӮ¬ л“ұ л°ҳл ӨкІ¬ м—…кі„ мў…мӮ¬мһҗмқҳ мӮ¬кі 비мңЁмқҙ лҶ’мқҖ кІғмңјлЎң лӮҳнғҖлӮ¬лӢӨ. н•ңкөӯм• кІ¬нҳ‘нҡҢмқҳ м„Өл¬ёмЎ°мӮ¬м—җ л”°лҘҙл©ҙ, л°ҳл ӨкІ¬ м—…кі„ мў…мӮ¬мһҗ 10лӘ… мӨ‘ 8лӘ…мқҙ мӮ¬кі лҘј кІҪн—ҳн•ң м Ғмқҙ мһҲлӢӨкі лӢөн–ҲлӢӨ. мқҙл ҮкІҢ л¬јлҰ¬лҠ” мӮ¬кі к°Җ л°ңмғқн–Ҳмқ„ л•Ң м Ғм Ҳн•ң лҢҖмІҳ л°©м•Ҳмқ„ м•Ңм•„л‘җлҠ” кІғмқҙ мўӢлӢӨ.к°ңм—җ л¬јл Ө к°ҖлІјмҡҙ мғҒмІҳк°Җ мғқкё°л©ҙ мҰүмӢң мғҒмІҳ л¶Җмң„лҘј л¬јлЎң м”»кі н•ӯмғқм ңлҘј л°ңлқјм•ј н•ңлӢӨ. л§Ңмқј мғҒмІҳ л¶Җмң„к°Җ 붓кұ°лӮҳ м—ҙмқҙ мҳӨлҘҙл©ҙ л°”лЎң лі‘мӣҗм—җ л°©л¬ён•ңлӢӨ.л§Ңм•Ҫ к°ңмқҳ м№Ё мҶҚм—җ нҢҢмғҒн’Қк· мқҙ мһҲлӢӨл©ҙ, мқҙм—җ к°җм—јлҸј к·јмҲҳ축мқҙ мқјм–ҙлӮҳлҠ” м§Ҳнҷҳмқё 'нҢҢмғҒн’Қ'мқҳ мң„н—ҳмқҙ мһҲлӢӨ. нҢҢмғҒн’Қмқҳ мҙҲкё° мҰқмғҒмқҖ к·јмңЎ, кІҪл Ё л“ұмңјлЎң мІҷ추 кіЁм Ҳ, л¶Җм •л§Ҙ л“ұмқҳ н•©лі‘мҰқмңјлЎң мқҙм–ҙм§Ҳ мҲҳ мһҲлӢӨ. нҢҢмғҒн’ҚмқҖ нҒ¬кё°к°Җ л§Өмҡ° мһ‘мқҖ мғҒмІҳм—җм„ңлҸ„ мң л°ңлҗ мҲҳ мһҲм–ҙм„ң, мҶҢнҳ•кІ¬м—җкІҢ л¬јлҰ° мғҒмІҳлҸ„ мҶҢнҷҖнһҲ н•ҙм„ м•Ҳ лҗңлӢӨ. нҢҢмғҒн’ҚмқҖ лӘЁл“ м—°л №лҢҖк°Җ к°җм—јлҗ мҲҳ мһҲлҠ” м§ҲнҷҳмңјлЎң, л°ұм„ м ‘мў…мқҙ н•„мҲҳм ҒмқҙлӢӨ. м§Ҳлі‘кҙҖлҰ¬мІӯкіј лҢҖн•ңк°җм—јн•ҷнҡҢлҠ” нҢҢмғҒн’Қ мҳҲл°©мқ„ мң„н•ҙ Tdapл°ұмӢ лҳҗлҠ” Td л°ұмӢ м ‘мў…мқ„ к¶Ңкі н•ҳкі мһҲлӢӨ. Tdap л°ұмӢ мқҖ нҢҢмғҒн’Қмқ„ 비лЎҜн•ҙ л°ұмқјн•ҙ, л””н”„н…ҢлҰ¬м•„лҘј мҳҲл°©н•ҳкі , Td л°ұмӢ мқҖ нҢҢмғҒн’Қкіј л””н”„н…ҢлҰ¬м•„лҘј мҳҲл°©н•ңлӢӨ. көӯлҰҪліҙкұҙм—°кө¬мӣҗм—җ л”°лҘҙл©ҙ, 30лҢҖ мқҙмғҒ м„ұмқёмқҳ кІҪмҡ° нҢҢмғҒн’Қ л°©м–ҙ л©ҙм—ӯл Ҙмқҙ кёүкІ©нһҲ к°җмҶҢн•ңлӢӨ. л”°лқјм„ң мң л…„кё°м—җ мҳҲл°©м ‘мў…мқ„ мҷ„лЈҢн–ҲлҚ”лқјлҸ„ 10л…„ мЈјкё°лЎң мһ¬м ‘мў…мқ„ н•ҳлҠ” кІҢ мўӢлӢӨ.
-



















