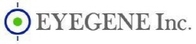-

-

мҳЁлқјмқёмғҒм—җ кұҙк°• м •ліҙк°Җ л„ҳміҗлӮҳл©ҙм„ң л¬ҙм„Өнғ•, кёҖлЈЁн…җ н”„лҰ¬(gluten-free) м ңн’Ҳ, мҳҒм–‘м ң л“ұ лӘём—җ мўӢлӢӨкі м•Ңл Ө진 мқҢмӢқл§Ң м°ҫм•„м„ң лЁ№лҠ” мӮ¬лһҢмқҙ л§Һм•„мЎҢлӢӨ. к·ёлҹ¬лӮҳ кұҙк°•н•ң мқҢмӢқм—җ кіјлҸ„н•ҳкІҢ 집착н•ҳлӢӨк°„ 'кұҙк°•мқҢмӢқ집착мҰқ(orthorexia)'м—җ мӢңлӢ¬лҰҙ мҲҳ мһҲм–ҙ мЈјмқҳн•ҙм•ј н•ңлӢӨ. кұҙк°•мқҢмӢқ집착мҰқмқҖ мҷёлӘЁ, мІҙмӨ‘, мІҙнҳ•, м§Ҳлі‘ мҳҲл°© л“ұмқ„ мң„н•ҙ мқҢмӢқ м„ӯм·ЁлҘј кіјлҸ„н•ҳкІҢ м ңн•ңн•ҳлҠ” кІғмқҙлӢӨ. лҢҖмІҙлЎң кі кё°лҘј лЁ№м§Җ м•Ҡмңјл©° м—ҙлҹү м ңн•ңмқ„ мң„н•ҙ мқҢмӢқмқ„ к·№нһҲ м ҒкІҢ лЁ№лҠ” лӘЁмҠөмқ„ ліҙмқёлӢӨ. мқҙл•Ң нҠ№нһҲ мҠӨмҠӨлЎң нҢҗлӢЁн•ң м„ӯм·Ё к·ңм№ҷм—җ л”°лқј кіјлҸ„н•ҳкІҢ м„ӯм·ЁлҘј м ңн•ңн•ҳлҠ” кІҪн–Ҙмқҙ мһҲлӢӨ.кұҙк°•мқҢмӢқ집착мҰқмқ„ 진лӢЁн• мҲҳ мһҲлҠ” лӘ…нҷ•н•ң кё°мӨҖмқҖ м—Ҷм§Җл§Ң, лҜёкөӯмқҳ мқҳлЈҢм „л¬ё мӮ¬мқҙнҠё 'мӣ№ м— л””'(WebMD)м—җ л”°лҘҙл©ҙ в–ІмқҢмӢқмқҳ м§Ҳм—җ лҢҖн•ң кіјлҸ„н•ң кұұм • в–ІмҷёмӢқмқ„ кәјлҰј в–ІлӢӨм–‘н•ң мқҢмӢқ м„ӯм·Ё кұ°л¶Җ в–ІмӢӨм ң мҳҒм–‘мӢӨмЎ°к°Җ мһҲмқҢ в–ІнғҖмқёмқҳ мқҢмӢқм—җ кіјлҸ„н•ҳкІҢ кҙҖм—¬ в–ІмқҢмӢқ м—°кө¬м—җ л„Ҳл¬ҙ л§ҺмқҖ нһҳмқ„ л“Өмһ„ в–ІмһҗмӢ мқҳ кё°мӨҖмқ„ м–ҙкё°л©ҙ кіјн•ң мЈ„мұ…к°җм—җ мӮ¬лЎңмһЎнһҳ л“ұмқҙ мһҲлӢӨл©ҙ кұҙк°•мқҢмӢқ집착мҰқмқ„ мқҳмӢ¬н•ҙм•ј н•ңлӢӨ.кұҙк°•мқҢмӢқ집착мҰқмқҙ мһҲлҠ” мӮ¬лһҢмқҖ мІҙнҳ• ліҖнҷ”лҝҗ м•„лӢҲлқј м§Ҳлі‘ мһҗмІҙм—җ лҢҖн•ң л‘җл ӨмӣҖмқ„ лҠҗлӮҖлӢӨ. мқҙ м җм—җм„ң 'мӢ кІҪм„ұ мӢқмҡ•л¶Җ진мҰқ(кұ°мӢқмҰқ)'кіјлҠ” кө¬лі„лҗңлӢӨ.кұҙк°•мқҢмӢқ집착мҰқмқҙ мһҲмңјл©ҙ мҳӨнһҲл Ө кұҙк°•мқҙ лӮҳл№ м§Ҳ мҲҳ мһҲлӢӨ. мҳҒм–‘мӢӨмЎ°, мӢ¬к°Ғн•ң м ҖмІҙмӨ‘ л“ұмқҳ мң„н—ҳмқҙ лҶ’м•„м§Ҳ лҝҗ м•„лӢҲлқј мӢ¬лҰ¬м Ғ, мӮ¬нҡҢм Ғ кё°лҠҘмқҙ л–Ём–ҙм§Ҳ мҲҳ мһҲлӢӨ. кұҙк°•мқҢмӢқ집착мҰқмқ„ м•“кі мһҲлҠ” мӮ¬лһҢл“ӨмқҖ мһҗкё°л§ҢмЎұк°җмқҙлӮҳ мһҗм•„м •мІҙм„ұмқ„ кұҙк°•мқҢмӢқмқ„ нҶөн•ҙ 충мЎұн•ҳлҠ” кІҪн–Ҙмқҙ мһҲкё° л•Ңл¬ём—җ, л§Ңм•Ҫ кұҙк°•мқҢмӢқмқ„ лЁ№м§Җ м•Ҡмңјл©ҙ мӢ мІҙм—җ лҢҖн•ң л¶Ҳл§ҢмЎұмқҙ лҶ’м•„м§Җл©ҙм„ң мһҗм•„мЎҙмӨ‘к°җмқҙ л–Ём–ҙм§Ҳ мҲҳлҸ„ мһҲлӢӨ. лҢҖмқёкҙҖкі„ л¬ём ң, н•ҷм—… л°Ҹ м§Ғм—…м Ғ кё°лҠҘмқҳ мҶҗмғҒмқҙ лӮҳнғҖлӮ мҡ°л ӨлҸ„ мһҲлӢӨ.кұҙк°•мқҢмӢқ집착мҰқм—җм„ң лІ—м–ҙлӮҳл Өл©ҙ мғҲлЎңмҡҙ мқҢмӢқмқ„ мөңлҢҖн•ң л§Һмқҙ м ‘н•ҙм•ј н•ңлӢӨ. мқҢмӢқ м„ӯм·Ёлҹүмқ„ мЎ°кёҲм”© лҠҳлҰ¬лҠ” кІғлҸ„ л°©лІ•мқҙлӢӨ. мҠӨмҠӨлЎң кі міҗм§Җм§Җ м•ҠлҠ”лӢӨл©ҙ м •мӢ кіј мғҒлӢҙмқ„ л°ӣлҠ” кІғмқ„ кі л Өн•ҙм•ј н•ңлӢӨ.
-

-

мһҘл§ҲмІ мқҖ н”јл¶Җлі‘мқҙ мғқкё°кё° л§Өмҡ° мү¬мҡҙ л•ҢмқҙлӢӨ. мҠөлҸ„к°Җ лҶ’мңјл©ҙ кі°нҢЎмқҙк°Җ мғқкё°кё° мүҪкі , м—¬лҹ¬ нҷ”н•ҷл¬јм§Ҳкіј л¶ҲмҲңл¬јмқҙ м„һмқё 비мҷҖ л•Җмқҙ лӢҝмқҖ н”јл¶ҖлҠ” мҶҗмғҒлҗҳкё° мүҪлӢӨ. мӢӨм ң мһҘл§ҲмІ м—җлҠ” н”јл¶Җк°җм—јм§Ҳнҷҳмқё л¬ҙмўҖ, мҷ„м„ , 간찰진 нҷҳмһҗк°Җ лҠҳм–ҙлӮңлӢӨ. м„ңмҡём•„мӮ°лі‘мӣҗ н”јл¶Җкіј мқҙмҡ°м§„ көҗмҲҳмқҳ лҸ„мӣҖмқ„ л°ӣм•„ н”јл¶Җк°җм—јм§Ҳнҷҳ мҳҲл°©лІ•мқ„ м•Ңм•„ліҙмһҗ.м –мқҖ мӢ л°ңВ·мҳ· 충분нһҲ л§җлҰ¬кё°л¬ҙмўҖкіј мҷ„м„ мқҖ н”јл¶Җм—җ кі°нҢЎмқҙк°Җ мғқкё°лҠ” м§ҲнҷҳмқҙлӢӨ. л¬ҙмўҖк· мқҖ кі мҳЁлӢӨмҠөн•ҳкі н”јл¶Җк°Җ л°ҖнҸҗлҗң мЎ°кұҙм—җм„ң мһҳ лІҲмӢқн•ҳкі , мҷ„м„ мқҖ л°ңм—җ мһҲлҚҳ л¬ҙмўҖк· мқҙ мӮ¬нғҖкө¬лӢҲлЎң мҳ®кІЁм§„ кІҪмҡ°к°Җ лҢҖл¶Җ분мқҙлӢӨ.мһҘл§ҲмІ м—җ л¬ҙмўҖмқ„ мҳҲл°©н•ҳл Өл©ҙ мӢ л°ңм—җ мӢ кІҪ мҚЁм•ј н•ңлӢӨ. 비лӮҳ л•ҖмңјлЎң м –м–ҙм„ң лӮҙл¶Җк°Җ мҠөн•ң мӢ л°ңмқҖ л¬ҙмўҖмқ„ мң л°ңн• мҲҳ мһҲлӢӨ. м—¬лҰ„мІ мӢ л°ңмқҖ л‘җм„ё мјӨл Ҳ мӨҖ비н•ҙ лІҲк°Ҳм•„ мӢ кі , м –мқҖ мӢ л°ңмқҖ 충분нһҲ л§җлҰ° лӢӨмқҢм—җ мӢ м–ҙм•ј л¬ҙмўҖкіј мҷ„м„ мқ„ мҳҲл°©н• мҲҳ мһҲлӢӨ.л°ң л¬ҙмўҖкіј мҷ„м„ мқҳ м№ҳлЈҢлҠ” кҙҖлҰ¬мҷҖ м•Ҫл¬јм№ҳлЈҢлҘј лі‘н–үн•ҙм•ј н•ңлӢӨ. кі°нҢЎмқҙм„ұ к°җм—јм§ҲнҷҳмқҖ м§Ҳлі‘мқҙ мғқкёҙ л¶Җмң„лҘј мҠөн•ҳм§Җ м•ҠлҸ„лЎқ кҙҖлҰ¬н•ҳлҠ” кІҢ мӨ‘мҡ”н•ҳлӢӨ. м•Ҫл¬јм№ҳлЈҢлҠ” н•ӯм§„к· м ңк°Җ мӮ¬мҡ©лҗңлӢӨ. л°ң л¬ҙмўҖкіј мҷ„м„ мқҖ м Ғм Ҳн•ң н•ӯм§„к· м ң м—°кі лҘј н•ң лӢ¬ м •лҸ„ л°”лҘҙл©ҙ м№ҳлЈҢк°Җ к°ҖлҠҘн•ҳлӢӨ.н”јл¶Җ кІ№м№ҳлҠ” л¶Җмң„лҠ” кұҙмЎ°н•ҳкІҢ간찰진мқҖ л‘җ н”јл¶Җ л©ҙмқҙ л§һлӢҝмқҖ л¶Җмң„м—җ мғқкё°лҠ” м—јмҰқм„ұ н”јл¶Җм—јмңјлЎң, кі мҳЁлӢӨмҠөн•ң м—¬лҰ„м—җ л№ҲлІҲн•ҳкІҢ мғқкёҙлӢӨ. лӘ©мқҳ мЈјлҰ„ л¶Җмң„лҘј 비лЎҜн•ҙ л¬ҙлҰҺ л’Ө, мҶҗк°ҖлқҪ мӮ¬мқҙ, м—үлҚ©мқҙ, к°Җлһ‘мқҙ мӮ¬мқҙ, л°ңк°ҖлқҪ мӮ¬мқҙ л“ұ н”јл¶Җк°Җ л§һлӢҝлҠ” л¶Җмң„л©ҙ м–ҙл””л“ мғқкёҙлӢӨ. нҠ№нһҲ л№—л¬јкіј м ‘мҙүн•ҳкі лӮҳм„ң м”»м§Җ м•Ҡкі мҳӨлһ«лҸҷм•Ҳ л°©м№ҳн•ҳл©ҙ, л№—л¬јм—җ м„һм—¬ мһҲлҠ” к°Ғмў… нҷ”н•ҷл¬јм§Ҳмқҙ н”јл¶ҖлҘј мһҗк·№н•ҙ 간찰진мқҙ мғқкё°кё° мүҪлӢӨ. мһҗк·№мқ„ л°ӣмқҖ н”јл¶ҖлҠ” м—јмҰқл°ҳмқ‘мқҙ мғқкІЁ л¶үмқҖ л°ҳм җкіј к°ҷмқҖ м ‘мҙүм„ұ н”јл¶Җм—ј мҰқмғҒмқҙ лӮҳнғҖлӮҳкё° л•Ңл¬ёмқҙлӢӨ.간찰진мқ„ м№ҳлЈҢ, мҳҲл°©н•ҳл Өл©ҙ н”јл¶Җк°Җ м ‘нһҲлҠ” л¶Җмң„лҠ” мҠөн•ҳм§Җ м•ҠкІҢ кҙҖлҰ¬н•ҳкі мӢңмӣҗн•ң нҷҳкІҪмқ„ мң м§Җн•ҙм•ј н•ңлӢӨ. мҰқм„ёк°Җ к°ҖлІјмҡ°л©ҙ м•Ҫн•ң мҠӨн…ҢлЎңмқҙл“ңлӮҳ н•ӯмғқм ң м—°кі лҘј л°ңлқј м№ҳлЈҢн• мҲҳ мһҲлӢӨ.
-

мҲҳл©ҙ мӨ‘ л№ӣм—җ л…ём¶ңлҗҳл©ҙ 비л§Ң, кі нҳҲм••, лӢ№лҮЁлі‘ мң„н—ҳмқҙ лҶ’아진лӢӨлҠ” м—°кө¬ кІ°кіјк°Җ лӮҳмҷ”лӢӨ.лҜёкөӯ л…ёмҠӨмӣЁмҠӨн„ҙлҢҖ м—°кө¬нҢҖмқҖ мҲҳл©ҙ мӨ‘ л№ӣм—җ л…ём¶ңлҗҳлҠ” кІғмқҙ кұҙк°•м—җ лҜём№ҳлҠ” мҳҒн–Ҙмқ„ мЎ°мӮ¬н•ҳкё° мң„н•ҙ мқҙ м—°кө¬лҘј мҲҳн–үн–ҲлӢӨ. м—°кө¬лҠ” 63~84м„ё 552лӘ…мқ„ лҢҖмғҒмңјлЎң 진н–үлҗҗлӢӨ. м°ёк°Җмһҗл“ӨмқҖ мқјмЈјмқј лҸҷм•Ҳ мҲҳл©ҙмӢңк°„кіј мҲҳл©ҙ мӨ‘ л…ём¶ңлҗҳлҠ” л№ӣмқҳ м–‘мқ„ мёЎм •н• мҲҳ мһҲлҠ” мҶҗлӘ©мӢңкі„лҘј м°©мҡ©н–ҲлӢӨ. мҶҗлӘ©мӢңкі„ мҶҚ лҚ°мқҙн„°лҘј 분м„қн•ң кІ°кіј, м°ёк°Җмһҗл“Ө мӨ‘ нҸүк· мҲҳл©ҙ мӢңк°„мқё 5мӢңк°„ лҸҷм•Ҳ л№ӣм—җ м „нҳҖ л…ём¶ңлҗҳм§Җ м•ҠмқҖ мӮ¬лһҢмқҖ 50%лҸ„ мұ„ лҗҳм§Җ м•Ҡм•ҳлӢӨ. лҳҗн•ң, м°ёк°Җмһҗл“ӨмқҖ кұҙк°• мғҒнғңлҘј м җкІҖн•ҳкё° мң„н•ң кІҖ진мқ„ л°ӣм•ҳлӢӨ. мқҙлҘј мў…н•©н•ҙ м—°кө¬н•ң кІ°кіј, мҲҳл©ҙ мӨ‘ л№ӣм—җ л…ём¶ңлҗң мӮ¬лһҢл“ӨмқҖ к·ёл Үм§Җ м•ҠмқҖ мӮ¬лһҢл“Өм—җ 비н•ҙ 비л§Ң, кі нҳҲм••, лӢ№лҮЁлі‘мқ„ м•“кі мһҲлҠ” кІҪмҡ°к°Җ лҚ” л§Һм•ҳлӢӨ. мҲҳл©ҙ мӨ‘ л№ӣм—җ л…ём¶ңлҗң к·ёлЈ№мқҖ мҲҳл©ҙ мӨ‘ л№ӣм—җ л…ём¶ңлҗҳм§Җ м•ҠмқҖ к·ёлЈ№ліҙлӢӨ 비л§Ңмқј нҷ•лҘ мқҙ 14% лҚ” лҶ’м•ҳкі , кі нҳҲм••мқј нҷ•лҘ мқҖ 13.8% лҚ”, лӢ№лҮЁлі‘мқј нҷ•лҘ мқҖ 8% лҚ” лҶ’м•ҳлӢӨ. м—°кө¬нҢҖмқҖ "м°ёк°Җмһҗл“Өмқҳ кұҙк°•мғҒнғңм—җ мҳҒн–Ҙмқ„ мӨ„ лӢӨлҘё мһ мһ¬м Ғ мң„н—ҳ мҡ”мҶҢл“Өмқ„ кі л Өн–Ҳмқ„ л•ҢлҸ„, мҲҳл©ҙ мӨ‘ л№ӣм—җ л…ём¶ңлҗң к·ёлЈ№мқҖ к·ёл Үм§Җ м•ҠмқҖ к·ёлЈ№м—җ 비н•ҙ 비л§Ң, лӢ№лҮЁлі‘, кі нҳҲм••мқҳ мң„н—ҳмқҙ лҚ” лҶ’м•ҳлӢӨ"л©° "мҲҳл©ҙ мӨ‘ л№ӣ л…ём¶ңмқҖ мғқмІҙ мӢңкі„лҘј нҳјлһҖн•ҳкІҢ н•ҙ лҚ” л§ҺмқҖ мқҢмӢқмқ„ лЁ№кі мӢ¶кІҢ н•ҳлҠ” нҳёлҘҙлӘ¬мқҳ 분비лҘј мҙү진мӢңнӮЁлӢӨ"кі л§җн–ҲлӢӨ. мқҙ м—°кө¬мқҳ мЈјм Җмһҗмқё л…ёмҠӨмӣЁмҠӨн„ҙлҢҖ мқҳлҢҖ мӢ кІҪкіј к№ҖлҜјм§Җ л°•мӮ¬лҠ” "мҡ°лҰ¬лҠ” мҠӨл§ҲнҠёнҸ°, TV, лҢҖлҸ„мӢңмқҳ л№ӣ л“ұ мҲҳл§ҺмқҖ мқёкіө кҙ‘мӣҗ мӮ¬мқҙм—җ л…ём¶ңлҗң мұ„ мӮҙкі мһҲлӢӨ"л©° "мҲҳл©ҙ мӨ‘ л…ём¶ңлҗҳлҠ” л№ӣмқҳ м–‘мқ„ мөңмҶҢнҷ”н•ҳл Өкі л…ёл Ҙн•ҙм•ј н•ңлӢӨ"кі л§җн–ҲлӢӨ. мқҙ м—°кө¬лҠ” 'OXFORD ACADEMIC SLEEP' м Җл„җм—җ мөңк·ј кІҢмһ¬лҗҗлӢӨ.
-
л¬ҙмўҖмқҖ л°ңл°”лӢҘ, л°ңк°ҖлқҪ мӮ¬мқҙк°Җ м•„лӢҢ л°ңнҶұм—җлҸ„ мғқкёё мҲҳ мһҲлӢӨ. л°ңнҶұмқҙ 진н•ң нҷ©мғүВ·нҷ©к°ҲмғүмңјлЎң ліҖн•ҳкұ°лӮҳ л°ңнҶұ л°‘ к°Ғм§Ҳмқҙ 벗겨진лӢӨл©ҙ вҖҳл°ңнҶұ л¬ҙмўҖвҖҷмқј к°ҖлҠҘм„ұмқҙ нҒ¬лӢӨ.л°ңнҶұ л¬ҙмўҖмқҖ н”јл¶ҖмӮ¬мғҒк· мқҙ л°ңнҶұм—җ м№Ёмһ…н•ҙ к°Ғм§Ҳмқ„ мҳҒ양분 мӮјм•„ л°ұм„ мқ„ мқјмңјнӮӨлҠ” м§ҲнҷҳмқҙлӢӨ. м§„к· мқҙ л°ңк°ҖлқҪ, л°ңл°”лӢҘм—җм„ң л°ңнҶұмңјлЎң мқҙлҸҷн•ҙ л°ңмғқн•ҳлҠ” кІҪмҡ°к°Җ л§ҺлӢӨ. к· мқҳ м№ЁлІ” нҳ•нғңмҷҖ л¶Җмң„м—җ л”°лқјм„ңлҠ” в–ІліҖнҳ• в–ІнғҲмғү ▲분лҰ¬ в–Ік°Ғм§Ҳнҷ” л“ұмқҳ мҰқмғҒмқҙ лӮҳнғҖлӮ мҲҳ мһҲлӢӨ. л°ңнҶұ л°‘м—җ л¬ҙмўҖмқҙ мғқкё°л©ҙ л°ңнҶұ л°”лӢҘ н‘ңн”јк°Җ нқ°мғү лҳҗлҠ” нҷ©мғүВ·нҷ©к°ҲмғүмңјлЎң ліҖн•ҳл©°, л°ңнҶұ л°‘ к°Ғм§Ҳмқҙ л‘җкәјмӣҢм§Җкі лІ—кІЁм§Җкё°лҸ„ н•ңлӢӨ. лҳҗн•ң л°ңнҶұ н‘ңл©ҙм—җ л¶ҲнҲ¬лӘ…н•ң л°ұмғүл°ҳм җмқҙ мғқкё°кі л°ңнҶұ м•ҲмӘҪ мғүмқҙ н•ҳм–—кІҢ ліҖн•ҳлҠ” кІҪмҡ°лҸ„ мһҲлӢӨ. нҶөмҰқмқҙлӮҳ л¶ҲнҺён•Ёмқҙ м—ҶлӢӨлҠ” мқҙмң лЎң л°©м№ҳн•ҳл©ҙ л°ңнҶұмқҙ ліҖнҳ•лҗҳлҠ” кІғмқҖ л¬јлЎ , л°ңнҶұмқҙ н”јл¶Җ м•ҲмӘҪмңјлЎң көҪлҠ” вҖҳлӮҙн–Ҙм„ұ л°ңнҶұвҖҷмңјлЎңлҸ„ 진н–үлҗ мҲҳ мһҲлӢӨ. мӢ¬н•ң кІҪмҡ° мЈјліҖ н”јл¶Җм—җлҸ„ м—јмҰқмқҙ мғқкІЁ к°Җл ӨмӣҖ, 물집, м•…м·Ё л“ұмқҙ лҸҷл°ҳлҗңлӢӨ. лі‘мӣҗм—җм„ңлҠ” н•ӯм§„к· м ңлҘј мқҙмҡ©н•ҙ л°ңнҶұл¬ҙмўҖмқ„ м№ҳлЈҢн•ңлӢӨ. к°җм—ј л¶Җмң„м—җ нҒ¬лҰј, м—°кі л“ұмқ„ л°”лҘҙл©ҙ л°ңнҶұмқ„ нҶөкіјн•ҙ к°җм—јл¶Җмң„м—җ лҸ„лӢ¬н•ң л’Ө м§„к· мқ„ л°•л©ён•ңлӢӨ. мҰқмғҒм—җ л”°лқјм„ңлҠ” л Ҳмқҙм Җ м№ҳлЈҢк°Җ н•„мҡ”н• мҲҳлҸ„ мһҲлӢӨ. мҶҗмғҒмқҙ мӢ¬н•ң нҷҳмһҗлҠ” л°ңнҶұмқ„ м ңкұ°н•ң л’Ө м—°кі лҘј лҸ„нҸ¬н•ңлӢӨ. мқҙнӣ„ л°ңнҶұмқҙ мғҲлЎң мһҗлһ„ л•Ңк№Ңм§Җ кё°лӢӨлҰ°лӢӨ.л°ңнҶұ л¬ҙмўҖмқ„ мҳҲл°©н•ҳл Өл©ҙ л°ңм—җ л•Җмқҙ м°Ём§Җ м•ҠлҸ„лЎқ н•ҙм•ј н•ңлӢӨ. л•ҖмқҖ к· мқҙ лІҲмӢқн•ҳлҠ” мЈјмҡ” мӣҗмқёмқҙлӢӨ. нҠ№нһҲ м—¬лҰ„мІ м—җлҠ” л°ңм—җ л•Җмқҙ л§Һмқҙ м°° мҲҳ мһҲм–ҙ мЈјмқҳн•ҙм•ј н•ңлӢӨ. кіөкё°к°Җ мһҳ нҶөн•ҳлҠ” мӢ л°ңмқ„ мӢ кі , мӢӨлӮҙм—җм„ңлҠ” к°Җкёүм Ғ мҠ¬лҰ¬нҚјлЎң к°Ҳм•„ мӢ лҠ”лӢӨ. нҸүмҶҢ мӢ л°ң м•Ҳм—җ мӢ л¬ём§Җ, м ңмҠөм ң л“ұмқ„ л„Јм–ҙ ліҙкҙҖн•ҳл©ҙ мҠөкё°лҘј м ңкұ°н•ҳлҠ” лҚ° лҸ„мӣҖмқҙ лҗңлӢӨ. к°ҷмқҖ мӢ л°ңмқ„ кі„мҶҚ мӢ кё°ліҙлӢӨ, м—¬лҹ¬ мӢ л°ңмқ„ лІҲк°Ҳм•„ к°Җл©ҙм„ң мӢ лҠ” кІғмқҙ мўӢлӢӨ. лҳҗн•ң л°ңнҶұ л¬ҙмўҖмқҖ м „м—јм„ұмқҙ к°•н•ҙ мүҪкІҢ мҳ®мқ„ мҲҳ мһҲмңјлҜҖлЎң, мҳЁмІң, м°ңм§Ҳл°© л“ұм—җм„ңлҠ” к°ңмқёмҡ© м–‘л§җВ·мҲҳкұҙмқ„ мқҙмҡ©н•ҳлҸ„лЎқ н•ңлӢӨ.л°ңмқ„ мһҳ м”»лҠ” кІғлҸ„ мӨ‘мҡ”н•ҳлӢӨ. м§„к· мқҙ л°ңл°”лӢҘ, л°ңк°ҖлқҪм—җм„ң мқҙлҸҷн•ҳлҠ” кІҪмҡ°к°Җ л§ҺмқҖ л§ҢнҒј, л°ңл°”лӢҘкіј л°ңк°ҖлқҪ мӮ¬мқҙмӮ¬мқҙлҘј кјјкјјн•ҳкІҢ м”»м–ҙм•ј н•ңлӢӨ. м”»мқҖ л’Өм—җлҠ” л°ңмқҙ мҷ„м „нһҲ л§ҲлҘҙлҸ„лЎқ кұҙмЎ°мӢңнӮЁлӢӨ. л°ңмқ„ мһҳ м”»м–ҙлҸ„ м ңлҢҖлЎң л§җлҰ¬м§Җ м•Ҡмңјл©ҙ л¬ҙмўҖмқҙ мғқкёё мҲҳ мһҲлӢӨ. мҲҳкұҙмңјлЎң л¬јкё°лҘј мҷ„м „нһҲ м—Ҷм• кі , лӮЁмқҖ мҠөкё°лҠ” л“ңлқјмқҙм–ҙ, м„ н’Қкё° л“ұмқ„ мқҙмҡ©н•ҙ л§җлҰ¬лҸ„лЎқ н•ңлӢӨ. н•ңнҺё, мҶҗл°ңнҶұмқҙ л‘җкәјмӣҢм§Җкі мғүмқҙ ліҖн–Ҳм§Җл§Ң л¬ҙмўҖмқҙ м•„лӢҢ кІҪмҡ°лҸ„ мһҲлӢӨ. мҶҗл°ңнҶұ л°•лҰ¬мҰқ, мҳӨлӘ© мҶҗл°ңнҶұ, мҶҗл°ңнҶұ кұ°м№ЁмҰқ л“ұмқҙ лҢҖн‘ңм ҒмқҙлӢӨ. мқҙл“Ө м§ҲнҷҳмқҖ мңЎм•ҲмңјлЎң л¬ҙмўҖкіј кө¬лі„мқҙ м–ҙл Өмҡҙ л§ҢнҒј, лі‘мӣҗм—җм„ң л¬ҙмўҖк· кІҖмӮ¬лҘј нҶөн•ҙ м§Ҳнҷҳ м—¬л¶ҖлҘј нҷ•мқён•ң л’Ө м Ғм Ҳн•ң м№ҳлЈҢлҘј л°ӣлҠ” кІғмқҙ мўӢлӢӨ.
-
-

лӮ мқҙ лҚ”мӣҢм§Җл©ҙ лӢ№лҮЁлі‘, кі нҳҲм••мқҙ мһҲлҠ” нҷҳмһҗл“ӨмқҖ лҚ”мҡұ кұҙк°•м—җ мӢ кІҪ мҚЁм•ј н•ңлӢӨ. лҚ”мҡҙ м—¬лҰ„мқҖ мӢ¬нҳҲкҙҖ м§Ҳнҷҳ мң„н—ҳмқ„ нҒ¬кІҢ лҶ’мқҙкё° л•Ңл¬ёмқҙлӢӨ. л•Җмқ„ нқҳлҰ¬л©ҙ лӘёмҶҚ мҲҳ분мқҙ мӨ„кі , мқҙл•Ң нҳҲм•Ўмқҳ м җлҸ„к°Җ лҶ’м•„м ё нҳҲкҙҖ мҶҚм—җм„ң нҳҲм „мқ„ нӮӨмӣҢ кёүм„ұ мӢ¬к·јкІҪмғү мң„н—ҳмқҙ м»Ө진лӢӨ. лҳҗн•ң м—ҙмқ„ л°ңмӮ°н•ҳкё° мң„н•ҙ мҡ°лҰ¬ лӘёмқҖ л§җмҙҲ нҳҲкҙҖмқ„ нҷ•мһҘмӢңнӮӨлҠ”лҚ°, мқҙ кіјм •м—җм„ң мӢ¬мһҘм—җ л¶ҖлӢҙмқҙ лҠҳм–ҙлӮңлӢӨ. м—¬лҰ„мІ лӢ№лҮЁлі‘, кі нҳҲм•• нҷҳмһҗмқҳ мӢ¬нҳҲкҙҖ кұҙк°•мқ„ м§ҖнӮ¬ мҲҳ мһҲлҠ” л°©лІ•мқ„ м•Ңм•„ліҙмһҗ.в—Үмҳ¬л°”лҘё мғқнҷңмҠөкҙҖмңјлЎң кҫёмӨҖнһҲ кҙҖлҰ¬н•ҙм•ј нҡЁкіјлӢ№лҮЁлі‘, кі нҳҲм••нҷҳмһҗк°Җ мӢ¬нҳҲкҙҖм§Ҳнҷҳмқ„ мҳҲл°©н•ҳкё° мң„н•ҙм„ңлҠ” мһҳлӘ»лҗң мғқнҷң мҠөкҙҖмқ„ к°ңм„ н•ҙм•ј н•ңлӢӨ. нқЎм—°, мҳ¬л°”лҘҙм§Җ лӘ»н•ң мӢқмҠөкҙҖ л“ұ л¶Ҳлҹүн•ң мғқнҷң мҠөкҙҖмқҳ л°©м№ҳмҷҖ мҶҢнҷҖн•ң кҙҖлҰ¬лҠ” мӢ¬мһҘ кұҙк°•м—җ нҒ° мң„нҳ‘мқҙ лҗңлӢӨ.비л§Ңкіј нқЎм—°, мқҢмЈј, мҡҙлҸҷ л¶ҖмЎұ л“ұмқҖ мӢ¬нҳҲкҙҖм§Ҳнҷҳмқҳ м„ н–ү мқёмһҗмқё кі нҳҲм••, кі м§ҖнҳҲмҰқ, лӢ№лҮЁлі‘мқҳ л°ңлі‘ мӣҗмқёмқҙл©°, мқҙлҠ” кІ°көӯ мӢ¬нҳҲкҙҖм§Ҳнҷҳмқ„ мқјмңјнӮ¬ мҲҳ мһҲлӢӨ. мӢ¬нҳҲкҙҖм§ҲнҷҳмқҖ м„ н–ү м§Ҳнҷҳкіј мғқнҷң мҠөкҙҖмқҳ м—°кІ° кі лҰ¬к°Җ лҡңл ·н•ҳлҜҖлЎң нҸүмҶҢ кұҙк°•н•ң мғқнҷң мҠөкҙҖ мӢӨмІңмқ„ нҶөн•ҙ лҜёлҰ¬ кҙҖлҰ¬н•ҳлҠ” кІғмқҙ мӨ‘мҡ”н•ҳлӢӨ.мӢ¬нҳҲкҙҖм§Ҳнҷҳ мҳҲл°©мқ„ мң„н•ң лҢҖн‘ңм Ғмқё мғқнҷңмҠөкҙҖмңјлЎңлҠ” в–ІлӢҙл°°лҠ” л°ҳл“ңмӢң лҒҠкё° в–ІмҲ мқҖ н•ҳлЈЁм—җ н•ңл‘җ мһ” мқҙн•ҳлЎң мӨ„мқҙкё° в–ІмқҢмӢқмқҖ мӢұкІҒкІҢ кіЁкі лЈЁ лЁ№кі мұ„мҶҢмҷҖ мғқм„ мқ„ 충분нһҲ м„ӯм·Ён•ҳкё° в–Ік°ҖлҠҘн•ң л§Өмқј 30분 мқҙмғҒ м Ғм Ҳн•ң мҡҙлҸҷн•ҳкё° в–Ім Ғм • мІҙмӨ‘кіј н—ҲлҰ¬л‘ҳл Ҳ мң м§Җн•ҳкё° л“ұмқҙ мһҲлӢӨ. в—ҮмӢ¬нҳҲкҙҖм§Ҳнҷҳ мң„н—ҳкө°В·лі‘л Ҙ мһҲлҠ” нҷҳмһҗ, м Җмҡ©лҹү м•„мҠӨн”јлҰ° ліөмҡ© кі л Өл§Ңм•Ҫ мӢ¬нҳҲкҙҖм§Ҳнҷҳ мң„н—ҳмқёмһҗлҘј к°–кі мһҲкұ°лӮҳ, мқҙлҜё лі‘л Ҙмқҙ мһҲлӢӨл©ҙ м „л¬ёмқҳмҷҖмқҳ мғҒлӢҙмқ„ нҶөн•ҙ м Җмҡ©лҹү м•„мҠӨн”јлҰ° ліөмҡ©мқ„ кі л Өн• мҲҳ мһҲлӢӨ. м Җмҡ©лҹү м•„мҠӨн”јлҰ°мқ„ ліөмҡ©н•ҳл©ҙ мӢ¬нҳҲкҙҖм§Ҳнҷҳ кі мң„н—ҳкө° нҷҳмһҗм—җм„ң мӢ¬нҳҲкҙҖм§Ҳнҷҳкі„ мң„н—ҳм„ұ к°җмҶҢмҷҖ мӢ¬нҳҲкҙҖм§Ҳнҷҳ лі‘л Ҙмқҙ мһҲлҠ” нҷҳмһҗм—җм„ң нҳҲм „ мғқм„ұ м–өм ңлҘј нҶөн•ҙ мӢ¬нҳҲкҙҖкі„ кҙҖл Ё мӮ¬л§қмқ„ мҳҲл°©н•ҳлҠ” нҡЁкіјлҘј кё°лҢҖн• мҲҳ мһҲлӢӨ.лӢЁ, м•„мҠӨн”јлҰ°мқҙ лҲ„кө¬м—җкІҢлӮҳ лҸ„мӣҖмқҙ лҗҳлҠ” кұҙ м•„лӢҲлӢӨ. м—¬лҹ¬ мў…лҘҳмқҳ м•Ҫмқ„ ліөмҡ©н•ҳлҠ” нҷҳмһҗ, кі л №мһҗ л“ұмқҖ л¶Җмһ‘мҡ©мқҙ л°ңмғқн• мҲҳ мһҲм–ҙ мЈјмқҳк°Җ н•„мҡ”н•ҳлӢӨ. нҠ№нһҲ н•ӯмқ‘кі м ң, нҳҲм „мҡ©н•ҙм ң, лӢӨлҘё нҳҲмҶҢнҢҗ мқ‘집 м–өм ңм ң, м§ҖнҳҲм ң, мқјл¶Җ лӢ№лҮЁлі‘м№ҳлЈҢм ңлҠ” м Җмҡ©лҹү м•„мҠӨн”јлҰ°кіј н•Ёк»ҳ ліөмҡ©н•ҳл©ҙ, м¶ңнҳҲ мң„н—ҳмқҙ мҰқк°Җн• мҲҳ мһҲлӢӨ.к°ҖмІңлҢҖ кёёлі‘мӣҗ мӢ¬мһҘлӮҙкіј мқҙкІҪнӣҲ көҗмҲҳлҠ” вҖңкі нҳҲм••мқҙлӮҳ лӢ№лҮЁ л“ұ мӢ¬нҳҲкҙҖм§Ҳнҷҳ мң„н—ҳ мқёмһҗк°Җ мһҲлҠ” кІҪмҡ°лқјл©ҙ, нҸүмҶҢ мўӢмқҖ мғқнҷңмҠөкҙҖмқ„ мһҳ м§Җмјң мҳҲл°©н•ҳлҠ” кІҢ мӨ‘мҡ”н•ҳлӢӨвҖқкі л§җн–ҲлӢӨ. мқҙ көҗмҲҳлҠ” вҖңм Җмҡ©лҹү м•„мҠӨн”јлҰ°мқ„ ліөмҡ©н• кІҪмҡ°, мһҠм§Җ м•Ҡкі л§Өмқј н•ңм•Ңм”© ліөмҡ©н•ҳлҠ” кІғмқҙ мўӢкі , м Җмҡ©лҹү м•„мҠӨн”јлҰ° ліөмҡ©мқҳ мӨ‘лӢЁмқ„ кі л Өн•ҙм•ј н•ңлӢӨл©ҙ л°ҳл“ңмӢң м „л¬ёмқҳмҷҖмқҳ мғҒлӢҙмқ„ нҶөн•ҙ кІ°м •н•ҙм•ј н•ңлӢӨвҖқкі л°қнҳ”лӢӨ.
-

-

40лҢҖ Aм”ЁлҠ” м–ём ңл¶Җн„°мқёк°Җ мЎ°кёҲл§Ң лҚ”мӣҢлҸ„, лңЁкІҒкұ°лӮҳ л§Өмҡҙ мқҢмӢқмқ„ лЁ№мңјл©ҙ мң лҸ… м–јкөҙкіј лӘ©лҚңлҜём—җ л•Җмқҙ л§Һмқҙ лӮңлӢӨлҠ” кұё лҠҗкјҲлӢӨ. кұҙк°•м—җ мқҙмғҒмқҙ мғқкёҙ кұҙ м•„лӢҗк№Ң кұұм •мқ„ н•ҳлӢҲ, мЈјліҖ лҳҗлһҳл“ӨлҸ„ к°ҷмқҖ кі лҜјмқ„ н•ҳкі мһҲлӢӨкі н–ҲлӢӨ. м •мҲҳлҰ¬л¶Җн„° л•Җмқҙ лӮҳм„ң кі лҜјмқҙлқјлҠ” мӮ¬лһҢлҸ„ мһҲм—ҲлӢӨ. мӨ‘л…„мқҙ лҗҳл©ҙ л•Җмқҙ л§Һм•„м§ҖлҠ” кұёк№Ң? мӮ¬мҶҢн•ҳм§Җл§Ң л¶ҲнҺён•ң л•Җмқҳ 진мӢӨм—җ лҢҖн•ҙ м•Ңм•„ліҙмһҗ.в—Үл§җлӢЁ л¶Җмң„ л•Җмғҳ кё°лҠҘ л…ёнҷ” мҳҒн–ҘмӨ‘л…„ мқҙнӣ„ к°‘мһҗкё° л•Җмқҳ м–‘мқҙ л§Һм•„м§ҖлҠ” кұҙ м•„лӢҲлӢӨ. лӢЁм§Җ л•Җ 분비 л¶Җмң„к°Җ м–јкөҙ, лЁёлҰ¬, л’·лӘ© л“ұмңјлЎң 집мӨ‘лҸј л•Җмқҙ л§Һм•„мЎҢлӢӨкі лҠҗлҒјлҠ” кІғмқҙлӢӨ.л•Җ 분비к°Җ лӘ© мң„ мӢ мІҙл¶Җмң„лЎң 집мӨ‘лҗҳлҠ” мқҙмң лҠ” л¬ҙм—Үмқјк№Ң? мҠ¬н”„м§Җл§Ң мқҙлҠ” л…ёнҷ”мқҳ мҰқкұ°лӢӨ. лӮҳмқҙк°Җ л“Өл©ҙ л•Җкө¬л©ҚлҸ„ лҠҷлҠ”лӢӨ. л•Җмғҳмқҳ кё°лҠҘ м Җн•ҳлҠ” мҶҗ, л°ң л“ұ л§җлӢЁл¶Җмң„л¶Җн„° мӢңмһ‘лҗңлӢӨ.л…ёмӣҗмқ„м§ҖлҢҖлі‘мӣҗ нқүл¶Җмҷёкіј л°•л§ҢмӢӨ көҗмҲҳлҠ” "л•Җмқҙ лӮҳлҠ” л¶Җмң„лҠ” лӮҳмқҙм—җ л”°лқј лӢ¬лқјм§„лӢӨ"кі л§җн–ҲлӢӨ. л°• көҗмҲҳм—җ л”°лҘҙл©ҙ, мң гҶҚм•„лҸҷмқҖ мҶҗл°”лӢҘкіј л°ңл°”лӢҘм—җм„ң л•Җмқҙ л§Һмқҙ лӮҳкі , мӮ¬м¶ҳкё°к°Җ лҗҳл©ҙ кІЁл“ңлһ‘мқҙм—җм„ң л•Җмқҙ л§Һмқҙ лӮңлӢӨ. л•Җкө¬л©Қмқҙ кі лҘҙкІҢ м„ұмһҘ, нҷңл°ңн•ҙ진 мІӯл…„кё°м—” нҠ№м • л¶Җмң„м—җ л•Җмқҙ 집мӨ‘лҗҳлҠ” мқјмқҙ м ҒлӢӨ.к·ёлҹ¬лӮҳ ліёкІ©м Ғмқё л…ёнҷ”к°Җ мӢңмһ‘лҗҳлҠ” мӨ‘л…„ мқҙнӣ„м—” л§җлӢЁ л¶Җмң„л¶Җн„° л•Җкө¬л©Қ кё°лҠҘмқҙ м Җн•ҳлҗҳл©ҙм„ң л•Җ л°°м¶ң л¶Җмң„к°Җ лӘ© мң„лЎң 집мӨ‘лҗңлӢӨ. лЁёлҰ¬, м–јкөҙ, лӘ© мЈјліҖмқҖ к°ҖмһҘ л§Ҳм§Җл§үк№Ңм§Җ л•Җмғҳ кё°лҠҘмқҙ мһ‘лҸҷн•ҳлҠ” л¶Җмң„мқҙлӢӨ. мұ…мһҘмқ„ л„ҳкё°кё° м–ҙл Өмҡё л§ҢнҒј мҶҗлҒқмқҙ кұҙмЎ°н•ҳм§Җл§Ң, м–јкөҙм—җлҠ” л•Җмқҙ лӮҳм„ң мҶҗмҲҳкұҙмқ„ мұҷкІЁм•ј н•ҳлҠ” мӨ‘л…„, л…ёл…„мқҙ л§ҺмқҖ кІғлҸ„ мқҙлҹ¬н•ң мқҙмң мқҙлӢӨ.л°• көҗмҲҳлҠ” "лӮҳмқҙк°Җ л“Өм–ҙлҸ„ мҡ°лҰ¬ лҮҢлҠ” кі„мҶҚ л•Җмқ„ 분비н•ҳлқјкі м§ҖмӢңн•ҳлҠ”лҚ° мҶҗ, л°ңмқҳ л•ҖмғҳмқҖ кё°лҠҘмқҙ м Җн•ҳлҗҳлӢҲ м–јкөҙкіј лЁёлҰ¬, лӘ© мЈјліҖмқ„ нҶөн•ҙм„ң 분비лҗ мҲҳл°–м—җ м—ҶлӢӨ"лқјл©° "к·ёлһҳм„ң лӮҳмқҙк°Җ л“Өл©ҙ л•Җмқҙ л§Һ아진лӢӨкі лҠҗлҒјкё° мүҪлӢӨ"кі л§җн–ҲлӢӨ.в—Үл¶ҲнҺё мӢ¬н•ҳл©ҙ н•ӯмҪңлҰ°м ң л“ұ м•Ҫл¬јм№ҳлЈҢ мӢңлҸ„м–јкөҙкіј лЁёлҰ¬м—җ л•Җмқҙ л§Һ아진 кұҙ л…ёнҷ”мқҳ нҳ„мғҒ мӨ‘ н•ҳлӮҳлқј л§Ҳл•…н•ң н•ҙкІ°мұ…мқҙ м—ҶлӢӨкі мғқк°Ғн• мҲҳ мһҲлӢӨ. н•ҳм§Җл§Ң м•„мЈј л°©лІ•мқҙ м—ҶлҠ” кұҙ м•„лӢҲлӢӨ. мӣҗмқёмқ„ м •нҷ•нһҲ нҢҢм•…н•ҳкі , мҰқмғҒм—җ л§һкІҢ м Ғм Ҳн•ң м•Ҫл¬јмқ„ мӮ¬мҡ©н•ҳл©ҙ м•Ҫк°„мқҳ л¶ҲнҺёк°җмқ„ н•ҙкІ°н• мҲҳ мһҲлӢӨ.л°•л§ҢмӢӨ көҗмҲҳлҠ” "м—¬м„ұмқҳ кІҪмҡ° нҸҗкІҪ л•Ңл¬ём—җ, лӢ№лҮЁ нҷҳмһҗлҠ” м§ҲнҷҳмңјлЎң мқён•ң мӢ кІҪкі„ мқҙмғҒмңјлЎң л•Җмқҙ лҠҳм–ҙлӮң кІҪмҡ°лҸ„ мһҲлӢӨ"кі л§җн–ҲлӢӨ. к·ёлҠ” нҸҗкІҪмқҙ мӣҗмқёмқҙлқјл©ҙ мӮ°л¶Җмқёкіјм—җм„ң м—¬м„ұнҳёлҘҙлӘ¬м ң ліөмҡ©мңјлЎң, лӢ№лҮЁк°Җ мӣҗмқёмқј л•җ лӢ№лҮЁм№ҳлЈҢлҘј нҶөн•ҙ л•Җмқҙ м§ҖлӮҳм№ҳкІҢ л§Һмқҙ лӮҳлҠ” мҰқмғҒмқ„ к°ңм„ н• мҲҳ мһҲлӢӨкі м„ӨлӘ…н–ҲлӢӨ. л°• көҗмҲҳлҠ” "мӣҗмқёмқҙ лҡңл ·н•ң лӢӨн•ңмҰқмқ„ 'мқҙм°Ём„ұ лӢӨн•ңмҰқ'мқҙлқјкі н•ҳлҠ”лҚ°, мқҙ кІҪмҡ° мӣҗмқё м§Ҳнҷҳмқ„ м№ҳлЈҢн•ҳл©ҙ лӢӨн•ңмҰқмқҙ нҒ¬кІҢ к°ңм„ лҗңлӢӨ"кі н–ҲлӢӨ.л§Ңмқј, мӣҗмқёмқҙ лҡңл ·н•ҳм§Җ м•Ҡкі , лӢЁмҲңнһҲ л…ёнҷ”лЎң мқён•ҙ м–јкөҙкіј лЁёлҰ¬ л“ұм—җ л•Җмқҙ 집мӨ‘лҗҳлҠ” 'мқјм°Ём„ұ лӢӨн•ңмҰқ'мқҙлқјл©ҙ лӢӨлҘё л°©лІ•мқ„ мӮ¬мҡ©н•ҙм•ј н•ңлӢӨ. мқҙл•ҢлҠ” н•ӯмҪңлҰ°м ң м•Ҫл¬јмқ„ мӮ¬мҡ©н•ңлӢӨ.л°• көҗмҲҳлҠ” "мқјм°Ём„ұ лӢӨн•ңмҰқ м№ҳлЈҢ л°©лІ•мқҖ н•ӯмҪңлҰ°м ң м•Ҫл¬ј, ліҙнҶЎмҠӨ, мқҙмҳЁмҳҒлҸҷм№ҳлЈҢ, көҗк°җмӢ кІҪм Ҳм ңмҲ мқҙ мһҲлҠ”лҚ°, м–јкөҙкіј лЁёлҰ¬ л“ұмқҖ л¶Җмң„ нҠ№м„ұмғҒ н•ӯмҪңлҰ°м ң м•Ҫл¬јм№ҳлЈҢ мҷё лӢӨлҘё м№ҳлЈҢлІ•мқ„ мӮ¬мҡ©н•ҳкё° м–ҙл өлӢӨ"кі л§җн–ҲлӢӨ.л•Җмғҳмқ„ л§үкё° мң„н•ҙ н”јл¶Җм—җ м§Ғм ‘ мЈјмӮ¬лҘј лҶ”м•ј н•ҳлҠ” ліҙнҶЎмҠӨ м№ҳлЈҢлІ•мқҖ мӢңмҲ 비мҡ©кіј нҶөмҰқмқҙ л§Өмҡ° нҒ¬лӢӨ. лӮҙм„ұмқҙ мғқкёё к°ҖлҠҘм„ұлҸ„ нҒ¬лӢӨ. мқҙмҳЁмҳҒлҸҷм№ҳлЈҢлҠ” мҰқмғҒмқҙ мһҲлҠ” л¶Җмң„лҘј л¬јм—җ лӢҙк·ј мғҒнғңм—җм„ң м „лҘҳлҘј м „лӢ¬н•ҳлҠ” л°©мӢқмқҙлқј м–јкөҙкіј лЁёлҰ¬ л“ұм—җ м Ғмҡ©н•ҳкё°м—” мң„н—ҳмқҙ мһҲлӢӨ. көҗк°җмӢ кІҪм Ҳм ңмҲ мқҖ л§Ҳм·Ёк°Җ н•„мҡ”н•ң мҲҳмҲ мқҙлқј нҷҳмһҗмқҳ л¶ҖлӢҙмқҙ нҒ¬кі , мҲҳмҲ нӣ„м—җлҸ„ ліҙмғҒм„ұ лӢӨн•ңмҰқкіј к°ҷмқҖ лӢӨлҘё л¶Җмң„м—җм„ң л•Җмқҙ л§Һмқҙ лӮҳлҠ” л¶Җмһ‘мҡ©мқҙ мғқкёё мҲҳ мһҲлӢӨ.л°•л§ҢмӢӨ көҗмҲҳлҠ” "лӮҳмқҙк°Җ л“Өл©° м–јкөҙ, лЁёлҰ¬ л“ұм—җ л•Җмқҙ л§Һмқҙ лӮҳлҠ” кІғмқҖ л…ёнҷ”мқҳ нҳ„мғҒмқҙлқј м–ҙм©” мҲҳ м—ҶлҠ” л¶Җ분мқҙ мһҲлӢӨ"лқјл©° "л§Ңмқј л¶ҲнҺёмқҙ нҒ¬лӢӨл©ҙ мғҒлӢҙмқ„ л°ӣкі , н•ӯмҪңлҰ°м ң м•Ҫл¬јмқ„ мқҙмҡ©н•ң м№ҳлЈҢлҘј л°ӣкёё к¶Ңн•ңлӢӨ"кі л§җн–ҲлӢӨ.
-
-

-

-

-

-

мһҗк¶ҒлӮҙл§үмҰқ нҷҳмһҗк°Җ мөңк·ј 4л…„ мғҲ м•Ҫ 48% мҰқк°Җн–ҲлӢӨлҠ” мЎ°мӮ¬ кІ°кіјк°Җ лӮҳмҷ”лӢӨ. мһҗк¶ҒлӮҙл§үмҰқмқҙлһҖ мһҗк¶ҒлӮҙл§үмқҳ м„ (gland)мЎ°м§Ғкіј кё°м§Ҳ(stroma)мқҙ мһҗк¶Ғмқҙ м•„лӢҢ лӢӨлҘё л¶Җмң„мқҳ мЎ°м§Ғм—җ л¶Җм°©н•ҳм—¬ мҰқмӢқн•ҳлҠ” кІғмқҙлӢӨ. көӯлҜјкұҙк°•ліҙн—ҳкіөлӢЁмқҖ кұҙк°•ліҙн—ҳ 진лЈҢлҚ°мқҙн„°лҘј нҷңмҡ©н•ҙ 2016л…„л¶Җн„° 2020л…„к№Ңм§Җ 'мһҗк¶ҒлӮҙл§үмҰқ'мқҳ кұҙк°•ліҙн—ҳ 진лЈҢнҳ„нҷ©мқ„ 23мқј л°ңн‘ңн–ҲлӢӨ. в—Ү40лҢҖк°Җ 44.9%лЎң к°ҖмһҘ л§Һм•„ көӯлҜјкұҙк°•ліҙн—ҳкіөлӢЁ л°ңн‘ңм—җ л”°лҘҙл©ҙ, көӯлӮҙ мһҗк¶ҒлӮҙл§үмҰқ 진лЈҢмқёмӣҗмқҖ 2016л…„ 10л§Ң4689лӘ…м—җм„ң 2020л…„ 15л§Ң5183лӘ…мңјлЎң 5л§Ң494лӘ…(48.2%) мҰқк°Җн–Ҳкі , м—°нҸүк· мҰқк°ҖмңЁмқҖ 10.3%лЎң лӮҳнғҖлӮ¬лӢӨ. мһ…мӣҗ нҷҳмһҗлҠ” 2016л…„ 1л§Ң5669лӘ…м—җм„ң 2020л…„ 1л§Ң7446лӘ…мңјлЎң 11.3%(1,777лӘ…), мҷёлһҳнҷҳмһҗлҠ” 2016л…„ 10л§Ң1373лӘ…м—җм„ң 2020л…„ 15л§Ң2152лӘ…мңјлЎң 50.1%(5л§Ң779лӘ…) мҰқк°Җн–ҲлӢӨ.2020л…„ кё°мӨҖ мһҗк¶ҒлӮҙл§үмҰқ нҷҳмһҗмқҳ м—°л №лҢҖлі„ 진лЈҢмқёмӣҗ кө¬м„ұ비лҘј мӮҙнҺҙліҙл©ҙ, м „мІҙ 진лЈҢмқёмӣҗ мӨ‘ 40лҢҖк°Җ 44.9%(6л§Ң9706лӘ…)лЎң к°ҖмһҘ л§Һм•ҳкі , 30лҢҖк°Җ 25.8%(4л§Ң87лӘ…), 50лҢҖк°Җ 17.4%(2л§Ң6978лӘ…)лЎң лӮҳнғҖлӮ¬лӢӨ. 진лЈҢ нҳ•нғңлі„лЎң мӮҙнҺҙліҙл©ҙ мһ…мӣҗ, мҷёлһҳ лӘЁл‘җ 40лҢҖк°Җ к°Ғк°Ғ 49.2%, 44.9%лҘј м°Ём§Җн–ҲлӢӨ. м—°л №лҢҖлі„лЎңлҠ” 60лҢҖк°Җ 2016л…„ 920лӘ…м—җм„ң 2020л…„ 2028лӘ…мңјлЎң 120.4% (1108лӘ…) к°ҖмһҘ л§Һмқҙ мҰқк°Җн–Ҳкі , 70лҢҖк°Җ 81.4%(127лӘ…), 50лҢҖк°Җ 71.0% (1л§Ң1199лӘ…) мҲңмңјлЎң мҰқк°Җн–ҲлӢӨ.мқёкө¬ 10л§Ң лӘ…лӢ№ мһҗк¶ҒлӮҙл§үмҰқ нҷҳмһҗмқҳ 진лЈҢмқёмӣҗмқ„ м—°лҸ„лі„лЎң мӮҙнҺҙліҙл©ҙ 2020л…„ 606лӘ…мңјлЎң 2016л…„ 414лӘ… лҢҖ비 46.4% мҰқк°Җн–Ҳмңјл©°, мһ…мӣҗ нҷҳмһҗлҠ” 2016л…„ 62лӘ…м—җм„ң 2020л…„ 68лӘ…(9.7%)мңјлЎң мҰқк°Җн–Ҳкі , мҷёлһҳнҷҳмһҗлҠ” 2016л…„ 401лӘ…м—җм„ң 2020л…„ 594лӘ…(48.1%)мңјлЎң мҰқк°Җн•ң кІғмңјлЎң лӮҳнғҖлӮ¬лӢӨ. мқёкө¬ 10л§Ң лӘ…лӢ№ мһҗк¶ҒлӮҙл§үмҰқ нҷҳмһҗмқҳ 진лЈҢмқёмӣҗмқ„ м—°л №лҢҖлі„лЎң мӮҙнҺҙліҙл©ҙ, 40лҢҖк°Җ 1712лӘ…мңјлЎң к°ҖмһҘ л§Һм•ҳкі , 30лҢҖк°Җ 1172лӘ…, 50лҢҖк°Җ 633лӘ… мҲңмқҙм—ҲлӢӨ.в—Үмӣ”кІҪнҶөВ·м„ұкөҗнҶөмқҙ мЈјмҰқмғҒ мһҗк¶ҒлӮҙл§үмҰқмқҙ к°ҖмһҘ нқ”н•ҳкІҢ л°ңмғқн•ҳлҠ” л¶Җмң„лҠ” ліөк°•лӮҙ мһҘкё°мҷҖ ліөл§үмқҙлӢӨ. көӯлҜјкұҙк°•ліҙн—ҳ мқјмӮ°лі‘мӣҗ мӮ°л¶Җмқёкіј м„ңмў…мҡұ көҗмҲҳлҠ” "л°ҳліөм Ғмқё л§Ңм„ұ кіЁл°ҳ лҸҷнҶө, мӣ”кІҪнҶө(нҠ№нһҲ, мӣ”кІҪнҶөмқҙ кіЁл°ҳ лҸҷнҶө лҳҗлҠ” м§ҒмһҘл¶Җмң„ нҶөмҰқкіј лҸҷл°ҳ, м җмҰқн•ҳлҠ” мӣ”кІҪнҶөмңјлЎңм •мғҒм Ғмқё мғқнҷңм—җ м ңм•Ҫ, н•ҳл¶Җ мҡ”추 нҳ№мқҖ мІңкіЁ л¶Җмң„ нҶөмҰқ), м„ұкөҗнҶө, мӣ”кІҪ м§Ғм „ нҳ№мқҖ мӣ”кІҪ мӨ‘мқҳ л°°ліҖнҶө, мғқмӢқ лҠҘл Ҙ м Җн•ҳк°Җ мЈјмҰқмғҒмңјлЎң ліҙмқј л•Ң мһҗк¶Ғ лӮҙл§үмҰқмқ„ мқҳмӢ¬н•ҙлҙҗм•ј н•ңлӢӨ"кі л§җн–ҲлӢӨ. лҚ”кө¬лӮҳ мһҗк¶ҒлӮҙл§үмҰқмқҳ 진н–үмқҖ ліөк°•лӮҙ мһҘкё° мң м°©мңјлЎң н•ҙл¶Җн•ҷм Ғ ліҖнҳ•мқҙ мҙҲлһҳлҸј л°°лһҖ нӣ„лӮңкҙҖмқҳ лӮңмһҗ нҸ¬нҡҚ мһҘм• лҘј мң л°ңн• мҲҳ мһҲмңјл©° кіјлҸ„н•ң м—јмҰқмқ„ мқјмңјмјң л§Ңм„ұ м—јмҰқмңјлЎң мқён•ң лӮңмҶҢ, лӮңкҙҖ, мһҗк¶ҒлӮҙл§ү кё°лҠҘ м Җн•ҳ(лӮңнҸ¬л°ңлӢ¬, мҲҳм • л°Ҹ м°©мғҒ мқҙмғҒ)лҘј лӮҳнғҖлӮј мҲҳ мһҲлҠ” л§ҢнҒј мһҗл…ҖлҘј кі„нҡҚн•ҳлҠ” к°Җмһ„кё° м—¬м„ұм—җм„ңлҠ” лҚ”мҡұлҚ” кҙҖмӢ¬мқ„ к°Җм ём•ј н•ңлӢӨ. мһҗк¶ҒлӮҙл§үмҰқкіј лҸҷл°ҳлҸј л°ңкІ¬лҗ мҲҳ мһҲлҠ” мһҗк¶Ғм„ к·јмҰқмқҖ к·ё мң лі‘лҘ мқҙ лӢӨм–‘н•ҳкІҢ ліҙкі лҗҳкі мһҲм§Җл§Ң лӮңмһ„мҷём—җлҸ„ мӣ”кІҪкіјлӢӨмҰқ, л№„м •мғҒмһҗк¶Ғм¶ңнҳҲ, м„ұкөҗнҶө, л°°ліҖнҶө, мӣ”кІҪнҶө, л§Ңм„ұ кіЁл°ҳнҶөмқҳ мҰқмғҒмқ„ мқјмңјнӮӨл©° мһҗк¶ҒлӮҙл§үмҰқкіј лҚ”л¶Ҳм–ҙ мӮ¶мқҳ м§Ҳмқ„ л§Өмҡ° л–Ём–ҙлңЁлҰ°лӢӨ. м„ңмў…мҡұ көҗмҲҳлҠ” "мһҗк¶ҒлӮҙл§үмҰқмқҖ л¶Ҳмһ„кіј м—°кҙҖм„ұмқҙ лҶ’мқҖ м§Ҳнҷҳмқҙкё° л•Ңл¬ём—җ нҠ№нһҲ мІӯмҶҢл…„кё°м—җ л°ңмғқн•ң мһҗк¶ҒлӮҙл§үмҰқмқ„ м Ғм Ҳн•ҳкІҢ м№ҳлЈҢн•ҳм§Җ лӘ»н• кІҪмҡ° н–Ҙнӣ„ к°Җмһ„л Ҙм—җ мӨ‘лҢҖн•ң мҳҒн–Ҙмқ„ лҜём№ мҲҳ мһҲлӢӨ"кі л§җн–ҲлӢӨ. мһҗк¶ҒлӮҙл§үмҰқмқҳ м Ғм Ҳн•ң лӮҙмҷёкіјм Ғ м№ҳлЈҢм—җлҸ„ л¶Ҳкө¬н•ҳкі м№ҳлЈҢмқҳ м—°мҶҚм„ұмқҙ л–Ём–ҙ진лӢӨл©ҙ 5л…„ лӮҙ лҲ„м Ғ мһ¬л°ңлҘ мқҖ 60%к№Ңм§Җ мҰқк°Җн•ңлӢӨ. м„ң көҗмҲҳлҠ” "мқҙлҘё лӮҳмқҙм—җ 진лӢЁлҗң мһҗк¶ҒлӮҙл§үмҰқ, л¶Ҳмһ„кіј кҙҖл Ён•ң мһҗк¶ҒлӮҙл§үмҰқ нҳ№мқҖ л¶Ҳмһ„м№ҳлЈҢмқҳ кіјкұ°л Ҙ, лӮңмҶҢм—җ мһҗк¶ҒлӮҙл§үмў…мқҙ мһҲлҠ” нҷҳмһҗмқҳ кІҪмҡ° лӮңмҶҢм•” л°ңмғқлҘ мқҙ 1.7л°° лҶ’мқҖ кІғмңјлЎң м•Ңл Өм ё, 비лЎқ л°ңмғқлҘ мқҙ лҶ’진 м•Ҡм§Җл§Ң м№ҳлӘ…м Ғмқј мҲҳ мһҲлҠ” лӮңмҶҢм•”м—җ лҢҖн•ң мң„н—ҳм„ұлҸ„ к°„кіјн•ҙм„ңлҠ” м•Ҳ лҗ кІғ"мқҙлқјкі л§җн–ҲлӢӨ.
-
-

-

30лҢҖ м§ҒмһҘмқё Aм”ЁлҠ” м—¬лҰ„мқҙ мҳӨкё° м „ н•ӯмғҒ мң„мһҘм•Ҫмқ„ мӨҖ비н•ҙл‘”лӢӨ. нҸүмҶҢм—җлҸ„ мҶҢнҷ”к°Җ мһҳ м•Ҳлҗҳкі мқҢмӢқ л•Ңл¬ём—җ мһҘм—јмқҙ мүҪкІҢ м°ҫм•„мҳӨлҠ” нҺёмқҙм§Җл§Ң м—¬лҰ„мқҙ м°ҫм•„мҳӨл©ҙ к·ё м •лҸ„к°Җ лҚ” мӢ¬н•ҙм§Җкё° л•Ңл¬ёмқҙлӢӨ. мһ‘л…„м—җлҠ” мң„кІҪл Ёкіј м„ӨмӮ¬к°Җ мӢ¬н•ҙм„ң н•ңл°ӨмӨ‘м—җ мқ‘кёүмӢӨк№Ңм§Җ л°©л¬ён–ҲлҚҳ кІҪн—ҳлҸ„ мһҲм–ҙ мҳ¬н•ҙлҠ” лҜёлҰ¬ кұҙк°•кІҖ진лҸ„ л°ӣкі мқ‘кёүмғҒнҷ©мқ„ лҢҖ비н•ҙ мң„мһҘм•ҪлҸ„ кө¬л№„н•ҙл’ҖлӢӨ.мҠөн•ң мһҘл§ҲмІ кіј л¬ҙлҚ”мҡҙ м—¬лҰ„м—җлҠ” Aм”ЁмІҳлҹј ліөнҶөмқҙлӮҳ м„ӨмӮ¬лҘј кІҪн—ҳн•ҳлҠ” кІҪмҡ°к°Җ л§ҺлӢӨ. ліөнҶөкіј м„ӨмӮ¬лҠ” мҶҢнҷ”кё° м§Ҳнҷҳмқҳ лҢҖн‘ңм Ғмқё мҰқмғҒмңјлЎң лӢӨм–‘н•ң мӣҗмқёмқҙ мһҲлӢӨ. кёүм„ұ мң„мһҘм—јмқҖ лӢӨм–‘н•ң мӢқмӨ‘лҸ…к· м—җ мқҳн•ҙ л°ңмғқн•ҳкё°лҸ„ н•ҳкі к°җкё°лӮҳ кё°кҙҖм§Җм—ј л“ұмқҙ мӣҗмқёмқјмҲҳлҸ„ мһҲлӢӨ. мҶҢнҷ”к°Җ мһҳ м•ҲлҗҳлҠ” мқҢмӢқмқҙлӮҳ м°Ёк°Җмҡҙ мқҢмӢқмқ„ м„ӯм·Ён•ҳкұ°лӮҳ кіјмӢқ л“ұлҸ„ мӣҗмқёмқҙ лҗ мҲҳ мһҲлӢӨ.мӢӨм ң кұҙк°•ліҙн—ҳмӢ¬мӮ¬нҸүк°Җмӣҗ көӯлҜјкҙҖмӢ¬м§Ҳлі‘нҶөкі„м—җ л”°лҘҙл©ҙ 2019л…„ к°җм—јм„ұ л°Ҹ мғҒм„ёл¶ҲлӘ… кё°мӣҗмқҳ кё°нғҖ мң„мһҘм—ј л°Ҹ кІ°мһҘм—јмңјлЎң 진лЈҢлҘј ліё нҷҳмһҗлҠ” 6мӣ” 57л§Ң9490лӘ…мңјлЎң мӢңмһ‘н•ҙ 7мӣ” 67л§Ң1803лӘ…мңјлЎң лҢҖнҸӯ мғҒмҠ№, 8мӣ” 69л§Ң4628лӘ…мңјлЎң м •м җм—җ мқҙлҘё кІғмңјлЎң лӮҳнғҖлӮ¬лӢӨ. нҠ№нһҲ 65м„ё мқҙмғҒ мһ…мӣҗ лӢӨл№ҲлҸ„ мғҒмң„ м§Ҳлі‘м—җм„ң 5л§Ң4847лӘ…мңјлЎң 8мң„лҘј м°Ём§Җн•ҳлҠ” л§ҢнҒј кі л №мқјмҲҳлЎқ мЈјмқҳн• н•„мҡ”к°Җ мһҲлӢӨ.мң„ лӮҙлІҪкіј мҶҢмһҘ, лҢҖмһҘм—җ л°ңмғқн•ҳлҠ” мң„мһҘм—јмқҖ лҢҖл¶Җ분 л°”мқҙлҹ¬мҠӨк°Җ к°ҖмһҘ нқ”н•ң мӣҗмқёмқҙл©° м„ёк· , кё°мғқ충, нҷ”н•ҷ лҸ…мҶҢ, м•Ҫл¬ј л“ұм—җ мқҳн•ҙ лӮҳнғҖлӮ мҲҳ мһҲлӢӨ. л°”мқҙлҹ¬мҠӨм—җ к°җм—јлҗҳл©ҙ мҶҢмһҘлІҪ м„ёнҸ¬лҘј к°җм—јмӢңмјң м„ёнҸ¬к°Җ мҰқмӢқн•ҙ мһҘм•Ўм„ұ м„ӨмӮ¬ л°Ҹ кө¬нҶ л“ұмқ„ л°ңмғқмӢңнӮЁлӢӨ. мЈјмҡ” мң„мһҘм—ј л°”мқҙлҹ¬мҠӨм—җлҠ” л…ёлЎңл°”мқҙлҹ¬мҠӨ, лЎңнғҖл°”мқҙлҹ¬мҠӨ, м•„мҠӨнҠёлЎңл°”мқҙлҹ¬мҠӨ, м•„лҚ°л…ёл°”мқҙлҹ¬мҠӨ л“ұмқ„ л“Ө мҲҳ мһҲлӢӨ.к°ҖмһҘ лҢҖн‘ңм Ғмқё мң„мһҘм—ј л°”мқҙлҹ¬мҠӨлҠ” 'л…ёлЎңл°”мқҙлҹ¬мҠӨ'лӢӨ. мҳҒн•ҳ 20лҸ„ мқҙн•ҳм—җм„ңлҸ„ мғқмЎҙмқҙ к°ҖлҠҘн•ҳл©°, лҢҖмһҘк· мқҙлӮҳ мӮҙлӘЁл„¬лқјк· м—җ 비н•ҙ м ҒмқҖ м–‘мңјлЎңлҸ„ мҰқмғҒмқҙ л°ңнҳ„лҗ мҲҳ мһҲлӢӨ. л…ёлЎңл°”мқҙлҹ¬мҠӨм—җ мҳӨм—јлҗң мӢқн’ҲмқҙлӮҳ л¬јмқ„ к°Җм—ҙн•ҳм§Җ м•Ҡкі м„ӯм·Ён• кІҪмҡ° к°җм—јлҗ мҲҳ мһҲмңјл©° к°җм—ј нҷҳмһҗмҷҖмқҳ м ‘мҙүмңјлЎң мӮ¬лһҢ к°„ м „нҢҢлҗ мҲҳ мһҲлӢӨ. л…ёлЎңл°”мқҙлҹ¬мҠӨм—җ к°җм—јлҗҳл©ҙ 1вҲј2мқјмқҳ мһ ліөкё°лҘј кұ°міҗ м„ӨмӮ¬, кө¬нҶ , л‘җнҶө, л°ңм—ҙ л“ұ мҰқмғҒмқҙ лӮҳнғҖлӮҳл©° ліҙнҶө 3мқј мқҙлӮҙ мһҗм—° м№ҳмң лҗҳлӮҳ мһҰмқҖ м„ӨмӮ¬лӮҳ кө¬нҶ л•Ң 충분н•ң мҲҳ분 ліҙ충мқ„ н•ҳм§Җ м•Ҡмңјл©ҙ нғҲмҲҳмҰқмқҙ лӮҳнғҖлӮ мҲҳ мһҲлӢӨ.м„ёк· м„ұ мң„мһҘм—јмқҖ л°ңмғқ л№ҲлҸ„к°Җ л°”мқҙлҹ¬мҠӨм„ұ мң„мһҘм—јліҙлӢӨ лӮ®мқҖ нҺёмқҙл©° 비лёҢлҰ¬мҳӨ, мҪңл Ҳлқј, мӮҙлӘЁл„¬лқј, мқҙм§Ҳк· л“ұ лӢӨм–‘н•ң м„ёк· мқҙ мӣҗмқёмқҙ лҸј мһҘлҸ…мҶҢлҘј мғқмӮ°н•ҳкұ°лӮҳ м„ёнҸ¬лҘј мҶҗмғҒмӢңмјң мҰқмғҒмқ„ л°ңмғқн•ҳкІҢ н•ңлӢӨ.нҠ№нһҲ л°”лӢ·л¬јм—җ мғқмЎҙн•ҳлҠ” 비лёҢлҰ¬мҳӨк· мқҖ мҲҳмҳЁмқҙ мғҒмҠ№н•ҳлҠ” м—¬лҰ„мІ мҰқмӢқн•ҳл©° мЎ°к°ң, мғқм„ , мҳӨ징м–ҙ л“ұмқҳ м•„к°ҖлҜё, н‘ңн”ј, лӮҙмһҘ л“ұм—җ л¶Җм°©н•ҙ н•ҙлӢ№ мқҢмӢқл¬јмқ„ м„ӯм·Ён•ң мӮ¬лһҢм—җкІҢ мң„мһҘм—јкіј мӢқмӨ‘лҸ…мқ„ мқјмңјнӮЁлӢӨ. 비лёҢлҰ¬мҳӨк· м—җ мҳӨм—јлҗң м–ҙнҢЁлҘҳ, н•ҙмӮ°л¬ј м„ёмІҷмқ„ 충분нһҲ н•ҳм§Җ м•Ҡкұ°лӮҳ мҷ„м „нһҲ мқөнһҲм§Җ м•Ҡкі м„ӯм·Ён–Ҳмқ„ кІҪмҡ° лҳҗлҠ” м–ҙнҢЁлҘҳ, н•ҙмӮ°л¬ј мЎ°лҰ¬кіјм • мӨ‘ мҳӨм—јлҗң мЎ°лҰ¬лҸ„кө¬, мҶҗ л“ұм—җ мқҳн•ҙ к°җм—јмқҙ л°ңмғқн•ҳкё° л•Ңл¬ём—җ к°Ғлі„н•ң мЈјмқҳк°Җ н•„мҡ”н•ҳлӢӨ.лҢҖл¶Җ분мқҳ мң„мһҘм—јмқҖ кІҪмҰқм—җм„ң мӨ‘мҰқмқҳ м„ӨмӮ¬к°Җ лӮҳнғҖлӮҳл©° кө¬нҶ , ліөл¶Җ л¶ҲнҺёк°җ, л©”мҠӨкәјмӣҖ, кІҪл Ё л“ұмқҙ лҸҷл°ҳлҗҳл©° мӣҗмқём—җ л”°лқј мЎ°кёҲм”© м°ЁмқҙлҘј ліҙмқёлӢӨ.мҰқмғҒкіј н•Ёк»ҳ мҳӨм—јлҗң мқҢмӢқл¬ј м„ӯм·Ё м—¬л¶Җ, лҜёмғқл¬ј к°җм—јмһҗ м ‘мҙү мқҙл Ҙ, м—¬н–үл Ҙ, н•ӯмғқм ң мӮ¬мҡ© мң л¬ҙ л“ұмқ„ нҶөн•ҙ 진лӢЁн•ҳкІҢ лҗҳл©° н•„мҡ”н•ң кІҪмҡ° мқҳлЈҢ진 нҢҗлӢЁ н•ҳм—җ мҳҒмғҒкІҖмӮ¬лӮҳ лҢҖліҖ кІҖмӮ¬ л“ұмқ„ мӢӨмӢңн•ңлӢӨ. лҢҖл¶Җ분 нңҙмӢқкіј мҲҳ분 м„ӯм·Ё л“ұмңјлЎң нҡҢліөлҗҳм§Җл§Ң мӢ¬н• кІҪмҡ° м•Ҫл¬јм№ҳлЈҢк°Җ н•„мҡ”н•ҳлӢӨ. лҢҖлҸҷлі‘мӣҗ мҶҢнҷ”кё°лӮҙмӢңкІҪм„јн„° л°•мқёмІ кіјмһҘ(лӮҙкіј м „л¬ёмқҳ)мқҖ "кі л №, мҳҒмң м•„, л©ҙм—ӯ м Җн•ҳмһҗ л“ұмқҳ мң„мһҘм—јмқҖ мӢ¬н• кІҪмҡ° нғҲмҲҳ л°Ҹ м „н•ҙм§Ҳ л¶Ҳк· нҳ•мңјлЎң мқён•ҙ мғқлӘ…мқ„ мң„нҳ‘н• мҲҳлҸ„ мһҲлӢӨ"л©° "мҮјнҒ¬ мғҒнғңм—җ л№ м§Җкұ°лӮҳ мң„мһҘкҙҖ м¶ңнҳҲм—җ мқҳн•ң 2м°Ё к°җм—јмқҙ л°ңмғқн•ҳл©ҙ нҢЁнҳҲмҰқ л“ұ н•©лі‘мҰқмңјлЎң мқҙм–ҙм§Ҳ мҲҳ мһҲмңјлҜҖлЎң мҰқмғҒмқҙ мӢ¬н•ҳкұ°лӮҳ л©Ҳ추м§Җ м•ҠлҠ”лӢӨл©ҙ л°ҳл“ңмӢң мқҳлЈҢкё°кҙҖм—җ лӮҙмӣҗн•ҙм•ј н•ңлӢӨ"кі л§җн–ҲлӢӨ.мң„мһҘм—ј мҳҲл°©мқ„ мң„н•ҙм„ңлҠ” мқҢмӢқл¬ј м„ӯм·Ё м „нӣ„, мқҢмӢқ л§Ңл“Өкё° м „нӣ„ л“ұ мқјмғҒмғқнҷңм—җм„ң мҶҗ мң„мғқмқ„ мІ м ҖнһҲ н•ҙм•ј н•ҳкі , нҠ№нһҲ л°°ліҖмқ„ ліё нӣ„м—җлҠ” 비лҲ„лҘј мқҙмҡ©н•ҙ нқҗлҘҙлҠ” л¬јм—җ мҶҗмқ„ к№ЁлҒ—н•ҳкІҢ м”»лҠ”лӢӨ. мӢқн’Ҳ л§Өк°ң к°җм—ј мҳҲл°©мқ„ мң„н•ҙм„ң мңЎлҘҳ, мғқм„ л“ұ мҡ©лҸ„м—җ л§һкІҢ лҸ„л§ҲмҷҖ м№јмқ„ 분лҰ¬н•ҳлҠ” кІғмқҙ мўӢмңјл©° мӮ¬мҡ© м „нӣ„ к№ЁлҒ—н•ҳкІҢ м”»лҸ„лЎқ н•ңлӢӨ. л¬јмқҖ кјӯ лҒ“м—¬ л§ҲмӢңл©° мқҢмӢқмқҖ мҷ„м „нһҲ мқөнҳҖ лЁ№лҸ„лЎқ н•ңлӢӨ. мқҢмӢқмқҙ лӮЁм•ҳлӢӨл©ҙ мҰүмӢң лғүмһҘ ліҙкҙҖн•ҳл©° мң нҶөкё°н•ңмқҙ м§ҖлӮ¬лӢӨл©ҙ м•„к№ҢмӣҢ л§җкі лІ„лҰ°лӢӨ. л°•мқёмІ кіјмһҘмқҖ "м—¬лҰ„мІ л…ём җм—җм„ң нҢҗл§Өн•ҳлҠ” мқҢмӢқ л“ұ м•Ҳм „м„ұмқҙ нҷ•ліҙлҗҳм§Җ м•ҠмқҖ мқҢмӢқмқҖ лҗҳлҸ„лЎқ лЁ№м§Җ м•ҠлҠ” кІғмқҙ мўӢлӢӨ"кі л§җн–ҲлӢӨ.
-
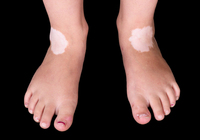
н”јл¶Җм—җ мӣҗмқё лӘЁлҘј н•ҳм–Җ л°ҳм җмқҙ мғқкІјлӢӨл©ҙ 'л°ұл°ҳмҰқ'мқҳ мӢ нҳёмқј мҲҳ мһҲлӢӨ. л°ұл°ҳмҰқмқҖ н”јл¶Җ мғүмҶҢлҘј л§Ңл“ңлҠ” л©ңлқјлӢҢ м„ёнҸ¬к°Җ нӣ„мІңм ҒмңјлЎң нҢҢкҙҙлҸј м—Ҷм–ҙм§Җл©ҙм„ң н”јл¶Җм—җ лӢӨм–‘н•ң нҒ¬кё°, лӘЁм–‘мқҳ л°ұмғү л°ҳм җмқҙ мғқкё°лҠ” лі‘мқҙлӢӨ. мң лі‘лҘ мқҖ лӮҳлқјмҷҖ мқёмў…лі„лЎң лӢӨм–‘н•ҳм§Җл§Ң м „мІҙ мқёкө¬мқҳ 0.5~1% м •лҸ„лЎң ліҙкі лҗҳкі мһҲмңјл©°, мҡ°лҰ¬лӮҳлқјлҠ” м•Ҫ 40л§Ң лӘ…мқҙ м•“кі мһҲлҠ” кІғмңјлЎң м•Ңл ӨмЎҢлӢӨ.10~30м„ё мӮ¬мқҙм—җ к°ҖмһҘ нқ”н•ҳл©° 20м„ё мқҙм „м—җ л°ңмғқн•ҳлҠ” кІҪмҡ°к°Җ 50%лӮҳ лҗңлӢӨ. лӮЁл…Җ м°ЁмқҙлҠ” м—Ҷкі к°ҖмЎұл ҘмқҖ м•Ҫ 30%лЎң мң м „м Ғ мҶҢмқёмқҙ мқҳмӢ¬лҗҳм§Җл§Ң, м •нҷ•н•ң мң м „мһҗлҠ” л°қнҳҖм ё мһҲм§Җ м•Ҡмңјл©° лӢӨмқёмһҗм„ұмңјлЎң м—¬кІЁм§Җкі мһҲлӢӨ.л°ұл°ҳмҰқмқҳ л°ңлі‘ мӣҗмқёмқҖ м •нҷ•нһҲ л°қнҳҖм ё мһҲм§Җ м•ҠлӢӨ. лӢӨл§Ң мқёмІҙмқҳ л©ҙм—ӯм„ёнҸ¬ мӨ‘ л©ңлқјлӢҢм„ёнҸ¬лҘј н‘ңм ҒмңјлЎң н•ҳлҠ” CD8+Tм„ёнҸ¬к°Җ л©ңлқјлӢҢ м„ёнҸ¬лҘј нҢҢкҙҙн•ҙ нғҲмғүмҶҢлҘј мң л°ңн•ҳлҠ” мһҗк°Җл©ҙм—ӯм§Ҳнҷҳмқё кІғмңјлЎң м¶”м •н•ҳкі мһҲлӢӨ. л°ұл°ҳмҰқмқҙ мғқкё°л©ҙ кІҪкі„к°Җ лҡңл ·н•ң лӢӨм–‘н•ң нҒ¬кё°мқҳ мӣҗнҳ•мқҙлӮҳ л¶Ҳк·ңм№ҷн•ң лӘЁм–‘мқҳ нқ°мғү л°ҳм җмқҙ лӮҳнғҖлӮңлӢӨ. 진лЈҢмӢӨм—җм„ң 진лӢЁм—җ мӮ¬мҡ©лҗҳлҠ” мҡ°л“ңл“ұмңјлЎң ліҙл©ҙ лі‘ліҖмқҙ лҚ” лӘ…нҷ•н•ҳкІҢ ліҙмқёлӢӨ. л°ұл°ҳ л¶Җмң„мқҳ н„ёлҸ„ нғҲмғүмқ„ ліҙмқҙлҠ” кІҪмҡ°к°Җ л§Һмңјл©° нҠ№нһҲ лЁёлҰ¬м№ҙлқҪ, лҲҲмҚ№ л¶Җмң„м—җ л°ұлӘЁмҰқмңјлЎң мІҳмқҢ л°ңкІ¬лҗҳкё°лҸ„ н•ңлӢӨ. н”јл¶Җ м–ҙлҠҗ л¶Җмң„лӮҳ л°ңмғқн• мҲҳ мһҲмңјлӮҳ мҶҗ, л°ң, л¬ҙлҰҺ, нҢ”кҝҲм№ҳ л“ұ лјҲ лҸҢм¶ңл¶Җмң„мҷҖ м–јкөҙм—җм„ңлҠ” лҲҲ, мҪ”, мһ… мЈјмң„м—җм„ң мў…мў… мӢңмһ‘лҗңлӢӨ. л°ұл°ҳмҰқмқҖ мҷёл¶Җ мһҗк·№м—җ мқҳн•ҙ мҳҒн–Ҙмқ„ л°ӣмңјлҜҖлЎң л¬јлҰ¬м ҒмңјлЎң мһҗк·№мқҙлӮҳ мғҒмІҳлҘј мһҗмЈј л°ӣлҠ” л¶Җмң„м—җлҸ„ мһҳ л°ңмғқн•ңлӢӨ.мӢ мІҙлІ”мң„ 5% мқҙн•ҳмқҳ лі‘ліҖм—җлҠ” лӢӨмҶҢ лҶ’мқҖ к°•лҸ„мқҳ көӯмҶҢмҠӨн…ҢлЎңмқҙл“ңм ңлӮҳ м№јмӢңлүҙлҰ°м–өм ңм ң(비мҠӨн…ҢлЎңмқҙл“ң)лҘј лҢҖн‘ңм ҒмңјлЎң мӮ¬мҡ©н•ңлӢӨ. мӢ мІҙлІ”мң„ 5% мқҙмғҒмқё кІҪмҡ°м—җлҠ” кҙ‘м„ мҡ”лІ•мңјлЎң м№ҳлЈҢн•ңлӢӨ. лӘё м „мІҙм—җ мӮ°л°ңм ҒмңјлЎң нҚјм ёмһҲлҠ” лі‘ліҖм—җлҠ” мўҒмқҖнҢҢмһҘмһҗмҷём„ B(NBUVB)лҘј мқҙмҡ©н•ң кҙ‘м„ м№ҳлЈҢлҘјн•ҳл©°, м ңн•ңлҗң л¶Җмң„мқҳ көӯмҶҢ лі‘ліҖм—җлҠ” м—‘мӢңлЁё л Ҳмқҙм ҖлҘј мқҙмҡ©н•ң н‘ңм Ғкҙ‘м„ мҡ”лІ•мқ„ мӢңн–үн•ңлӢӨ.мғҒкі„л°ұлі‘мӣҗ н”јл¶Җкіј мқҙмҡҙн•ҳ көҗмҲҳлҠ” "мһҗмҷём„ мқ„ мқҙмҡ©н•ң кҙ‘м„ м№ҳлЈҢлҠ” нҡЁкіјлҸ„ мўӢкі м–ҙлҰ°мқҙлӮҳ мһ„мӮ°л¶ҖлҸ„ м•Ҳм „н•ҳкІҢ м№ҳлЈҢл°ӣмқ„ мҲҳ мһҲлӢӨ"л©° "мӢ мІҙ л¶Җмң„м—җ л”°лқј м№ҳлЈҢл°ҳмқ‘мқҙ лӢӨлҘёлҚ° м–јкөҙ, лӘ©, лӘёнҶө, нҢ”лӢӨлҰ¬м—җм„ңлҠ” нҡЁкіјк°Җ мўӢм§Җл§Ң м җл§үкіј нҢ”лӢӨлҰ¬ л§җлӢЁл¶Җмң„лҠ” 비көҗм Ғ нҡЁкіјк°Җ л–Ём–ҙ진лӢӨ"кі л§җн–ҲлӢӨ.кёүмҶҚнһҲ лІҲм§ҖлҠ” л°ұл°ҳмҰқм—җлҠ” кІҪкө¬ мҠӨн…ҢлЎңмқҙл“ң лҜёлӢҲнҺ„мҠӨ мҡ”лІ•мқ„ кҙ‘м„ мҡ”лІ•кіј н•Ёк»ҳ мӮ¬мҡ©н•ҳл©ҙ лҸ„мӣҖмқҙ лҗңлӢӨ. 1~2л…„ лҸҷм•Ҳ мғҲлЎң мғқкё°кұ°лӮҳ м»Өм§ҖлҠ” лі‘ліҖмқҙ м—ҶлҠ” м•Ҳм •м Ғмқё л°ұл°ҳмҰқмқ„ к°Җ진 нҷҳмһҗм—җм„ңлҠ” мҲҳмҲ мҡ”лІ•мқ„ мӢңн–үн•ңлӢӨ. л°ұл°ҳмҰқмқҳ 분лҘҳ, лі‘ліҖмқҳ мң„м№ҳмҷҖ нҒ¬кё°м—җ л”°лқј м„ёнҸ¬мқҙмӢқмҲ , нқЎмқёмҲҳнҸ¬н‘ңн”јмқҙмӢқмҲ , нҺҖм№ҳмқҙмӢқмҲ л“ұ м Ғм Ҳн•ң л°©лІ•мңјлЎң мӢңн–үн•ңлӢӨ.л°ұл°ҳмҰқмқҳ м№ҳлЈҢмҷҖ лҚ”л¶Ҳм–ҙ м•…нҷ”мҡ”мқёмқ„ н”јн•ҳлҠ” мғқнҷңмҠөкҙҖ көҗм •мқҙ н•„мҡ”н•ҳлӢӨ. л°ҳл“ңмӢң лӘЁмһҗлӮҳ кёҙ мҶҢл§Ө мҳ·мңјлЎң к°•л ¬н•ң н–Үл№ӣмқ„ м°ЁлӢЁн•ҳкі , мқјкҙ‘м°ЁлӢЁ м§ҖмҲҳк°Җ лҶ’мқҖ(SPF50, PF+++ мқҙмғҒ) мһҗмҷём„ м°ЁлӢЁм ңлҘј л°”лҘҙлҠ” кІғмқҙ мўӢлӢӨ. л„Ҳл¬ҙ мЎёлҰ¬лҠ” лІЁнҠё, мҶҚмҳ· л“ұмқҖ н”јн•ҳкі мӢңкі„, лӘ©кұёмқҙ, л°ҳм§Җ л“ұ кІҪлҜён•ң мһҗк·№лҸ„ мӨ„мқҙлҠ” кІғмқҙ лҸ„мӣҖмқҙ лҗңлӢӨ. мӢ¬н•ң м •мӢ м Ғ мҠӨнҠёл ҲмҠӨлҸ„ л°ұл°ҳмҰқмқ„ м•…нҷ”мӢңнӮ¬ мҲҳ мһҲлӢӨ. нҠ№нһҲ л°ұл°ҳмҰқ нҷҳмһҗлҠ” мҡ°мҡёмҰқ, л¶Ҳм•ҲмһҘм• л“ұ мӮ¶мқҳ м§Ҳмқ„ м Җн•ҳмӢңнӮӨлҠ” м •мӢ м§Ҳнҷҳмқҙ лҸҷл°ҳлҗ мҲҳ мһҲмңјлҜҖлЎң м •мӢ м Ғ м§Җм§ҖлӮҳ мӢ¬лҰ¬м Ғ м№ҳлЈҢлҘј л°ӣлҠ” кІғмқҙ лҸ„мӣҖмқҙ лҗ мҲҳ мһҲлӢӨ.мқҙмҡҙн•ҳ көҗмҲҳлҠ” "л°ұл°ҳмҰқмқҖ лҢҖн‘ңм Ғмқё лӮңм№ҳм„ұ м§ҲнҷҳмңјлЎң м—¬кІЁм ё мҷ”м§Җл§Ң, мЎ°кё°л°ңкІ¬кіј м Ғм Ҳн•ң м№ҳлЈҢлЎң кҫёмӨҖн•ҳкі лҒҲкё° мһҲкІҢ м№ҳлЈҢлҘј л°ӣлҠ”лӢӨл©ҙ лі‘ліҖмқҳ 70% мқҙмғҒмқ„ м№ҳлЈҢн• мҲҳ мһҲлӢӨ"л©° "л°ұл°ҳмҰқмқҳ м№ҳлЈҢм—җ лҢҖн•ң кІҖмҰқлҗҳм§Җ м•ҠмқҖ м •ліҙм—җ нҳ„нҳ№лҗҳм§Җ л§җкі , л°ұл°ҳмҰқм—җ лҢҖн•ң м „л¬ём§ҖмӢқмқҙ мһҲлҠ” н”јл¶Җкіј м „л¬ёмқҳмқҳ м№ҳлЈҢлЎң мҷ„м№ҳм—җ мқҙлҘј мҲҳ мһҲлҸ„лЎқ н•ҙм•ј н•ңлӢӨ"кі л§җн–ҲлӢӨ.