-
лӮҳмқҙк°Җ л“Өл©ҙ кҙҖм Ҳмқ„ ліҙнҳён•ҳлҠ” м—°кіЁкіј лјҲ, мқёлҢҖ л“ұмқҙ мҶҗмғҒлҗҳл©ҙм„ң нҮҙн–үм„ұкҙҖм Ҳм—јмқ„ кІӘмқ„ мҲҳ мһҲлӢӨ. лӢЁкі„м—җ л”°лқј лӢӨлҘҙм§Җл§Ң м—°кіЁмқҙ лӢім•„ м—Ҷм–ҙм§Җкұ°лӮҳ лӢӨлҰ¬к°Җ мӢ¬н•ҳкІҢ нңң л§җкё° нҮҙн–үм„ұкҙҖм Ҳм—јмқҳ кІҪмҡ°, кё°мЎҙ кҙҖм Ҳмқ„ мғҲ мқёкіөкҙҖм ҲлЎң лҢҖмІҙн•ҳлҠ” мҲҳмҲ мқ„ кі л Өн•ҙм•ј н•ңлӢӨ. лӢӨл§Ң нҷҳмһҗ мһ…мһҘм—җм„ңлҠ” лјҲлҘј к№Һм•„лӮҙлҠ” мҲҳмҲ мқё л§ҢнҒј м¶ңнҳҲмқҙлӮҳ нҶөмҰқ, мҲҳмҲ нӣ„ л¶Җмһ‘мҡ© л“ұмқ„ мҡ°л Өн•ҳм§Җ м•Ҡмқ„ мҲҳ м—ҶлӢӨ. лЎңлҙҮ мқёкіөкҙҖм Ҳ мҲҳмҲ мқҖ мқҙ к°ҷмқҖ мҡ°л ӨлҘј лҚңм–ҙмӨ„ мҲҳ мһҲлҠ” мҲҳмҲ л°©лІ•мңјлЎң, м •нҷ•лҸ„мҷҖ мҶҚлҸ„, м •л°Җ м•Ҳм „мһҘм№ҳлҘј нҶөн•ҙ м¶ңнҳҲВ·нҶөмҰқмқ„ мөңмҶҢнҷ”н•ҳкі нҡҢліө кё°к°„мқ„ м•һлӢ№кё°лҠ” кІғмқҖ л¬јлЎ , кё°мЎҙ мҲҳмҲ ліҙлӢӨ лҶ’мқҖ м№ҳлЈҢ нҡЁкіј лҳҗн•ң кё°лҢҖн• мҲҳ мһҲлӢӨ. м°Ҫмӣҗнһҳм°¬лі‘мӣҗ к№Җнғңмҷ„ мӣҗмһҘмқҖ "лЎңлҙҮ мқёкіөкҙҖм Ҳ мҲҳмҲ мқҖ м „ м„ёкі„ мҲҳл§ҺмқҖ мһ„мғҒ мӮ¬лЎҖмҷҖ м—°кө¬ л…јл¬ёмқ„ нҶөн•ҙ нҡЁкіјмҷҖ м•Ҳм „м„ұмқ„ мһ…мҰқ л°ӣм•ҳлӢӨ"л©° "нҶөмҰқмқҙ м Ғкі нҡҢліөмқҙ л№ лҘё м җмқ„ кі л Өн–Ҳмқ„ л•Ң, кі л №мқјмҲҳлЎқ м •л°Җн•ң лЎңлҙҮ мҲҳмҲ мқҙ м Ғн•©н•ҳлӢӨкі ліј мҲҳ мһҲлӢӨ"кі л§җн–ҲлӢӨ.в—ҮмқёкіөкҙҖм Ҳ мҲҳмҲ , л§җкё° нҮҙн–үм„ұкҙҖм Ҳм—ј мөңнӣ„ м№ҳлЈҢ мҲҳлӢЁкұҙк°•ліҙн—ҳмӢ¬мӮ¬нҸүк°Җмӣҗм—җ л”°лҘҙл©ҙ көӯлӮҙ нҮҙн–үм„ұкҙҖм Ҳм—ј нҷҳмһҗ мҲҳлҠ” 2015л…„ м•Ҫ 260л§ҢлӘ…м—җм„ң 2019л…„ 296л§ҢлӘ…к№Ңм§Җ лҠҳм—ҲлӢӨ. л…ёнҷ”к°Җ мЈјмҡ” мӣҗмқёмқё л§ҢнҒј 60лҢҖ мқҙмғҒ нҷҳмһҗк°Җ лҢҖл¶Җ분мқҙл©°, нҠ№нһҲ м—¬м„ұмқҖ лӮЁм„ұліҙлӢӨ к·јмңЎмқҳ л¶Җн”јВ·к°•лҸ„к°Җ м•Ҫн•ҳкі нҸҗкІҪ нӣ„ м—¬м„ұнҳёлҘҙлӘ¬ 분비к°Җ мӨ„л©ҙм„ң нҮҙн–үм„ұкҙҖм Ҳм—јмқҙ лҚ”мҡұ л№ лҘҙкІҢ 진н–үлҗңлӢӨ. л…ёл…„кё° нҮҙн–үм„ұкҙҖм Ҳм—јмқ„ л°©м№ҳн• кІҪмҡ° к·№мӢ¬н•ң нҶөмҰқмқҖ л¬јлЎ , м•үкұ°лӮҳ кұ·кё° л“ұ мқјмғҒмғқнҷңм—җлҸ„ мҳҒн–Ҙмқ„ л°ӣлҠ”лӢӨ. лӢӨлҰ¬к°Җ мӢ¬н•ҳкІҢ нң кІҪмҡ° мҷёл¶ҖнҷңлҸҷмқ„ н”јн•ҳкі , мқҙлЎң мқён•ҙ м „мІҙм Ғмқё мӮ¶мқҳ м§Ҳ лҳҗн•ң л–Ём–ҙм§Ҳ мҲҳ мһҲлӢӨ. мқҙлҠ” нҮҙн–үм„ұкҙҖм Ҳм—ј м№ҳлЈҢм—җ м Ғк·№ мһ„н•ҙм•ј н•ҳлҠ” мқҙмң кё°лҸ„ н•ҳлӢӨ.нҮҙн–үм„ұкҙҖм Ҳм—ј мҙҲкё°м—җлҠ” м•Ҫл¬јВ·мЈјмӮ¬м№ҳлЈҢмҷҖ л¬јлҰ¬м№ҳлЈҢ, мҡҙлҸҷмқ„ лі‘н–үн•ҳл©°, мӨ‘кё°В·л§җкё°лЎң м ‘м–ҙл“Өл©ҙ мҲҳмҲ м№ҳлЈҢлҘј кі л Өн•ңлӢӨ. нҠ№нһҲ м—°кіЁмқҙ лӘЁл‘җ лӢім•„ к·№мӢ¬н•ң л¬ҙлҰҺ нҶөмҰқмқ„ лҠҗлҒјкұ°лӮҳ лӢӨлҰ¬к°Җ мӢ¬н•ҳкІҢ нңң кІҪмҡ°, кіЁлӢӨкіөмҰқмңјлЎң мқён•ҙ лјҲк°Җ м•Ҫн•ҙ진 кІҪмҡ°м—җлҠ” кҙҖм Ҳ мһҗмІҙлҘј мғҲ мқёкіөкҙҖм ҲлЎң лҢҖмІҙн•ҳлҠ” мҲҳмҲ мқҙ мӢңн–үлҗ мҲҳ мһҲлӢӨ. к№Җнғңмҷ„ мӣҗмһҘмқҖ "мқёкіөкҙҖм Ҳ мҲҳмҲ мқҖ мҶҗмғҒлҗң лјҲлҘј к№Һм•„лӮҙкі мқёкіө кө¬мЎ°л¬јмқ„ мӮҪмһ…н•ҳлҠ” мҲҳмҲ "мқҙлқјл©° "нҶөмҰқмқ„ мӨ„мқҙкі мқёкіөкҙҖм Ҳкіј мқёкіөм—°кіЁлЎң кҙҖм Ҳмқҳ кё°лҠҘмқ„ нҡҢліөмӢңмјңмЈјлҠ” кІғмңјлЎң, л¬ҙлҰҺ кҙҖм Ҳм—ј м№ҳлЈҢм—җ мһҲм–ҙ к°ҖмһҘ л§Ҳм§Җл§ү лӢЁкі„лқјкі ліј мҲҳ мһҲлӢӨ"кі м„ӨлӘ…н–ҲлӢӨ.в—ҮлЎңлҙҮ мҲҳмҲ , нҡЁкіјВ·м•Ҳм „м„ұ к°–м¶ҳ мөңмӢ м№ҳлЈҢлЎң к°Ғкҙ‘мөңк·јм—җлҠ” лЎңлҙҮ мқёкіөкҙҖм Ҳ мҲҳмҲ мқҙ лҸ„мһ…В·мӢңн–үлҗҳл©ҙм„ң мқёкіөкҙҖм Ҳ мҲҳмҲ мқҳ нҡЁкіјмҷҖ м•Ҳм „м„ұ лҳҗн•ң лҶ’м•„м§Җкі мһҲлӢӨ. лЎңлҙҮ мқёкіөкҙҖм Ҳ мҲҳмҲ мқҖ м»ҙн“Ён„° н”„лЎңк·ёлһЁкіј лЎңлҙҮ нҢ”мқ„ мқҙмҡ©н•ң мҲҳмҲ лЎң, мҲҳмҲ м „ 3D CT мҙ¬мҳҒ мҳҒмғҒмқ„ нҶөн•ҙ нҷҳмһҗмқҳ л¬ҙлҰҺ м •ліҙлҘј мҲҳ집н•ң л’Ө, мқҙлҘј л°”нғ•мңјлЎң м Ғн•©н•ң в–ІмқёкіөкҙҖм Ҳмқҳ нҒ¬кё° в–ІмӮҪмһ… мң„м№ҳ в–Ім ҲмӮӯ л¶Җмң„ л“ұмқ„ лҜёлҰ¬ кі„мӮ°н•ҳкі н•ҙлӢ№ к°’м—җ л§һм¶° мҲҳмҲ мқ„ 진н–үн•ңлӢӨ. мҳӨм°ЁлҘј 0.5гҺң мқҙн•ҳлЎң мӨ„мқё л§ҢнҒј ліҙлӢӨ м •нҷ•н•ң мҲҳмҲ мқҙ к°ҖлҠҘн•ҳл©°, м•Ҳм „мһҘм№ҳ(н–…нӢұ)к°Җ мһҲм–ҙ мҲҳмҲ мӨ‘ кі„нҡҚлҗң лІ”мң„ л°–мңјлЎң м ҲмӮӯмқҙ мқҙлӨ„м§Җм§Җ м•ҠлҠ”лӢӨ. л•Ңл¬ём—җ мөңмҶҢн•ңмқҳ лјҲл§Ң м •нҷ•н•ҳкІҢ к№Һм•„лӮҙл©ҙм„ң мЈјліҖ мқёлҢҖмҷҖ к·јмңЎ мҶҗмғҒмқ„ н”јн• мҲҳ мһҲлӢӨ. нҷҳмһҗ мһ…мһҘм—җм„ңлҠ” лҶ’мқҖ мҲҳмҲ м •нҷ•лҸ„мҷҖ н•Ёк»ҳ, нҶөмҰқВ·м¶ңнҳҲлҹү к°җмҶҢмҷҖ нҡҢліөкё°к°„ лӢЁм¶•к№Ңм§Җ кё°лҢҖн• мҲҳ мһҲлӢӨ.
-

-

л°©кҙ‘м—җ л¬ём ңк°Җ м—Ҷм–ҙлҸ„ мһ мқ„ мһҗлӢӨк°Җ ліҙлҠ” мҶҢліҖмқё м•јк°„лҮЁ мҰқмғҒмқҙ лӮҳнғҖлӮҳлҠ” мӮ¬лһҢмқҙ мһҲлӢӨ. мҲҳл©ҙ мӨ‘м—җлҠ” н•ӯмқҙлҮЁнҳёлҘҙлӘ¬мқҳ мһ‘мҡ©мңјлЎң мҡ”мқҳлҘј лҠҗк»ҙ к№ЁлҠ” кІҪмҡ°к°Җ л“ңл¬ёлҚ°, мқҙ мһ‘мҡ©мқҙ м Җн•ҙлҗҳкё° л•Ңл¬ёмқҙлӢӨ. л°©кҙ‘кіј кҙҖкі„ м—ҶлҠ” мӣҗмқё м§ҲнҷҳмңјлЎңлҠ” м–ҙл–Ө кІғмқҙ мһҲмқ„к№Ң?в—Үкі нҳҲм••кі нҳҲм••мқј л•ҢлҸ„ л°ӨмӨ‘м—җ мҶҢліҖмқҙ л§Ҳл ӨмӣҢ к№° мҲҳ мһҲлӢӨ. кҙҖл Ё м—°кө¬лҸ„ мһҲлӢӨ. мқјліё нҶ нҳёкө¬лЎңмӮ¬мқҙлі‘мӣҗ м—°кө¬нҢҖмқҙ 3479лӘ…мқҳ нҳҲм••кіј м•јк°„лҮЁ л№ҲлҸ„мқҳ мғҒкҙҖкҙҖкі„лҘј 분м„қн–ҲлҚ”лӢҲ, м•јк°„лҮЁк°Җ мһҲлҠ” мӮ¬лһҢмқҖ к·ёл Үм§Җ м•ҠмқҖ мӮ¬лһҢліҙлӢӨ кі нҳҲм•• л°ңмғқлҘ мқҙ 40% лҶ’м•ҳлӢӨ. лҳҗн•ң м•јк°„лҮЁ нҡҹмҲҳк°Җ мһҰмқ„мҲҳлЎқ кі нҳҲм•• л°ңмғқ мң„н—ҳмқҙ лҚ” м»ёлӢӨ. мӮ¬нҶ нӮӨ мҪ”лӮҳ л°•мӮ¬лҠ” 'кіјлҸ„н•ң мҶҢкёҲ(лӮҳнҠёлҘЁ) м„ӯм·Ё'к°Җ мӣҗмқёмқҙлқјкі м¶”м •н–ҲлӢӨ. лӮҳнҠёлҘЁмқ„ кіјлҸ„н•ҳкІҢ м„ӯм·Ён•ҳл©ҙ нҳҲмӨ‘ лӮҳнҠёлҘЁ лҶҚлҸ„к°Җ м •мғҒ мҲҳмӨҖмқ„ мҙҲкіјн•ҳл©ҙм„ң лӘёмқҙ к°ҲмҰқмқ„ лҠҗлҒјкІҢ лҗҳкі , мҲҳ분 м„ӯм·Ёк°Җ лҠҳм–ҙ м•јк°„лҮЁк°Җ л°ңмғқн•ҳкІҢ лҗҳлҠ” кІғмқҙлӢӨ. лҳҗн•ң лӮҳнҠёлҘЁ кіјлӢӨ м„ӯм·ЁлҠ” нҳҲкҙҖ лІҪмқ„ мҲҳ축мӢңнӮӨкі , нҳҲм•Ў мӨ‘ мҲҳ분мқ„ мҰқк°Җ мӢңмјң нҳҲм••мқ„ мҳ¬лҰ°лӢӨ. кі нҳҲм••м•Ҫ мӨ‘м—җлҸ„ мқҙлҮЁм ңк°Җ нҸ¬н•Ёлҗң кІҪмҡ°к°Җ л§Һм•„ кі нҳҲм•• м№ҳлЈҢлҘј л°ӣлҠ” нҷҳмһҗлқјл©ҙ м•јк°„лҮЁлҘј кІӘмқ„ к°ҖлҠҘм„ұмқҙ лҚ” нҒ¬лӢӨ.в—ҮмҠӨнҠёл ҲмҠӨмҠӨнҠёл ҲмҠӨлҘј л§Һмқҙ л°ӣм•„лҸ„ л°Өм—җ мһҗлӢӨ мқјм–ҙлӮҳ мҶҢліҖмқ„ ліҙлҠ” нҡҹмҲҳк°Җ лҠҳм–ҙлӮ мҲҳ мһҲлӢӨ. мӢӨм ңлЎң н•ңлҰјлҢҖ м„ұмӢ¬лі‘мӣҗ 비лҮЁкё°кіј л°©мҡ°м§„ көҗмҲҳнҢҖмқҙ 19~103м„ё лӮЁм„ұ 9л§Ң2626лӘ…мқ„ 분м„қн–ҲлҚ”лӢҲ мҠӨнҠёл ҲмҠӨлҘј л§Һмқҙ л°ӣлҠ” лӮЁм„ұм—җм„ң м•јк°„лҮЁ кІҪн—ҳмһҗ мҲҳк°Җ мҠӨнҠёл ҲмҠӨлҘј л°ӣм§Җ м•ҠлҠ” лӮЁм„ұліҙлӢӨ 1.38л°° лҶ’мқҖ кІғмңјлЎң лӮҳнғҖлӮ¬лӢӨ.в—Үм „лҰҪм„ л№„лҢҖмҰқм „лҰҪм„ мқҙ 비лҢҖн•ҙм§ҖлҠ” м§Ҳнҷҳмқё м „лҰҪм„ л№„лҢҖмҰқмқҙ мһҲм–ҙлҸ„, мҡ”лҸ„к°Җ лҲҢл Ө л°Ө мӨ‘ мҶҢліҖмқҙ л§Ҳл Өмҡё мҲҳ мһҲлӢӨ. м „лҰҪм„ л№„лҢҖмҰқмқҖ лӮЁм„ұмқҙ л…ёнҷ”н•ҳл©ҙм„ң м•“кІҢ лҗҳлҠ” м§ҲнҷҳмқёлҚ°, м•јлҮЁмҰқ мҷём—җлҸ„ мҶҢліҖмӨ„мқҙ к°ҖлҠҳм–ҙм§ҖлҠ” м„ёлҮЁ, мҶҢліҖмқ„ мһҗмЈј ліҙкІҢ лҗҳлҠ” л№ҲлҮЁ, мҶҢліҖмқ„ ліҙм•„лҸ„ лӢӨ ліҙм§Җ лӘ»н•ң кІғ к°ҷмқҖ мһ”лҮЁк°җ, мҶҢліҖмқ„ м°ёкё° нһҳл“ кёүл°•лҮЁ л“ұ л°°лҮЁмһҘм• к°Җ лӮҳнғҖлӮҳкІҢ лҗңлӢӨ. мқҙлҠ” м „лҰҪм„ л№„лҢҖмҰқмқҳ мҙҲкё° мӢ нҳёлЎң, л°©м№ҳн•ҳл©ҙ м•„л¬ҙлҰ¬ м•„лһ«л°°м—җ нһҳмқ„ мӨҳлҸ„ мҶҢліҖ л°°м¶ңмқҙ м–ҙл Өмҡҙ мҡ”нҸҗ мҰқмғҒмңјлЎң м•…нҷ”н• мҲҳ мһҲлӢӨ. мҶҢліҖмқ„ лӘ» ліҙкІҢ лҗҳл©ҙ мӢ мһҘ кё°лҠҘк№Ңм§Җ мҶҗмғҒлҗ мҲҳ мһҲм–ҙ, лӮҳмқҙ л“ лӮЁм„ұ мӨ‘ м•јлҮЁмҰқмқҙ лӮҳнғҖлӮңлӢӨл©ҙ мқҙлҘё мӢңмқј лӮҙм—җ лі‘мӣҗмқ„ л°©л¬ён•ҳлҠ” кІғмқҙ к¶ҢмһҘлҗңлӢӨ.
-

-

нҳёл°•мқҖ лӢӨм–‘н•ң мў…лҘҳл§ҢнҒј л§ӣкіј мҳҒм–‘лҸ„ н’Қл¶Җн•ң мӢқн’ҲмқҙлӢӨ. 비нғҖлҜј AВ·C н•Ёлҹүмқҙ лҶ’м•„ н”јлЎң нҡҢліөкіј л…ёнҷ” л°©м§Җ л“ұм—җ лҸ„мӣҖмқҙ лҗҳл©°, мӢқмқҙ섬мң лҳҗн•ң л§Һмқҙ л“Өм–ҙмһҲм–ҙ мһҘ(и…ё)мҡҙлҸҷмқ„ лҸ•лҠ” м—ӯн• лҸ„ н•ңлӢӨ. м• нҳёл°•кіј лӢЁнҳёл°•, лҠҷмқҖнҳёл°• л“ұ мҡ”лҰ¬м—җ мҰҗкІЁ мӮ¬мҡ©н•ҳлҠ” нҳёл°•л“Ө лӘЁл‘җ нҡЁлҠҘмқҙ 비мҠ·н•ҳм§Җл§Ң, н’Ҳмў…м—җ л”°лқјм„ңлҠ” мЎ°кёҲм”© м°ЁмқҙлҘј ліҙмқҙкё°лҸ„ н•ңлӢӨ. нҠ№м • мЎ°лҰ¬лІ•мқ„ мӮ¬мҡ©н• кІҪмҡ° к°Ғ нҳёл°•мқҳ мҳҒм–‘мқҙ лҚ”мҡұ лҶ’м•„м§Ҳ мҲҳлҸ„ мһҲлӢӨ. нҳёл°• мў…лҘҳлі„ нҡЁлҠҘкіј мЎ°лҰ¬лІ•мқ„ мҶҢк°ңн•ңлӢӨ.лӢЁнҳёл°•лӢЁнҳёл°• мҶҚ лІ нғҖм№ҙлЎңнӢҙ, 비нғҖлҜјEлҠ” лӘёмҶҚ мӢ кІҪмЎ°м§Ғмқ„ кұҙк°•н•ҳкІҢ н•ҙ мҠӨнҠёл ҲмҠӨВ·л¶Ҳл©ҙмҰқ н•ҙмҶҢм—җ лҸ„мӣҖмқҙ лҗңлӢӨ. лҳҗн•ң нҳҲм•ЎмҲңнҷҳмқ„ лҸ„мҷҖ 추мҡҙ кІЁмҡё лӘёмқ„ л”°лң»н•ҳкІҢ н•ҳлҠ” м—ӯн• лҸ„ н•ңлӢӨ. лІ нғҖм№ҙлЎңнӢҙмқҖ м§Җмҡ©м„ұмңјлЎң, кё°лҰ„м—җ лі¶м•„ лЁ№м–ҙм•ј мІҙлӮҙ нқЎмҲҳмңЁмқ„ лҶ’мқј мҲҳ мһҲлӢӨ. кІЁмҡёмІ м—җлҠ” л”°лң»н•ҳкІҢ мЈҪмқ„ лҒ“м—¬ лЁ№лҠ” кІғлҸ„ мўӢлӢӨ. лӢЁнҳёл°•мқҖ к»Қм§ҲлҸ„ н•Ёк»ҳ лЁ№мқ„ мҲҳ мһҲлӢӨ. лӢЁнҳёл°•мқ„ м°” л•Ң к»Қм§Ҳк№Ңм§Җ н•Ёк»ҳ мӘ„м„ң лЁ№кұ°лӮҳ, к»Қм§Ҳмқ„ 3~4мқј м •лҸ„ л§җлҰ° нӣ„ м°ЁлЎң лҒ“м—¬ л§ҲмӢңлҠ” мӢқмқҙлӢӨ. лӢЁнҳёл°• к»Қм§ҲмқҖ к°•л Ҙн•ң н•ӯмӮ°нҷ” л¬јм§Ҳмқё нҺҳлҶҖмӮ°мқҙ н•Ёмң лҸј, л…ёнҷ”В·мӢ¬нҳҲкҙҖм§Ҳнҷҳ мҳҲл°©м—җ нҡЁкіјм ҒмқҙлӢӨ. нҺҳлҶҖмӮ°мқҖ к»Қм§Ҳм—җл§Ң мһҲмңјл©°, м•Ң맹мқҙм—җлҠ” л“Өм–ҙмһҲм§Җ м•ҠлӢӨ.лҠҷмқҖнҳёл°•лҠҷмқҖнҳёл°•мқҳ лІ нғҖм№ҙлЎңнӢҙмқҖ мҪңл ҲмҠӨн…ҢлЎӨ мҲҳм№ҳлҘј лӮ®м¶”кі лҸ…м„ұл¬јм§Ҳмқ„ м ңкұ°н•ҙ л©ҙм—ӯл Ҙмқ„ к°•нҷ”н•ңлӢӨ. лҠҷмқҖнҳёл°•м—җлҠ” м№јлҘЁмқҙ н’Қл¶Җн•ҙ нҳҲм•ЎмҲңнҷҳм—җ лҸ„мӣҖмқҙ лҗҳл©°, л¶Ҳм•Ҳк°җ мҷ„нҷ”м—җ мўӢмқҖ кёҖлЈЁнғҗмӮ°лҸ„ л“Өм–ҙмһҲлӢӨ. лҳҗн•ң мқҙлҮЁмһ‘мҡ©, н•ҙлҸ…мһ‘мҡ©мқ„ нҶөн•ҙ л¶Җкё° м ңкұ°м—җлҸ„ лҸ„мӣҖмқ„ мӨҖлӢӨ. 100gлӢ№ м№јлЎңлҰ¬(27kcal)к°Җ к°җмһҗ(55kcal), кі кө¬л§Ҳ(128kcal)ліҙлӢӨ лӮ®м•„ лӢӨмқҙм–ҙнҠё мӢқн’ҲмңјлЎң мҰҗкІЁ лЁ№кё°лҸ„ н•ҳл©°, нҠ№нһҲ лҠҷмқҖнҳёл°• мҶҚ лӢ№л¶„мқҖ мҶҢнҷ”нқЎмҲҳк°Җ мһҳ лҸј мң„мһҘмқҙ м•Ҫн•ң мӮ¬лһҢлҸ„ лЁ№мқ„ мҲҳ мһҲлӢӨ. лҠҷмқҖнҳёл°•мқҖ нҳёл°•мЈҪ, нҳёл°•м—ҝ л“ұ лӢӨм–‘н•ң мҡ”лҰ¬м—җ мӮ¬мҡ©лҗңлӢӨ. мҡ°лҰ¬кұ°лӮҳ мЎём—¬м„ң м°ЁлЎң л§ҲмӢӨ мҲҳлҸ„ мһҲмңјл©°, м”ЁлҘј к°•м •, мӢқнҳңм—җ кіҒл“Өм—¬ лЁ№кё°лҸ„ н•ңлӢӨ. лҠҷмқҖнҳёл°•мқҖ м„ лӘ…н•ң нҷ©мғүмқ„ лқ лҠ” кІғмқҙ мўӢлӢӨ. мғүмқҙ л„Ҳл¬ҙ м—°н•ҳл©ҙ мҶҚмқҙ лҚң мқөм—Ҳмқ„ мҲҳ мһҲлӢӨ. м „мІҙм ҒмңјлЎң лҸҷк·ёлһ—кІҢ к· нҳ•мқҙ мһЎнһҢ лҸҷмӢңм—җ, к»Қм§Ҳм—җ мңӨкё°к°Җ лҸҢл©ҙм„ң нқ 집мқҙ м—Ҷкі л“Өм—Ҳмқ„ л•Ң л¬өм§Ғн•ң нҳёл°•мқҙ мўӢлӢӨ.м• нҳёл°•м• нҳёл°•мқҖ 비нғҖлҜјAк°Җ л§Һмқҙ л“Өм–ҙмһҲм–ҙ н”јл¶Җ мҶҗмғҒкіј л…ёнҷ” мҳҲл°©м—җ нҡЁкіјм ҒмқҙлӢӨ. м№ҙлЎңн…Ңл…ёмқҙл“ң м„ұ분 лҳҗн•ң л§Һмқҙ нҸ¬н•ЁлҸј мӢңл Ҙліҙнҳём—җ лҸ„мӣҖмқҙ лҗҳл©°, м—ҙлҹүмқҙ лӮ®кі (100g лӢ№ 38kcal) 섬мң мҶҢк°Җ н’Қл¶Җн•ҙ лӢ№лҮЁлі‘·비л§ҢнҷҳмһҗлҸ„ лЁ№мқ„ мҲҳ мһҲлӢӨ. мҶҢнҷ”нқЎмҲҳк°Җ мһҳлҗҳлӢӨліҙлӢҲ мқҙмң мӢқВ·нҷҳмһҗмӢқ мһ¬лЈҢлЎң мӮ¬мҡ©н•ҳкё°лҸ„ н•ңлӢӨ. м• нҳёл°•мқҖ лӢЁнҳёл°•кіј л§Ҳм°¬к°Җм§ҖлЎң кё°лҰ„мқ„ л‘җлҘҙкі мҡ”лҰ¬н•ҙм•ј м§Җмҡ©м„ұ 비нғҖлҜј нқЎмҲҳк°Җ мһҳ лҗңлӢӨ. м°Ңк°ң, м№ҙл Ҳм—җ л„Јкұ°лӮҳ кө¬мӣҢм„ң лЁ№лҠ” кІғлҸ„ л°©лІ•мқҙлӢӨ. м• нҳёл°•мқ„ кі лҘј л•ҢлҠ” н‘ңл©ҙм—җ кёҒнһҢ мһҗкөӯмқҙ м—Ҷкі кјӯм§Җк°Җ мӢұмӢұн•ңм§Җ нҷ•мқён•ҙм•ј н•ңлӢӨ. лҳҗн•ң мІҳмқҢкіј лҒқмқҳ көөкё°к°Җ 비мҠ·н•ҳл©ҙм„ң м„ лӘ…н•ң м—°л…№мғүмқ„ лқ лҠ” кІғмқҙ мўӢлӢӨ. кө¬л§Өн•ң нӣ„м—җлҠ” к°Җкёүм Ғ л№ЁлҰ¬ лЁ№кі , мҳӨлһҳ ліҙкҙҖн•ҙм•ј н•ңлӢӨл©ҙ мҚ°м–ҙм„ң л§җлҰ¬кұ°лӮҳ лҚ°м№ң нӣ„ кёүмҶҚ лғүлҸҷн•ҙ ліҙкҙҖн•ҳлҸ„лЎқ н•ңлӢӨ. мҶҗм§Ҳн•ҳм§Җ м•ҠмқҖ м• нҳёл°•мқҖ мӢ л¬ём§Җм—җ мӢём„ң лғүмһҘліҙкҙҖн•ңлӢӨ.
-

-

м•„ліҙм№ҙлҸ„лҠ” л¶ҲнҸ¬нҷ” м§Җл°©мқҙ н’Қл¶Җн•ҙ кі нҳҲм••, кі м§ҖнҳҲмҰқ л°ңлі‘м—җ мҳҒн–Ҙмқ„ мЈјлҠ” LDL мҪңл ҲмҠӨн…ҢлЎӨмқҖ лӮ®м¶”л©ҙм„ң, мӢқмқҙ섬мң , м—ҪмӮ° л“ұмқҙ н’Қл¶Җн•ң мҳҒм–‘ кіјмқјлЎң м•Ңл ӨмЎҢлӢӨ. н•ҳм§Җл§Ң мӢ мһҘм§Ҳнҷҳмһҗм—җкІҢлҠ” м•„ліҙм№ҙлҸ„к°Җ лҸ…мқҙ лҗ мҲҳ мһҲлӢӨ. мҷң мӢ мһҘм§Ҳнҷҳмһҗм—җкІҢ м•„ліҙм№ҙлҸ„к°Җ мң„н—ҳн•ңм§Җ м•Ңм•„ліҙмһҗ.в—Үм№јлҘЁ н’Қл¶Җн•ң м•„ліҙм№ҙлҸ„, кі м№јлҘЁнҳҲмҰқ мң л°ң мң„н—ҳмӢ мһҘм§ҲнҷҳмһҗлҠ” мӢ мһҘ кё°лҠҘмқҙ л–Ём–ҙм ё мһҲм–ҙ м№јлҘЁ л°°м¶ңмқҙ мӣҗнҷңн•ҳм§Җ м•ҠлӢӨ. м№јлҘЁмқҙ м ңлҢҖлЎң л°°м¶ңлҗҳм§Җ м•Ҡмңјл©ҙ кі м№јлҘЁнҳҲмҰқмқҙ лӮҳнғҖлӮ мҲҳ мһҲлӢӨ. нҳҲмһҘ мҶҚ м№јлҘЁ лҶҚлҸ„к°Җ м •мғҒ(3.7~5.3mEq/L)ліҙлӢӨ лҶ’мқҖ кі м№јлҘЁнҳҲмҰқмқҙ мғқкё°л©ҙ, лҠҗлҰ°л§Ҙ(м„ңл§Ҙ), мӢ¬мӢӨм„ұ л№Ҳл§Ҙ, мӢ¬мӢӨм„ёлҸҷ, мӢ¬мһҘм •м§Җ, к°җк°ҒмқҙмғҒ, нҳёнқЎл¶Җм „ л“ұ мҰқмғҒмқҙ лӮҳнғҖлӮҳ мғқлӘ…м—җ мң„нҳ‘мқ„ л°ӣмқ„ мҲҳ мһҲлӢӨ. к·ё л•Ңл¬ём—җ мӢ мһҘм§ҲнҷҳмһҗлҠ” м№јлҘЁмқ„ л§Өмҡ° м ңн•ңм ҒмңјлЎң м„ӯм·Ён•ҙм•ј н•ҳлҠ”лҚ° м•„ліҙм№ҙлҸ„лҠ” м№јлҘЁ н•Ёлҹүмқҙ лҶ’мқҖ кіјмқјмқҙлқј мЈјмқҳк°Җ н•„мҡ”н•ҳлӢӨ.м•„ліҙм№ҙлҸ„лҠ” 100g(1/3к°ң)м—җ м№јлҘЁмқҙ 720mgмқҙлӮҳ нҸ¬н•ЁлҸј мһҲлӢӨ. м№јлҘЁ н•Ёлҹүмқҙ лҶ’лӢӨкі м•Ңл Ө진 л°”лӮҳлӮҳ, м°ёмҷё, мҲҳл°•, нӮӨмң„ліҙлӢӨлҸ„ нӣЁм”¬ лҶ’мқҖ м–‘мқҙлӢӨ. 100g кё°мӨҖ м№јлҘЁ н•Ёмң лҹүмқҖ л°”лӮҳлӮҳмқҳ 360гҺҺ, м°ёмҷё 450mg, мҲҳл°• 109mg, кіЁл“ң нӮӨмң„ 262mgмқҙлӢӨ.в—Үм§ мқҢмӢқлҸ„ н”јн•ҙм•јмӢ мһҘкё°лҠҘмқҙ мўӢм§Җ м•ҠлӢӨл©ҙ, м•„ліҙм№ҙлҸ„ л“ұ м№јлҘЁмқҙ л§ҺмқҖ мӢқн’Ҳкіј н•Ёк»ҳ 염분мқҙ л§ҺмқҖ мқҢмӢқлҸ„ н”јн•ҙм•ј н•ңлӢӨ. н•ңкөӯмқёмқҙ мўӢм•„н•ҳлҠ” к№Җм№ҳ, м “к°ҲлҸ„ мЎ°мӢ¬н•ҙм•ј н•ңлӢӨ.лҢҖн•ңмӢ мһҘн•ҷнҡҢлҠ” "мҡ°лҰ¬лӮҳлқј мӮ¬лһҢмқҙ м„ӯм·Ён•ҳлҠ” 염분мқҳ мЈјлҗң кіөкёүмӣҗмқҖ к№Җм№ҳлҘҳ, көӯмқҙлӮҳ м°Ңк°ңлҘҳ мҲңмңјлЎң 염분м„ӯм·Ём ңн•ңмқҙ н•„мҡ”н•ң кІҪмҡ° мӢқмӮ¬лЎң м„ӯм·Ён•ҳлҠ” к№Җм№ҳлҘј м ңн•ңн•ҙм•ј н•ңлӢӨ"кі л°қнҳ”лӢӨ. мқҙм–ҙ "көӯмқҙлӮҳ м°Ңк°ң лҢҖмӢ мҲӯлҠүмқҙлӮҳ ліҙлҰ¬м°ЁлҘј мқҙмҡ©н•ҳл©° м “к°Ҳ, мһҘм•„м°Ң, н–„, кұҙм–ҙл¬ј л“ұмқҳ к°ҖкіөмӢқн’ҲмқҖ мӮјк°Җм•ј н•ңлӢӨ"кі л§җн–ҲлӢӨ.
-
-
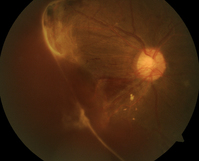
лӢ№лҮЁлі‘мқҙ л¬ҙм„ңмҡҙ мқҙмң лЎң м§Ҳнҷҳ к·ё мһҗмІҙліҙлӢӨлҸ„ н•©лі‘мҰқмңјлЎң мқён•ң мң„н—ҳмқ„ кјҪлҠ”лӢӨ. нҠ№нһҲ лҲҲм—җ лӮҳнғҖлӮҳлҠ” вҖҳлӢ№лҮЁл§қл§үлі‘мҰқвҖҷмқҖ мӢӨлӘ…м§Ҳнҷҳ мӨ‘ н•ҳлӮҳлӢӨ. лӢ№лҮЁ 진лӢЁ нӣ„ 15л…„ лӮҙ 63%м—җм„ң л°ңлі‘н•ңлӢӨлҠ” ліҙкі к°Җ мһҲлӢӨ. лӢ№лҮЁ 진лӢЁмқ„ л°ӣмқҖ нҷҳмһҗлқјл©ҙ л§қл§үмқ„ мӮҙн•„ мҲҳ мһҲлҠ” м•Ҳм Җмҙ¬мҳҒ л“ұмқҳ м •кё° м•Ҳкіј кІҖ진мқҙ н•„мҲҳм ҒмқҙлӢӨ. лҲ„л„Өм•Ҳкіјлі‘мӣҗ л§қл§үм„јн„° к№ҖмЈјмҳҒ мӣҗмһҘмқҖ вҖңлӢ№лҮЁл§қл§үлі‘мҰқмқҖ мҙҲкё° мһҗк°ҒмҰқмғҒмқҙ м—Ҷкі , мЎ°кё° л°ңкІ¬н•ҙм•ј мӢңл Ҙмқ„ ліҙмЎҙн• мҲҳ мһҲлҠ” л§ҢнҒј 6~9к°ңмӣ”, м Ғм–ҙлҸ„ м—° 1нҡҢмқҳ м •кё° кІҖ진мқ„ к¶ҢмһҘн•ңлӢӨвҖқкі л§җн–ҲлӢӨ. мӢӨм ңлЎң лӢ№лҮЁлі‘м„ұ м•Ҳм§ҲнҷҳмқҖ мЎ°кё° 진лӢЁмңјлЎң м Ғм Ҳн•ң м№ҳлЈҢм—җ лӮҳм„Ө кІҪмҡ° мӢ¬к°Ғн•ң мӢңл Ҙ мғҒмӢӨ нҷ•лҘ мқ„ 50~60% мӨ„мқј мҲҳ мһҲлҠ” кІғмңјлЎң м•Ңл ӨмЎҢлӢӨ.в—Ү3лҢҖ мӢӨлӘ…м§Ҳнҷҳ, л…№лӮҙмһҘ∙нҷ©л°ҳліҖм„ұ∙лӢ№лҮЁл§қл§үлі‘мҰқлӢ№лҮЁл§қл§үлі‘мҰқмқҖ л…№лӮҙмһҘВ·нҷ©л°ҳліҖм„ұкіј н•Ёк»ҳ 3лҢҖ мӢӨлӘ…м§Ҳнҷҳ мӨ‘ н•ҳлӮҳлЎң кјҪнһҢлӢӨ. лҢҖн•ңлӢ№лҮЁлі‘н•ҷнҡҢмҷҖ кұҙк°•ліҙн—ҳкіөлӢЁмқҳ мЎ°мӮ¬ кІ°кіј көӯлӮҙ лӢ№лҮЁлі‘ нҷҳмһҗмқҳ м•Ҫ 16%к°Җ мқҙлҘј к°–кі мһҲлҠ” кІғмңјлЎң лӮҳнғҖлӮ¬лӢӨ. лӢ№лҮЁл§қл§үлі‘мҰқмқҖ мҙҲкё° лҡңл ·н•ң мһҗк°ҒмҰқмғҒмқҙ м—Ҷм–ҙ мҠӨмҠӨлЎң м•Ңм•„мұ„кё° м–ҙл өлӢӨ. мӢңм„ёнҸ¬к°Җ л°Җ집лҸј мӨ‘мӢ¬мӢңл Ҙмқ„ кҙҖмһҘн•ҳлҠ” нҷ©л°ҳмқҙ л¶Җм–ҙ мҳӨлҘҙл©ҙ ліҖмӢңмҰқ л°Ҹ мӨ‘мӢ¬мӢңл Ҙм Җн•ҳк°Җ мқјм–ҙлӮңлӢӨ. лі‘ліҖмқҙ лҚ” 진н–үлҸј мӢ мғқнҳҲкҙҖм—җ м¶ңнҳҲмқҙ л°ңмғқн•ҳл©ҙ мӢңм•јк°Җ нқҗлҰҝн•ҙм§Җкі , кҙ‘мӢңмҰқ лҳҗлҠ” 비문мҰқ л“ұмқҳ мҰқмғҒмқҙ лӮҳнғҖлӮ мҲҳ мһҲлӢӨ. мқҙ м§ҲнҷҳмқҖ мӢ мғқнҳҲкҙҖ л°ңмғқ м—¬л¶Җм—җ л”°лқј нҒ¬кІҢ вҖҳ비мҰқмӢқм„ұвҖҷкіј вҖҳмҰқмӢқм„ұвҖҷмңјлЎң 분лҘҳлҗҳл©°, мҙҲкё° 비мҰқмӢқм„ұ лӢЁкі„лҘј кұ°міҗ лҚ” м•…нҷ”лҗ кІҪмҡ° мһ„мғҒ кІҪкіјк°Җ мўӢм§Җ м•ҠмқҖ мҰқмӢқм„ұмңјлЎң 진н–үлҗңлӢӨ. мҰқмӢқм„ұ лӢ№лҮЁл§қл§үлі‘мҰқмқҖ лӢ№лҮЁлі‘мқҳ мң лі‘кё°к°„мқҙ 15л…„ мқҙмғҒмқј л•Ң м ң1нҳ• лӢ№лҮЁлі‘ нҷҳмһҗ мӨ‘ м•Ҫ 25%, м ң2нҳ• лӢ№лҮЁлі‘ нҷҳмһҗ мӨ‘ м•Ҫ 16%м—җм„ң л°ңмғқн•ңлӢӨ. мҰқмӢқм„ұмқҖ мӢӨлӘ…мңјлЎң мқҙм–ҙм§Ҳ мҡ°л Өк°Җ мһҲлҠ” л§ҢнҒј, м •кё°м Ғмқё кІҖ진мңјлЎң мЎ°кё°м—җ л°ңкІ¬н•ҙ кҙҖлҰ¬м—җ лӮҳм„ңм•ј н•ңлӢӨ.в—ҮлӢ№лҮЁ 진лӢЁ нӣ„ 15л…„ мқҙлӮҙ 63% л№ҲлҸ„лЎң кҙҖм°°к°„нҳ№ лӢ№лҮЁлЎң 진лӢЁл°ӣм•ҳлҚ”лқјлҸ„ вҖҳмӢңл Ҙм—җлҠ” м•„л¬ҙ л¬ём ңк°Җ м—ҶлӢӨвҖҷл©° м •кё°м Ғмқё м•ҲкіјкІҖ진мқҳ мӨ‘мҡ”м„ұмқ„ к°„кіјн•ҳлҠ” нҷҳмһҗлҸ„ мһҲлӢӨ. мӢӨм ңлЎң лӢ№лҮЁл§қл§үлі‘мҰқмқҖ лӢ№лҮЁлі‘ нҷҳмһҗм—җкІҢ л°ҳл“ңмӢң л°ңмғқн•ҳлҠ” кІғмқҖ м•„лӢҲлӢӨ. лӢӨл§Ң мЎ°мӮ¬м—җ л”°лҘҙл©ҙ лӢ№лҮЁлі‘ нҷҳмһҗлҠ” 진лӢЁ нӣ„ нҸүк· 5~10л…„ мқҙлӮҙм—җ лӢ№лҮЁл§қл§үлі‘мҰқмқҙ л°ңмғқн• к°ҖлҠҘм„ұмқҙ лҶ’лӢӨ. мӢӨм ңлЎң лӢ№лҮЁлҘј 진лӢЁ л°ӣмқҖ нҷҳмһҗм—җкІҢм„ң 10л…„ мқҙлӮҙ 6%, 10~14л…„ 26%, 15л…„ мқҙмғҒм—җм„ң 63%мқҳ л№ҲлҸ„лЎң м§Ҳнҷҳмқҙ кҙҖм°°лҗҳлҠ” л§ҢнҒј м•ҲмӢ¬н•ҙм„ңлҠ” м•Ҳ лҗңлӢӨ. л¬ҙм—ҮліҙлӢӨ лӢ№лҮЁл§қл§үлі‘мҰқмқҳ мҙҲкё° лӢЁкі„м—җм„ңлҠ” нҳҲкҙҖ ліҖнҷ”к°Җ мқҙлҜё мғқкІјмқҢм—җлҸ„ л¶Ҳкө¬н•ҳкі мһҗк°ҒмҰқмғҒмқҙ м—Ҷкё° л•Ңл¬ём—җ, лӢ№лҮЁлЎң 진лӢЁл°ӣм•ҳлӢӨл©ҙ 3к°ңмӣ”~1л…„м—җ н•ң лІҲм”©мқҖ м •кё°м Ғмқё м•ҲкіјкІҖ진мқ„ нҶөн•ҙ мҰқмғҒмқ„ мЎ°кё° л°ңкІ¬н•ҳкі кҙҖлҰ¬н• н•„мҡ”к°Җ мһҲлӢӨ.м•Ҳкіјм Ғмқё м№ҳлЈҢлҠ” лӢ№лҮЁл§қл§үлі‘мҰқмқҳ 진н–ү м •лҸ„м—җ л”°лқј лӢ¬лқјм§„лӢӨ. лӢ№лҮЁл§қл§үлі‘мҰқмқ„ к·јліём ҒмңјлЎң м№ҳлЈҢн•ҳлҠ” м•Ҫл¬јмқҖ лӮҳмҳӨм§Җ м•Ҡм•ҳм§Җл§Ң, лі‘мҰқ мҙҲкё°лқјл©ҙ нҳҲлӢ№мЎ°м Ҳл§ҢмңјлЎңлҸ„ мҰқмӢқм„ұ лӢЁкі„лЎңмқҳ 진н–үмқ„ мҳҲл°©н• мҲҳ мһҲлӢӨ. н•ҳм§Җл§Ң м •лҸ„к°Җ мӢ¬н•ҳл©ҙ мқјмӢңм ҒмңјлЎң мӢ мғқнҳҲкҙҖмқ„ м•Ҳм •нҷ”мӢңнӮӨкі нҷ©л°ҳл¶Җмў…мқ„ м–өм ңн•ҳлҠ” вҖҳн•ӯмІҙмЈјмӮ¬м№ҳлЈҢвҖҷ, м§ҖмҶҚм ҒмңјлЎң мӢ мғқнҳҲкҙҖ мҰқмӢқмқ„ л§үлҠ” вҖҳл Ҳмқҙм Җ м№ҳлЈҢвҖҷ л“ұмқ„ мҲңм°Ём ҒмңјлЎң кі л Өн•ҳкІҢ лҗңлӢӨ. л§Ңм•Ҫ мӢ мғқнҳҲкҙҖм—җм„ң м¶ңнҳҲмқҙ мӢ¬н•ҳкІҢ лӮҳнғҖлӮҳкұ°лӮҳ л§қл§ү кІ¬мқёл§үмңјлЎң л§қл§үл°•лҰ¬к°Җ л°ңмғқлҗң кІҪмҡ°м—җлҠ” мҲҳмҲ м Ғ м№ҳлЈҢмқё мң лҰ¬мІҙм Ҳм ңмҲ мқҙ н•„мҡ”н•ҳлӢӨ.
-
л§Өл…„ 11мӣ” 16мқјмқҖ вҖҳм„ёкі„ л§Ңм„ұнҸҗмҮ„м„ұнҸҗм§Ҳнҷҳмқҳ лӮ (World COPD Day)вҖҷмқҙлӢӨ. л§Ңм„ұнҸҗмҮ„м„ұнҸҗм§Ҳнҷҳм—җ лҢҖн•ң мқёмӢқкіј кҙҖмӢ¬мқ„ лҶ’мқҙкё° мң„н•ҙ 2002л…„ м ңм •лҗҗлӢӨ.л§Ңм„ұнҸҗмҮ„м„ұнҸҗм§Ҳнҷҳ(COPD; Chronic Obstructive Pulmonary Disease)мқҖ көӯлӮҙ 45м„ё мқҙмғҒ м„ұмқё 5лӘ… мӨ‘ 1лӘ…, 65м„ё мқҙмғҒ л…ёмқё 3лӘ… мӨ‘ 1лӘ…мқҙ м•“кі мһҲмқ„ м •лҸ„лЎң нқ”н•ң м§ҲнҷҳмқҙлӢӨ.в—Ү2020л…„ м„ёкі„ 3лҢҖ мӮ¬л§қ мӣҗмқёвҖҰ 2050л…„м—” 1мң„ м „л§қлҸ„ м„ёкі„ліҙкұҙкё°кө¬(WHO)лҠ” м§ҖлӮңн•ҙ м „м„ёкі„ 10лҢҖ мӮ¬л§қ мӣҗмқёмқ„ л°ңн‘ңн•ҳл©ҙм„ң л§Ңм„ұнҸҗмҮ„м„ұнҸҗм§Ҳнҷҳмқ„ мӢ¬нҳҲкҙҖм§Ҳнҷҳкіј лҮҢмЎёмӨ‘м—җ мқҙм–ҙ мӮ¬л§қ мӣҗмқё 3мң„м—җ мҳ¬л ёлӢӨ. 4мң„лҠ” нҸҗл ҙкіј м„ёкё°кҙҖм§Җм—ј л“ұ н•ҳкё°лҸ„к°җм—ј, 5мң„ мӢ мғқм•„м§Ҳнҷҳ, 6мң„ нҳёнқЎкё°м•”В·нҸҗм•”, 7мң„ м•Ңмё н•ҳмқҙлЁёлі‘ мҲңмқҙм—ҲлӢӨ. 2050л…„м—җлҠ” л§Ңм„ұнҸҗмҮ„м„ұнҸҗм§Ҳнҷҳмқҙ м „м„ёкі„ мӮ¬л§қ мӣҗмқё 1мң„м—җ мҳӨлҘј кІғмқҙлқјлҠ” м „л§қлҸ„ мһҲлӢӨ.көӯлӮҙ мӮ¬м •мқҖ к·ёлӮҳл§Ҳ лӮҳмқҖ нҺёмқҙм§Җл§Ң нҒ¬кІҢ лӢӨлҘҙм§Җ м•ҠлӢӨ. 2020л…„ көӯлӮҙ мӮ¬л§қнҶөкі„лҘј ліҙл©ҙ мқёкө¬ 10л§Ң лӘ… лӢ№ 11.0лӘ…мқҙ л§Ңм„ұнҸҗмҮ„м„ұнҸҗм§Ҳнҷҳ(л§Ңм„ұн•ҳкё°лҸ„м§Ҳнҷҳ)мңјлЎң мӮ¬л§қн–ҲлӢӨ. м „мІҙ 11лІҲм§ёлӢӨ. мөңк·јк№Ңм§Җ көӯлӮҙ 10лҢҖ мӮ¬л§қ мӣҗмқём—җ кј¬л°•кј¬л°• нҸ¬н•Ёлҗҗм§Җл§Ң м§ҖлӮңн•ҙ мІҳмқҢ 10мң„к¶Ң л°–мңјлЎң л°Җл ёлӢӨ.к°ҖнҶЁлҰӯлҢҖ мқёмІңм„ұлӘЁлі‘мӣҗ нҳёнқЎкё°лӮҙкіј мӢ м•„мҳҒ көҗмҲҳлҠ” вҖңл§Ңм„ұнҸҗмҮ„м„ұнҸҗм§ҲнҷҳмқҖ кёүм„ұмңјлЎң м•…нҷ”н•ҙ мһ…мӣҗн•ҳкІҢ лҗҳл©ҙ 3.3л…„ л’Ө 50%к°Җ мӮ¬л§қн•ҳкі , 7.7л…„ л’Өм—җлҠ” 75%к°Җ мӮ¬л§қн•ҳлҠ” л¬ҙм„ңмҡҙ м§Ҳлі‘мқҙлӢӨвҖқл©ҙм„ңлҸ„ вҖңмқҳн•ҷмқҳ л°ңлӢ¬н•ҳл©ҙм„ң кҫёмӨҖнһҲ кҙҖлҰ¬н•ҳл©ҙ мң м§ҖмҷҖ кҙҖлҰ¬к°Җ к°ҖлҠҘн•ң м§Ҳлі‘мқё л§ҢнҒј л„Ҳл¬ҙ лӮҷлӢҙн• н•„мҡ”лҠ” м—ҶлӢӨвҖқкі н–ҲлӢӨ.в—ҮлҶ’мқҖ мң лі‘лҘ лҢҖ비 мқём§ҖлҸ„лҠ” н„ұм—Ҷмқҙ лӮ®м•„вҖҰ мҰқмғҒ м•…нҷ” нӣ„ лі‘мӣҗ м°ҫм•„л¬ём ңлҠ” мқҙлҹ¬н•ң л§Ңм„ұнҸҗмҮ„м„ұнҸҗм§Ҳнҷҳмқҳ мӢ¬к°Ғм„ұм—җ 비н•ҙ мһҳ м•„лҠ” мӮ¬лһҢмқҖ л“ңл¬јлӢӨлҠ” м җмқҙлӢӨ. мҲЁмқҙ м°Ёкұ°лӮҳ к°Җлһҳ, кё°м№Ёмқҙ лӮҳнғҖлӮҳл©ҙ лӢЁмҲңнһҲ к°җкё°лЎң м№ҳл¶Җн•ҳкұ°лӮҳ мҰқмғҒмқҙ мўҖ к°Җлқјм•үмңјл©ҙ лӮҳм•ҳлӢӨкі мғқк°Ғн•ҳкі лҢҖмҲҳлЎӯм§Җ м•ҠкІҢ л„ҳкё°лҠ” кІҪмҡ°к°Җ л§ҺлӢӨ.мӢӨм ң кұҙк°•ліҙн—ҳмӢ¬мӮ¬нҸүк°Җмӣҗм—җ л”°лҘҙл©ҙ л§Ңм„ұнҸҗмҮ„м„ұнҸҗм§Ҳнҷҳмқҳ 40м„ё мқҙмғҒ мң лі‘лҘ мқҖ 13.3%лӢӨ. нҠ№нһҲ лӮҳмқҙк°Җ л“ӨмҲҳлЎқ лҚ” мҰқк°Җн•ҙ 70лҢҖ мқҙмғҒ лӮЁм„ұмқҖ 48.5%лЎң лҶ’кІҢ лӮҳнғҖлӮңлӢӨ. л°ҳл©ҙ мӢӨм ң л§Ңм„ұнҸҗмҮ„м„ұнҸҗм§Ҳнҷҳмқҙ мһҲлӢӨкі мқём§Җн•ң мӮ¬лһҢмқҳ 비мңЁмқҖ 2.8%м—җ л¶Ҳкіјн•ҙ лҢҖл¶Җ분 мҰқмғҒмқҙ м•…нҷ”н•ң нӣ„ лі‘мӣҗмқ„ м°ҫлҠ” кІғмңјлЎң лӮҳнғҖлӮ¬лӢӨ.мӢ м•„мҳҒ көҗмҲҳлҠ” вҖңл§Ңм„ұнҸҗмҮ„м„ұнҸҗм§ҲнҷҳмқҖ м§Ҳнҷҳмқҳ л№ҲлҸ„лӮҳ мӢ¬к°Ғм„ұм—җ 비н•ҙ мқјл°ҳм ҒмңјлЎң мһҳ м•Ңл Өм§Җм§Җ м•ҠмқҖ м§Ҳлі‘ мӨ‘ н•ҳлӮҳлӢӨвҖқл©° вҖңкұ°мқҳ лҢҖл¶Җ분мқҳ нҷҳмһҗл“Өмқҙ мһҗмӢ мқҙ нҷҳмһҗмқё мӨ„лҸ„ лӘЁлҘҙкі м ңлҢҖлЎң м№ҳлЈҢлҸ„ л°ӣм§Җ м•Ҡкі мһҲлҠ” мӢӨм •мқҙлӢӨвҖқкі м§Җм Ғн–ҲлӢӨ.в—ҮCOPD 70~80%лҠ” нқЎм—°кіј м—°кҙҖвҖҰ 40м„ё мқҙнӣ„ лӮҳнғҖлӮҳ л§Ңм„ұнҸҗмҮ„м„ұнҸҗм§ҲнҷҳмқҖ нҸҗм—җ л№„м •мғҒм Ғмқё м—јмҰқ л°ҳмқ‘мқҙ мқјм–ҙлӮҳ кё°лҸ„к°Җ мўҒм•„м§Җкі нҸҗк°Җ нҢҢкҙҙлҗҳлҠ” м§ҲнҷҳмқҙлӢӨ. лӢҙл°°лҘј н”јмҡ°кұ°лӮҳ м§Ғм—…м Ғ мң н•ҙк°ҖмҠӨ л…ём¶ң, мӢӨлӮҙмҷё кіөкё° мҳӨм—ј, нҸҗ к°җм—ј л“ұм—җ мқҳн•ҙ кё°кҙҖм§ҖмҷҖ нҸҗ мӢӨм§Ҳм—җ л§Ңм„ұ м—јмҰқмқҙ л°ңмғқн•ҙ мғқкё°лҠ” лі‘мқҙлӢӨ.л§Ңм„ұ м—јмҰқмңјлЎң кё°кҙҖм§Җк°Җ мўҒм•„м§Җкі нҸҗ мӢӨм§Ҳмқҙ нҢҢкҙҙлҗҳл©ҙ нҸҗкё°мў…мқҙ мғқкё°кІҢ лҗҳлҠ”лҚ°, мқҙл ҮкІҢ лҗҳл©ҙ кё°лҸ„к°Җ мўҒм•„м ё мҲЁмқ„ мүҙ л•Ң кіөкё°мқҳ мқҙлҸҷмқҙ мһҳ мқҙлӨ„м§Җм§Җ м•ҠкІҢ лҸј мҲЁмқҙ м°ЁкІҢ лҗңлӢӨ. л§Ңм„ұнҸҗмҮ„м„ұнҸҗм§ҲнҷҳмқҖ мқҙл ҮкІҢ мҲЁмқҙ л“Өм–ҙмҳӨкё°лҸ„ нһҳл“Өм–ҙм§Җкі нҳёнқЎкіӨлһҖмқҙ м•…нҷ”лҸј кІ°көӯ мӮ¬л§қм—җ мқҙлҘҙкІҢ лҗҳлҠ” л¬ҙм„ңмҡҙ лі‘мқҙлӢӨ.л§Ңм„ұнҸҗмҮ„м„ұнҸҗм§Ҳнҷҳмқҳ мң„н—ҳмқёмһҗлҠ” 65м„ё мқҙмғҒмқҳ кі л №, лӮЁм„ұ, м ҖмҶҢл“қ, кіјкұ° лҳҗлҠ” нҳ„мһ¬ нқЎм—°мһҗлӢӨ. мқјл°ҳм ҒмңјлЎң л§Ңм„ұнҸҗмҮ„м„ұнҸҗм§Ҳнҷҳмқҳ 70~80%лҠ” нқЎм—°кіј кҙҖл ЁлҸј лӮҳнғҖлӮңлӢӨ. лӮҳлЁём§ҖлҠ” нқЎм—°кіј кҙҖл Ёлҗҳм§Җ м•ҠмқҖ мӣҗмқём—җ мқҳн•ҙ л°ңмғқн•ҳлҠ”лҚ° мҡ°лҰ¬лӮҳлқјмқҳ кІҪмҡ° 비нқЎм—° л§Ңм„ұнҸҗмҮ„м„ұнҸҗм§Ҳнҷҳмқҳ к°ҖмһҘ мӨ‘мҡ”н•ң мӣҗмқёмқҖ кІ°н•өкіј мІңмӢқмқҙлӢӨ.мӢ м•„мҳҒ көҗмҲҳлҠ” вҖңл§Ңм„ұнҸҗмҮ„м„ұнҸҗм§ҲнҷҳмқҖ нқЎм—°мңјлЎң лҢҖн‘ңлҗҳлҠ” мӢӨлӮҙмҷё мҳӨм—јлҗң кіөкё°лӮҳ лҜём„ёлЁјм§Җ л“ұм—җ лҢҖн•ң л…ём¶ң, м§Ғм—…мғҒ 분진мқҙлӮҳ к°ҖмҠӨ л“ұм—җ мһҘкё°к°„ л…ём¶ңлҗң кіјкұ°л Ҙ, м ҖмІҙмӨ‘мңјлЎң нғңм–ҙлӮҳкұ°лӮҳ м–ҙл Өм„ң нҳёнқЎкё° к°җм—јмқҙ мһҗмЈј мһҲм—ҲлҚҳ кІҪмҡ°, мң м „л Ҙ лҳҗлҠ” л©ҙм—ӯл Ҙ л“ұ м—¬лҹ¬ к°Җм§Җ мқҙмң лЎң ліҙнҶө 40м„ё мқҙнӣ„ лӮҳнғҖлӮҳкІҢ лҗңлӢӨвҖқл©° вҖңмЈјлЎң нҳёнқЎкіӨлһҖ, к°Җлһҳ, кё°м№Ё, нқүл¶Җ л¶ҲнҺёк°җ, лӢөлӢөн•Ё л“ұ м—¬лҹ¬ к°Җм§Җ мҰқмғҒмқ„ лҸҷл°ҳн•ҳкІҢ лҗҳлҠ”лҚ° мҙҲкё°м—җ л°ңкІ¬н•ҳл©ҙ 충분нһҲ мҳҲл°©н• мҲҳ мһҲкі м№ҳлЈҢлҸ„ к°ҖлҠҘн•ҳлӢӨвҖқкі л§җн–ҲлӢӨ.в—ҮнҳёнқЎкіӨлһҖВ·кё°м№Ё м§ҖмҶҚн•ҳл©ҙ мқҳмӢ¬вҖҰ нҸҗкё°лҠҘ л–Ём–ҙм§Җл©ҙ мҷ„м№ҳ м–ҙл ӨмӣҢл§Ңм„ұнҸҗмҮ„м„ұнҸҗм§ҲнҷҳмқҖ мҙҲкё°м—җлҠ” мҰқмғҒмқ„ лӘ» лҠҗлҒјлҠ” нҷҳмһҗл“Өмқҙ лҢҖл¶Җ분мқҙлӢӨ. кё°м№Ёкіј нҳёнқЎкіӨлһҖмқҙ нқ”н•ң мҰқмғҒмқҙм§Җл§Ң кё°кҙҖм§Җ мІңмӢқ, мӢ¬л¶Җм „, нҸҗл ҙ, нҸҗм•”, кё°кҙҖм§Җнҷ•мһҘмҰқ л“ұ лӢӨлҘё м§Ҳнҷҳм—җм„ңлҸ„ мқҙлҹ¬н•ң мҰқмғҒмқҙ л°ңмғқн• мҲҳ мһҲкё° л•Ңл¬ёмқҙлӢӨ. кө¬л¶„мқҙ н•„мҡ”н•ҳлӢӨ. ліҙнҶө м җм°Ё мӢ¬н•ҙм§ҖлҠ” нҳёнқЎкіӨлһҖ(нҠ№нһҲ мҡҙлҸҷн•ҳл©ҙ мӢ¬н•ҙм§җ)кіј м§ҖмҶҚм Ғ лҳҗлҠ” к°„н—җм ҒмңјлЎң л°ңмғқн•ҳлҠ” мһҳ лӮ«м§Җ м•Ҡкі мҳӨлһҳк°ҖлҠ” кё°м№Ё, кі„мҶҚлҗҳлҠ” к°Җлһҳ л“ұмқҙ лӮҳнғҖлӮңлӢӨ.л¬ём ңлҠ” нҸҗкё°лҠҘмқҙ 30~40%лЎң л–Ём–ҙ진 мғҒнғңм—җм„ң кІҖмӮ¬лҘј л°ӣмңјлҹ¬ мҳӨлҠ” нҷҳмһҗк°Җ лҢҖл¶Җ분мқҙлқјлҠ” м җмқҙлӢӨ. нҸҗкё°лҠҘмқҙ мқҙл ҮкІҢк№Ңм§Җ л–Ём–ҙ진 нӣ„ мҰқмғҒмқҙ лӮҳнғҖлӮҳлҠ” мқҙмң лҠ” нҸҗк°Җ л‘җ к°ң мһҲкё° л•Ңл¬ёмқҙлӢӨ. мӮ¬лһҢмқҖ н•ңмӘҪ нҸҗлЎңлҸ„ мӮҙ мҲҳ мһҲлҠ”лҚ° нҸҗкё°лҠҘмқҙ 50%к№Ңм§Җ л–Ём–ҙм ёлҸ„ нҠ№лі„нһҲ мҡҙлҸҷмқ„ л§Һмқҙ н•ҳм§Җ м•ҠлҠ” мӮ¬лһҢмқҖ лі„ мҰқмғҒмқ„ лҠҗлҒјм§Җ м•Ҡмқ„ мҲҳ мһҲлӢӨ. мӢ м•„мҳҒ көҗмҲҳлҠ” вҖңкіјкұ°м—җлҠ” л§Ңм„ұнҸҗмҮ„м„ұнҸҗм§Ҳнҷҳмқҳ мӮ¬л§қлҘ мқҙ лҶ’м•ҳм§Җл§Ң мөңк·јм—җлҠ” м•Ҫм ңмқҳ л°ңлӢ¬лЎң мЎ°кё°м—җ 진лӢЁн•ҳл©ҙ нҸҗкё°лҠҘмқҳ м Җн•ҳлҘј л§үмқ„ мҲҳ мһҲлӢӨвҖқл©° вҖңмң„н—ҳмҡ”мҶҢлҘј к°Җм§Җкі мһҲлҠ” мӮ¬лһҢл“ӨмқҖ лҜёлҰ¬лҜёлҰ¬ нҸҗ м •кё°кІҖ진мқ„ л°ӣкі мҰқмғҒмқҙ лӮҳнғҖлӮҳл©ҙ м§ҖмІҙ л§җкі лі‘мӣҗмқ„ м°ҫм•„ кІҖмӮ¬лҘј л°ӣм•„м•ј н•ңлӢӨвҖқкі мЎ°м–ён–ҲлӢӨ.лӢӨл§Ң л§Ңм„ұнҸҗмҮ„м„ұнҸҗм§Ҳнҷҳмқ„ мЎ°кё°м—җ л°ңкІ¬н–ҲлҚ”лқјлҸ„ нҸҗкё°лҠҘмқҙ мқјлӢЁ м Җн•ҳлҗҳл©ҙ мҷ„м№ҳлҠ” м–ҙл өлӢӨ. к·ёлҹ¬лӮҳ мөңк·ј м—¬лҹ¬ м—°кө¬м—җм„ң м Ғк·№м Ғмқё м•Ҫл¬јм№ҳлЈҢк°Җ мҰқмғҒкіј нҸҗкё°лҠҘмқ„ нҳём „мӢңнӮӨкі м•…нҷ”лҘј мҳҲл°©н•ҙ мӮ¶мқҳ м§Ҳмқ„ лҶ’мқј мҲҳ мһҲмқҢмқ„ ліҙм—¬мЈјкі мһҲлӢӨ.л§Ңм„ұнҸҗмҮ„м„ұнҸҗм§ҲнҷҳмқҖ мҳӨлһң нқЎм—°л ҘмқҙлӮҳ мң„н—ҳмҡ”мҶҢк°Җ мһҲлҠ” мӮ¬лһҢл“Өмқ„ лҢҖмғҒмңјлЎң нҸҗкё°лҠҘ кІҖмӮ¬, нҸҗнҷңлҹү кІҖмӮ¬лҘј нҶөн•ҙ мҲЁмқ„ л“Өмқҙл§ҲмӢңкі лӮҙмү¬лҠ” 비мңЁ, мҰү мөңлҢҖ нҸҗнҷңлҹү лҢҖ비 1мҙҲк°„мқҳ нҳёкё°лҹү 비мңЁмқҙ 0.7 лҜёл§Ңмқј кІҪмҡ° 진лӢЁн•ңлӢӨ. лӮЁм„ұ нҷҳмһҗк°Җ м—¬м„ұліҙлӢӨ м•Ҫ 3л°°к°Җлҹү л§ҺлӢӨ.в—ҮмҳҲл°©В·м№ҳлЈҢлҠ” вҖҳкёҲм—°вҖҷл¶Җн„°вҖҰ 40м„ё мқҙнӣ„ л§Өл…„ м •кё°кІҖ진 н•„мҡ” л§Ңм„ұнҸҗмҮ„м„ұнҸҗм§Ҳнҷҳм—җ мһҲм–ҙ к°ҖмһҘ мӨ‘мҡ”н•ң кІғмқҖ мң„н—ҳмқёмһҗлҘј м ңкұ°н•ҳлҠ” кІғ, л°”лЎң кёҲм—°мқҙлӢӨ. кёҲм—°мқҖ л§Ңм„ұнҸҗмҮ„м„ұнҸҗм§Ҳнҷҳмқҳ кІҪкіјлҘј ліҖнҷ”мӢңнӮ¬ мҲҳ мһҲкі нҸҗкё°лҠҘ к°җмҶҢлҘј лҠҰм¶ң мҲҳ мһҲлҠ” к°„лӢЁн•ҳм§Җл§Ң к°ҖмһҘ нҡЁкіјм Ғмқё л°©лІ•мқҙлӢӨ. лӢҙл°°лҘј кі„мҶҚ н”јмҡ°лҠ” л§Ңм„ұнҸҗмҮ„м„ұнҸҗм§Ҳнҷҳ нҷҳмһҗлҠ” кёүм„ұм•…нҷ”к°Җ мһҗмЈј л°ңмғқн•ҙ мһ…мӣҗ мң„н—ҳкіј мӮ¬л§қлҘ мқҙ лҶ’아진лӢӨ.лҚ”л¶Ҳм–ҙ лӘЁл“ л§Ңм„ұнҸҗмҮ„м„ұнҸҗм§Ҳнҷҳ нҷҳмһҗл“ӨмқҖ к·ңм№ҷм Ғмқё мӢ мІҙ нҷңлҸҷмқҙ н•„мҲҳлӢӨ. мҲЁмқҙ м°ЁлӢӨкі мӣҖм§Ғмқҙм§Җ м•ҠкІҢ лҗҳл©ҙ кі„мҶҚ м•үм•„ мһҲкұ°лӮҳ лҲ„мӣҢ мһҲкІҢ лҗҳкі , к·ёл ҮкІҢ лҗҳл©ҙ мҡ°лҰ¬ лӘёмқҳ нҳёнқЎ к·јмңЎмқ„ нҸ¬н•Ён•ң мҡҙлҸҷ к·јмңЎмқҙ мң„축лҗңлӢӨ. мқјмғҒмғқнҷңкіј мҡҙлҸҷмқҖ нҳёнқЎкіӨлһҖмқ„ мҷ„нҷ”мӢңнӮӨкі мӮ¶мқҳ м§Ҳмқ„ н–ҘмғҒмӢңнӮӨл©° мҡ°мҡёмқҙлӮҳ л¶Ҳм•Ҳ л“ұмқҳ л¬ём ңлҘј к°җмҶҢмӢңнӮӨлҠ” лҚ° нҒ° лҸ„мӣҖмқҙ лҗңлӢӨ.лҳҗн•ң 40м„ёк°Җ л„ҳмңјл©ҙ 1л…„м—җ н•ң лІҲм”© нқүл¶Җм—‘мҠӨл ҲмқҙлҘј м°Қкі л§Өл…„ мӮ¬м§„мқ„ 비көҗн•ҳлҠ” кІғл§ҢмңјлЎңлҸ„ нҸҗ кұҙк°•мқ„ нҷ•мқён• мҲҳ мһҲлӢӨ. мӢ м•„мҳҒ көҗмҲҳлҠ” вҖңнҸҗкё°лҠҘ кІҖмӮ¬ л“ұ м •кё°кІҖ진мқ„ нҶөн•ҙ 조기진лӢЁ н•ҳлҠ” кІғмқҙ нҷҳмһҗмқҳ мҰқмғҒмқ„ кІҪк°җмӢңнӮӨкі , 추нӣ„ мӨ‘мҰқнҷҳмһҗлЎң мқён•ҙ л°ңмғқн• мҲҳ мһҲлҠ” мӮ¬нҡҢм Ғмқё 비мҡ©мқ„ мӨ„мқҙлҠ” к°ҖмһҘ мўӢмқҖ л°©лІ•вҖқмқҙлқјкі л§җн–ҲлӢӨ.
-

-

мһ мһҗлҠ” мһҗм„ёлҠ” м•„мЈј мӨ‘мҡ”н•ҳлӢӨ. м–ҙл–»кІҢ мһҗлҠ” м§Җм—җ л”°лқј м§Җлі‘мқҙ м•…нҷ”лҗ мҲҳлҸ„, мҷ„нҷ”лҗ мҲҳлҸ„ мһҲлӢӨ. нҠ№м • м§Ҳнҷҳмқ„ к°Җ진 мӮ¬лһҢмқҙлқјл©ҙ, мһҗмӢ м—җкІҢ лҸ„мӣҖмқҙ лҗҳлҠ” мһ мһҗлҠ” мһҗм„ёк°Җ л¬ҙм—Үмқём§Җ м•Ңм•„л‘җмһҗ.в—Үмқҙм„қмҰқмқҙм„қмҰқ л•Ңл¬ём—җ м–ҙм§ҖлҹјмҰқмқ„ кІӘлҠ” мӮ¬лһҢмқҙлқјл©ҙ м§Ҳнҷҳмқҙ мғқкёҙ мӘҪ к·Җк°Җ мІңмһҘмқ„ н–Ҙн•ҳкІҢ н•ң мұ„лЎң мһҗлҠ” кІҢ мўӢлӢӨ. мқҙм„қмҰқмқҖ лӘёмқҳ к· нҳ•мқ„ мһЎлҠ” мқҙм„қмқҙ мӢ мІҙ нҡҢм „мқ„ лӢҙлӢ№н•ҳлҠ” л°ҳкі лҰ¬кҙҖм—җ л“Өм–ҙк°ҖлҠ” м§ҲнҷҳмқҙлӢӨ. мқҙм„қмҰқмқҙ мғқкёҙ мӘҪ к·Җк°Җ м•„лһҳлЎң н–Ҙн•ҳл©ҙ, л°ҳкі лҰ¬кҙҖмқҙ мқҙм„қкё°кҙҖліҙлӢӨ м•„лһҳмӘҪм—җ мң„м№ҳн•ҳкІҢ лҗҳл©ҙм„ң мқҙм„қмқҙ л°ҳкі лҰ¬кҙҖмңјлЎң л“Өм–ҙк°Ҳ мң„н—ҳмқҙ м»Ө진лӢӨ. лҜёкөӯ мқҳн•ҷнҳ‘нҡҢм§Җм—җ кІҢмһ¬лҗң м—°кө¬м—җм„ң мқҙм„қмҰқмқ„ м№ҳлЈҢл°ӣмқҖ нҷҳмһҗлҘј лҢҖмғҒмңјлЎң мҲҳл©ҙ мһҗм„ёк°Җ мқҙм„қмҰқ мһ¬л°ңм—җ лҜём№ҳлҠ” мҳҒн–Ҙмқ„ 분м„қн–ҲлӢӨ. к·ё кІ°кіј мҲҳл©ҙ мһҗм„ёлҘј көҗм •н•ң нҷҳмһҗ 62лӘ… мӨ‘ лӢЁ 6лӘ…л§Ң мқҙм„қмҰқмқҙ мһ¬л°ңн•ң кІғмңјлЎң лӮҳнғҖлӮ¬лӢӨ. л°ҳл©ҙ, мҲҳл©ҙ мһҗм„ёлҘј көҗм •н•ҳм§Җ м•ҠмқҖ 57лӘ…мқҳ нҷҳмһҗ мӨ‘ 11лӘ…м—җм„ң мқҙм„қмҰқмқҙ мһ¬л°ңн–Ҳкі , мқҙмӨ‘ лӢӨм„Ҝ лӘ…мқҖ л‘җ лІҲм§ё м№ҳлЈҢ нӣ„м—җлҸ„ лҳҗ мҰқмғҒмқҙ мһ¬л°ңн•ң кІғмңјлЎң лӮҳнғҖлӮ¬лӢӨ.в—Үмң„мӢқлҸ„м—ӯлҘҳм§ҲнҷҳмҷјмӘҪмңјлЎң лҲ„мӣҢ мһҗлҠ” кІҢ мўӢлӢӨ. мң„лҠ” мӢқлҸ„ліҙлӢӨ мҷјмӘҪм—җ мң„м№ҳн•ҙ мһҲлӢӨ. мҷјмӘҪмңјлЎң лҲ„мҡ°л©ҙ мң„мқҳ мӣҖн‘№н•ң л¶Җ분мқҙ м•„лһҳмӘҪмңјлЎң к°Җл©ҙм„ң мң„мӮ°мқҙ м•„лһҳлЎң мҸ лҰ¬кі , мң„мӮ°мқҙ мӢқлҸ„к№Ңм§Җ мҳ¬лқјк°ҖлҠ” м—ӯлҘҳ нҳ„мғҒмқ„ мӨ„мқј мҲҳ мһҲлӢӨ. лҜёкөӯ мҶҢнҷ”кё°н•ҷнҡҢм§Җм—җ мӢӨлҰ° л…јл¬ём—җ л”°лҘҙл©ҙ, мҳӨлҘёмӘҪмңјлЎң лҲ„мӣҢ мһҗлҠ” мӮ¬лһҢмқҳ мҲҳл©ҙ мӨ‘ мң„мӮ° м—ӯлҘҳ л°ңмғқ нҡҹмҲҳк°Җ мӢңк°„лӢ№ 3.8нҡҢм—җ лӢ¬н•ң кІғмңјлЎң лӮҳнғҖлӮ¬лӢӨ. мҷјмӘҪмңјлЎң лҲ„мӣҢ мһ” к·ёлЈ№мқҳ м—ӯлҘҳ л°ңмғқ нҡҹмҲҳмқё 0.9нҡҢмҷҖ 비көҗн•ҳл©ҙ, мӣ”л“ұнһҲ л§ҺмқҖ нҡҹмҲҳлӢӨ.в—ҮмІҷ추кҙҖнҳ‘м°©мҰқВ·н—ҲлҰ¬л””мҠӨнҒ¬л°ҳл“Ҝн•ң мһҗм„ёліҙлӢЁ мҳҶмңјлЎң лҲ„мҡҙ мһҗм„ёлЎң мһҗлҠ” кІҢ мўӢлӢӨ. мҳҶмңјлЎң лҲ„мҡ°л©ҙ н—ҲлҰ¬лҘј кө¬л¶ҖлҰ¬кё° мү¬мҡҙлҚ°, мқҙлҹ° мһҗм„ёк°Җ нҶөмҰқ мҷ„нҷ”м—җ лҸ„мӣҖмқҙ лҗҳкё° л•Ңл¬ёмқҙлӢӨ. н—ҲлҰ¬лҘј м•Ҫк°„ кө¬л¶ҖлҰ¬л©ҙ нҢҪнҢҪн•ҳкІҢ лӢ№кІЁм ё мһҲлҠ” мІҷ추 мӢ кІҪмқҙ лҠҗмҠЁн•ҳкІҢ мқҙмҷ„лҗҳлҠ” нҡЁкіјк°Җ мһҲлӢӨ. нҠ№нһҲ мІҷ추кҙҖнҳ‘м°©мҰқмқҳ кІҪмҡ° л¬ҙлҰҺ мӮ¬мқҙм—җ лІ к°ңлӮҳ мҝ м…ҳмқ„ лҒјмӣҢ л‘җл©ҙ, мІҷ추кҙҖмқҳ кіөк°„мқ„ лҚ” л„“нҳҖ нҶөмҰқ мҷ„нҷ”м—җ мўӢлӢӨ.в—Үк°•м§Ғм„ұмІҷ추염к°ҷмқҖ мІҷ추м§ҲнҷҳмқҙлқјлҸ„, к°•м§Ғм„ұмІҷ추염 нҷҳмһҗлҠ” мІңмһҘмқ„ ліҙкі лҲ„мҡҙ мһҗм„ёлЎң мһҗлҠ” кІҢ мўӢлӢӨ. к°•м§Ғм„ұмІҷ추염мқҖ м„ңм„ңнһҲ н—ҲлҰ¬ лјҲк°Җ көілҠ” м§Ҳнҷҳмқҙкё° л•Ңл¬ём—җ н•ӯмғҒ л°”лҘё мһҗм„ёлҘј мң м§Җн•ҙм•ј мІҷ추мҷҖ кҙҖм Ҳмқҙ ліҖнҳ•лҗҳлҠ” кІғмқ„ л§үмқ„ мҲҳ мһҲлӢӨ. л§ӨнҠёлҰ¬мҠӨлҠ” н—ҲлҰ¬к°Җ л“Өм–ҙк°Ҳ м •лҸ„лЎң н‘№мӢ н•ң кІғліҙлӢӨ лӢӨмҶҢ л”ұл”ұн•ң кІғмқҙ мўӢлӢӨ.
-

축лҶҚмҰқ л“ұ л§Ңм„ұ мҪ” м§Ҳнҷҳмқҙ м—ҶлҠ”лҚ°лҸ„ н•ӯмғҒ мҪ”к°Җ л§үнһҲкі к°ҖлһҳлҠ” м•„лӢҢлҚ° к°Җлһҳк°Җ лӮҖ лҠҗлӮҢмқҙ л“ңлҠ” мқҙл“Өмқҙ мһҲлӢӨ. мҪ”к°җкё°м—җ кұёл ӨлҸ„ мң лҸ… н•ңмӘҪ мҪ”к°Җ лҚ” мӢ¬н•ҳкІҢ л§үнһҲкі , нҸүмҶҢм—җлҸ„ мҲЁмү¬кё°к°Җ л¶ҲнҺён•ҳлӢӨ. мқҙлҠ” м „нҳ•м Ғмқё 비мӨ‘кІ©л§ҢкіЎмҰқ(мҪ”мӨ‘кІ©л§ҢкіЎмҰқ) мқҳмӢ¬ мҰқмғҒмқҙлӢӨ. 비мӨ‘кІ©л§ҢкіЎмҰқмқҖ м–ҙл–Ө м§Ҳнҷҳмқём§Җ м•Ңм•„ліҙмһҗ. в—Ү비мӨ‘кІ©л§ҢкіЎмҰқмқҙлһҖ?비мӨ‘кІ©мқҖ мҪ”мқҳ мўҢмҡ°лҘј к°ҖлҘҙлҠ” мҪ§мҶҚ мӨ‘м•ҷл¶Җмқҳ лІҪмқҙлӢӨ. 비мӨ‘кІ©мқҙ мҷ„лІҪн•ҳкІҢ л°ҳл“Ҝн•ң кІҪмҡ°лҠ” л§Һм§Җ м•Ҡкі , лҢҖл¶Җ분 м•Ҫк°„ кө¬л¶Җлҹ¬м§Җкұ°лӮҳ нҠҖм–ҙлӮҳмҷҖмһҲлҠ”лҚ° к·ё м •лҸ„к°Җ мӢ¬н•ҳл©ҙ мҪ”л§үнһҳ, к°Җлһҳ л“ұ мҪ”мқҳ кё°лҠҘм Ғ л¬ём ңк°Җ мғқкёҙлӢӨ. 비мӨ‘кІ©л§ҢкіЎмҰқмқҙ мһҲмңјл©ҙ, к°ҖлІјмҡҙ к°җкё°м—җ кұёл ӨлҸ„ мҪ”к°Җ мӢ¬н•ҳкІҢ л§үнҳҖ мһ…мңјлЎң мҲЁмқ„ мү¬лҠ” мҠөкҙҖмқҙ мғқкё°кё° мүҪлӢӨ. лҳҗн•ң мӢ¬н•ң мҪ”кіЁмқҙ, мҲҳл©ҙмһҘм• , мЈјмқҳ мӮ°л§Ң, мҪ” мЈјліҖ нҶөмҰқ, кё°м–өл Ҙ к°җнҮҙ л“ұмқҳ мҰқмғҒмқҙ мғқкёё мҲҳ мһҲлӢӨ.비мӨ‘кІ©л§ҢкіЎмҰқмқҳ мӣҗмқёмқҖ мҷёмғҒ, м„ұмһҘкё° ліҖнҳ•, мҪ” мҲҳмҲ л“ұлҸ„ мһҲм§Җл§Ң, м„ мІңм Ғмқҙкұ°лӮҳ мӣҗмқёмқҙ л°ңкІ¬лҗҳм§Җ м•ҠлҠ” кІҪмҡ°лҸ„ л§ҺлӢӨ.в—Үмҷ„м „н•ң м№ҳлЈҢлҠ” мҪ”мӨ‘кІ©м„ұнҳ•мҲ 비мӨ‘кІ©л§ҢкіЎмҰқмқҖ мҪ”мқҳ кө¬мЎ°м Ғмқё л¬ём ңлЎң мқён•ҙ к°Ғмў… мҰқмғҒмқҙ мғқкёҙ кІғмқҙкё° л•Ңл¬ём—җ мҷ„м „нһҲ м№ҳлЈҢн• мҲҳ мһҲлҠ” л°©лІ•мқҖ мҪ”мӨ‘кІ© мһ¬кұҙмҲҳмҲ (мҪ”мӨ‘кІ©м„ұнҳ•мҲ )лҝҗмқҙлӢӨ. мҪ”л§үнһҳ л“ұ мҰқмғҒмқҙ мһҲмңјл©ҙ, м•Ҫл¬јм№ҳлЈҢлҸ„ мӢңн–үн•ҳм§Җл§Ң, мқҙлҠ” мқјмӢңм Ғмқё н•ҙкІ°мұ…мқҙлӢӨ.비мӨ‘кІ©л§ҢкіЎмҰқ мҲҳмҲ мқҖ мҪ”л§үнһҳмқҙ мӢ¬н•ҙ мқјмғҒмғқнҷңмқҙ нһҳл“Өкұ°лӮҳ 축лҶҚмҰқ л“ұмқҳ н•©лі‘мҰқмқҙ мғқкёё л•Ң кі л Өн• мҲҳ мһҲлӢӨ. 비мӨ‘кІ©л§ҢкіЎмҰқ мҲҳмҲ мқҖ ліҙнҶө л¶Җ분л§Ҳм·ЁлҘј н•ҳкі лӮҳм„ң мҪ§кө¬л©Қмқ„ нҶөн•ҙ мӢңн–үн•ҙ нқүн„°к°Җ лӮЁм§Җ м•ҠлҠ”лӢӨ. мҲҳмҲ нӣ„м—җлҠ” мЈј 2~3нҡҢ м •лҸ„ м•Ҫ 3мЈјк°„ нҶөмӣҗм№ҳлЈҢк°Җ н•„мҡ”н•ҳлӢӨ.м°ёкі мһҗлЈҢ=лҢҖн•ңмқҙ비мқёнӣ„кіјн•ҷнҡҢ 'мқјл°ҳмқёмқ„ мң„н•ң мҪ” кҙҖл Ё м§Ҳнҷҳ'
-

-

лҮҢмЎёмӨ‘мқҖ к№Ём–ҙ мһҲмқ„ л•Ңл§Ң л°ңмғқн•ңлӢӨкі мғқк°Ғн•ҳлҠ” мӮ¬лһҢмқҙ л§ҺлӢӨ. н•ҳм§Җл§Ң, 'мҲҳл©ҙ мӨ‘ лҮҢмЎёмӨ‘'лҸ„ мһҲлӢӨ. мҡ°лҰ¬ лӘёмқҖ мҲҳл©ҙ мӨ‘м—җлҸ„ мғқмІҙнҷңлҸҷмқ„ кі„мҶҚн•ҳкё° л•Ңл¬ёмқҙлӢӨ. мӢӨм ң лҮҢмЎёмӨ‘мқҖ мғҲлІҪ 6мӢң 30분кІҪ к°ҖмһҘ л§Һмқҙ ліҙкі лҗңлӢӨ. кё°мғҒ м§Ғм „м—җлҠ” лӘёмқҳ мһҗмңЁмӢ кІҪкі„к°Җ к· нҳ•мқ„ мһғмңјл©ҙм„ң нҳҲм••мқҙ мӮҙм§қ лҶ’м•„м§Җкұ°лӮҳ нҳҲм•Ўмқҙ лҒҲм Ғн•ҙм§ҖлҠ” кІҪн–Ҙмқҙ мһҲкё° л•Ңл¬ёмқҙлӢӨ. лҮҢмЎёмӨ‘мқҖ кіЁл“ нғҖмһ„(л°ңмғқ нӣ„ 4мӢңк°„ 30분 мқҙлӮҙ) м•Ҳм—җ нҳҲм „мҡ©н•ҙмҲ мқ„ л°ӣм•„м•ј мҳҲнӣ„к°Җ мўӢлӢӨ. н•ҳм§Җл§Ң мҲҳл©ҙ мӨ‘ лҮҢмЎёмӨ‘мқҖ м№ҳлЈҢк°Җ м§Җм—°лҗҳкё° мүҪлӢӨ. кіөмЈјлҢҖн•ҷкөҗ мқ‘кёүкө¬мЎ°н•ҷкіјм—җм„ң л°ңн‘ңн•ң л…јл¬ём—җ л”°лҘҙл©ҙ, лҮҢмЎёмӨ‘ л°ңлі‘ лӢ№мӢң мғҒнҷ©мқҙ 'мқјмғҒмғқнҷң мӨ‘'мқҙлқјкі лӢөн•ң нҷҳмһҗлҠ” мқ‘кёүмӢӨ лҸ„м°©к№Ңм§Җ нҸүк· 11분 кұёл ёлӢӨ. к·ёлҹ¬лӮҳ 'мҲҳл©ҙ нӣ„(мһ м—җм„ң к№Ём–ҙлӮң м§Җ м–јл§Ҳ м•Ҳ лҗң мғҒнҷ©)'лқјкі лӢөн•ң нҷҳмһҗлҠ” 38분мңјлЎң 3л°° мқҙмғҒ кұёлҰ°лӢӨкі лӮҳнғҖлӮ¬лӢӨ. м—°кө¬нҢҖмқҖ "мҲҳл©ҙ мӨ‘м—җ лҮҢмЎёмӨ‘мқҙ л°ңмғқн• мҲҳ мһҲмңјл©°, мқҙл•Ң мҳҲнӣ„к°Җ лҚ” лӮҳмҒҳлӢӨлҠ” м—°кө¬к°Җ мһҲлӢӨ"л©° "л°ңмғқ мӢңк°Ғмқҙ лӘ…нҷ•н•ҳм§Җ м•Ҡкі , мӢ мҶҚн•ң мқём§Җк°Җ мүҪм§Җ м•Ҡм•„м„ңлЎң ліҙмқёлӢӨ"кі л§җн–ҲлӢӨ.нҸүмҶҢ кі нҳҲм••, мқҙмғҒм§Җм§ҲнҳҲмҰқ, лӢ№лҮЁлі‘, мӢ¬мһҘм§Ҳнҷҳмқҙ мһҲлҠ” лҮҢмЎёмӨ‘ кі мң„н—ҳ нҷҳмһҗлҠ” мҲҳл©ҙ мӨ‘мқҙлӮҳ мһ м—җм„ң к№Ём–ҙлӮң м§Ғнӣ„ мқҙмғҒ мҰқмғҒмқҙ лҠҗк»ҙм§Җл©ҙ кі§л°”лЎң лҮҢмЎёмӨ‘мқ„ мқҳмӢ¬н•ҳкі кІҖмӮ¬лҘј л°ӣм•„ліҙлҠ” кІҢ мўӢлӢӨ. лҮҢмЎёмӨ‘ мқҙмғҒ мҰқмғҒмқҖ в–Ін•ңмӘҪ нҢ”В·лӢӨлҰ¬м—җ нһҳмқҙ л№ м§җ в–Імһ…мқҙ лҸҢм•„к°җ в–ІмӮ¬л¬јмқҙ 2к°ңлЎң кІ№міҗ ліҙмһ„ в–ІмӢ¬н•ң л‘җнҶө в–Ікұ·кё° м–ҙл ӨмӣҖ в–Ін•ңмӘҪ нҢ”В·лӢӨлҰ¬м—җ мқҙмғҒн•ң к°җк°Ғмқҙ лҠҗк»ҙм§җ л“ұмқҙлӢӨ.н•ңнҺё, мҲҳл©ҙ мӨ‘ лҮҢмЎёмӨ‘мқҳ л°ңмғқмқ„ м•„м№Ём—җ к№Ём–ҙлӮң нӣ„ м•ҢкІҢ лҗҗлӢӨкі н•ҙлҸ„, 'кіЁл“ нғҖмһ„'мқ„ лҶ“міӨлӢӨл©° нҸ¬кё°н•ҙм„ м•Ҳ лҗңлӢӨ. мөңк·јм—җлҠ” MRIВ·CT л“ұ мҳҒмғҒкІҖмӮ¬лҘј нҶөн•ҙ лҮҢмқҳ мғҒнғңлҘј м •нҷ•нһҲ нҢҢм•…н• мҲҳ мһҲм–ҙ, нқ”нһҲ л§җн•ҳлҠ” кіЁл“ нғҖмһ„м—җ лҚң кө¬м• л°ӣлҠ” нҺёмқҙлӢӨ. мқҙмғҒмқ„ л°ңкІ¬н•ң мҰүмӢң лі‘мӣҗмңјлЎң мҳӨлҠ” кІҢ к°ҖмһҘ мӨ‘мҡ”н•ҳлӢӨ.
-

-

-

н”јкіӨн•ҳкұ°лӮҳ мҠӨнҠёл ҲмҠӨлҘј л°ӣмқ„ л•Ңл©ҙ лҲ„кө¬ліҙлӢӨ л№ лҘҙкІҢ м•Ңм•„мұ„кі м°ҫм•„мҳӨлҠ” мЎҙмһ¬к°Җ мһҲлӢӨ. л°”лЎң вҖҳнҳ“л°”лҠҳвҖҷмқҙлӢӨ. мҠӨм№ҳкё°л§Ң н•ҙлҸ„ л°”лҠҳлЎң м°ҢлҘҙлҠ” л“Ҝн•ң нҶөмҰқмқҙ лҠҗк»ҙм§ҖлҠ” м„ұк°ҖмӢ нҳ“л°”лҠҳ. лҸ„лҢҖмІҙ мҷң мғқкё°лҠ” кұёк№Ң? л№ЁлҰ¬ м—Ҷм• л Өл©ҙ м–ҙл–»кІҢ н•ҙм•ј н• к№Ң?нҳ“л°”лҠҳмқҖ нҳҖВ·кө¬к°• н‘ңл©ҙм—җ мһ‘мқҖ к¶Өм–‘мқҙ мғқкё°кұ°лӮҳ лҜёк°Ғмқ„ лӢҙлӢ№н•ҳлҠ” нҳҖ мң л‘җк°Җ м—јмҰқмңјлЎң л¶үкІҢ мҶҹм•„мҳӨлҘҙлҠ” мҰқмғҒмқҙлӢӨ.нҳ“л°”лҠҳмқҙ мғқкё°лҠ” лҢҖн‘ңм Ғмқё мӣҗмқёмқҖ кіјлЎң, мҠӨнҠёл ҲмҠӨ л“ұ лӢӨм–‘н•ң мқҙмң лЎң м№Ё 분비к°Җ мӨ„л©ҙм„ңлӢӨ. м№Ём—җлҠ” лқјмқҙмҶҢмһҗмһ„, лқҪнҶ нҺҳлҰ°, нҚјлЎқмӢңлӢӨм•„м ң л“ұ н•ӯмғқл¬јм§Ҳмқҙ л“Өм–ҙмһҲм–ҙ, мһ…мҶҚ м„ёк· мңјлЎңл¶Җн„° мҡ°лҰ¬ лӘёмқ„ ліҙнҳён•ңлӢӨ. кіјлЎңн•ҳкұ°лӮҳ, мҠӨнҠёл ҲмҠӨлҘј л°ӣкұ°лӮҳ, л©ҙм—ӯл Ҙмқҙ л–Ём–ҙм§Җл©ҙ нҳҲм•ЎмҲңнҷҳм—җ л¬ём ңк°Җ мғқкё°л©ҙм„ң м№Ёмғҳм—җ нҳҲм•Ў кіөкёүмқҙ мһҳ м•Ҳ лҸј м№Ё 분비к°Җ мӨ„м–ҙл“ӨкІҢ лҗҳлҠ”лҚ°, мқҙл•Ң к°җм—јм—җ м·Ём•Ҫн•ҙ진 кө¬к°• лӮҙм—җм„ңл¶Җн„° нҳ“л°”лҠҳлЎң мҰқмғҒмқҙ лӮҳнғҖлӮҳкІҢ лҗңлӢӨ. мқҙ мҷём—җлҸ„ 비нғҖлҜјAВ·Cк°Җ л¶ҖмЎұн•ҳкұ°лӮҳ, нҳҖВ·кө¬к°• н‘ңл©ҙ л“ұмқ„ мһҳлӘ» к№Ёл¬јм–ҙ мҷёмғҒмңјлЎң мң л°ңлҗ мҲҳлҸ„ мһҲлӢӨ.нҳ“л°”лҠҳмқ„ м—Ҷм• кұ°лӮҳ мҳҲл°©н•ҳл Өл©ҙ кІ°көӯ 충분н•ң нңҙмӢқмңјлЎң нҳҲм•Ў мҲңнҷҳмқҙ мӣҗнҷңн•ҳкІҢ н•ҳкі , л©ҙм—ӯл Ҙмқ„ нҡҢліөн•ҳлҠ” кІғмқҙ мҡ°м„ мқҙлӢӨ. кіјмқјкіј мұ„мҶҢлҘј л§Һмқҙ лЁ№м–ҙ 비нғҖлҜјмқ„ ліҙ충н•ҳкі , л§өкі м§ мқҢмӢқмқҖ мһ…м•Ҳм—җ мһҗк·№мқ„ мӨ„ мҲҳ мһҲкё° л•Ңл¬ём—җ н”јн•ҳлҠ” кІғмқҙ мўӢлӢӨ. н•ӯк· нҡЁкіјк°Җ мһҲлҠ” к°ҖкёҖлЎң мһ…м•Ҳмқ„ н—№кө¬кұ°лӮҳ м–‘м№ҳлҘј к№ЁлҒ—мқҙ н•ҳлҠ” кІғлҸ„ лҸ„мӣҖмқҙ лҗңлӢӨ.нҶөмҰқмқҙ л„Ҳл¬ҙ мӢ¬н•ҳл©ҙ мӢңмӨ‘м—җ м¶ңмӢңлҗң кө¬лӮҙм—ј м№ҳлЈҢм ңлҘј мӮ¬мҡ©н•ҳкұ°лӮҳ, лі‘мӣҗмқ„ л°©л¬ён•ҙ мҠӨн…ҢлЎңмқҙл“ңм ңлҘј мІҳл°©л°ӣлҠ” кІғлҸ„ мўӢлӢӨ. лӢӨл§Ң, нҳ“л°”лҠҳмқҙ 3мЈј мқҙмғҒ м§ҖмҶҚн•ҳкұ°лӮҳ к°ҷмқҖ мһҗлҰ¬м—җ л°ҳліөн•ҙ мғқкёҙлӢӨл©ҙ кө¬к°•м•” л“ұ лӢӨлҘё м§Ҳнҷҳмқҙ мӣҗмқёмқј мҲҳ мһҲм–ҙ м „л¬ёмқҳм—җкІҢ м •нҷ•н•ң 진лЈҢлҘј л°ӣм•„ліҙлҠ” кІғмқҙ мўӢлӢӨ.
-

-
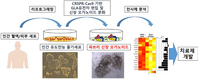
лӮңм№ҳм„ұ мң м „ м§Ҳнҷҳмқё нҢҢлёҢлҰ¬ мӢ мһҘлі‘мқҳ м№ҳлЈҢм ң к°ңл°ңмқҙ м„ұкіөн•ҳл©ҙм„ң мғҲлЎңмҡҙ нқ¬л§қмқҳ кёёмқҙ м—ҙлҰ¬кІҢ лҗҗлӢӨ.к°ҖнҶЁлҰӯлҢҖ м„ұл№Ҳм„јнҠёлі‘мӣҗ мӢ мһҘлӮҙкіј к№Җмҡ©к· көҗмҲҳнҢҖ(к°ҖнҶЁлҰӯлҢҖн•ҷкөҗ мқҳкіјлҢҖн•ҷ м„ёнҸ¬мӮ¬л©ём§Ҳнҷҳ м—°кө¬м„јн„°, м•Ңм мҳӨк°Җл…ё л°”мқҙмҳӨн…ҢнҒ¬лҶҖлЎңм§Җ)мқҙ мқёк°„ мң лҸ„ л§ҢлҠҘ мӨ„кё°м„ёнҸ¬лЎң л§Ңл“ вҖҳлҜёлӢҲ мӢ мһҘвҖҷ мӢ мһҘ мҳӨк°Җл…ёмқҙл“ңлҘј мқҙмҡ©н•ҙ лӮңм№ҳм„ұ мң м „м§Ҳнҷҳмқё нҢҢлёҢлҰ¬ мӢ мһҘлі‘мқ„ лӘЁмӮ¬(жЁЎеҜ«, copy)н•ҙ л°ңлі‘ мӣҗмқёмқ„ к·ңлӘ…н•ҳкі м№ҳлЈҢм ң к°ңл°ңм—җ м„ұкіөн–ҲлӢӨ.нҠ№нһҲ, мқҙлІҲ м—°кө¬лҠ” м°Ём„ёлҢҖ мӢ м•Ҫ к°ңл°ң л°Ҹ мһ¬мғқ м№ҳлЈҢмқҳ н•өмӢ¬ мҡ”мҶҢ мӨ‘ н•ҳлӮҳлЎң кјҪнһҲлҠ” вҖҳмӢ мһҘ мҳӨк°Җл…ёмқҙл“ңвҖҷлҘј м—°кө¬м—җ мқҙмҡ©н–ҲлӢӨлҠ” м җм—җм„ң лҚ”мҡұ лҶ’мқҖ нҸүк°ҖлҘј л°ӣкі мһҲлӢӨ. вҖҳмӢ мһҘ мҳӨк°Җл…ёмқҙл“ңвҖҷлҠ” мӨ„кё°м„ёнҸ¬м—җм„ң 분нҷ”лҗҳл©° мӢӨм ң мқёк°„мқҳ мӢ мһҘмқ„ кө¬м„ұн•ҳлҠ” м„ёнҸ¬л“ӨлЎң мқҙлӨ„м ё мһҲм–ҙ мқёк°„ мӢ мһҘкіј кө¬мЎ° л°Ҹ кё°лҠҘмқҙ л§Өмҡ° мң мӮ¬н•ң 3м°Ёмӣҗ м„ёнҸ¬ кө¬мЎ°мІҙлЎң, вҖҳлҜёлӢҲ мӢ мһҘвҖҷмқҙлқјкі лҸ„ л¶ҲлҰ°лӢӨ. к№Җмҡ©к· көҗмҲҳнҢҖмқҙ м№ҳлЈҢм ң к°ңл°ңм—җ м„ұкіөн•ң вҖҳнҢҢлёҢлҰ¬ мӢ мһҘлі‘вҖҷмқҖ мҡ°лҰ¬ лӘём—җ к°ҲлқҪнҶ мӢңлҚ°мқҙмҰҲ-м•ҢнҢҢ(galactosidase alpha)лқјлҠ” нҠ№м • нҡЁмҶҢк°Җ л¶ҖмЎұн•ҙ мғқкё°лҠ” нқ¬к·Җ мң м „ м§Ҳнҷҳмқё вҖҳнҢҢлёҢлҰ¬лі‘вҖҷмқҙ мӢ мһҘм—җ м№ЁлІ”н•ҳлҠ” кІғмңјлЎң, л§җкё° мӢ л¶Җм „мңјлЎң 진н–үн•ҙ нҲ¬м„қм№ҳлЈҢ лҳҗлҠ” мӢ мһҘ мқҙмӢқмқҙ н•„мҡ”н•ң мң„н—ҳн•ң м§ҲнҷҳмқҙлӢӨ.нҢҢлёҢлҰ¬лі‘мқҳ м№ҳлЈҢлҠ” Оұ-Gal A нҡЁмҶҢлҘј мЈјмһ…н•ҳлҠ” вҖҳнҡЁмҶҢ лҢҖмІҙ м№ҳлЈҢвҖҷк°Җ мЈјлҘј мқҙлЈЁкі мһҲлҠ”лҚ°, мқҙ м№ҳлЈҢлІ•мңјлЎңлҠ” нҢҢлёҢлҰ¬ мӢ мһҘлі‘мқҳ 진н–үмқ„ л§үм§Җ лӘ»н•ҙ нҢҢлёҢлҰ¬ мӢ мһҘлі‘м—җ нҡЁкіјм Ғмқё мғҲлЎңмҡҙ м№ҳлЈҢлІ• к°ңл°ңмқҙ м ҲмӢӨн•ң мғҒнҷ©мқҙм—ҲлӢӨ. нҠ№нһҲ, нҢҢлёҢлҰ¬ мӢ мһҘлі‘мқҖ к·ёлҸҷм•Ҳ мқҙлҘј лӘЁмӮ¬н• м Ғм Ҳн•ң мӢӨн—ҳ лӘЁлҚёмқҙ м—Ҷм—Ҳкё° л•Ңл¬ём—җ м№ҳлЈҢлІ• к°ңл°ңм—җ лҚ”мҡұ лӮңн•ӯмқ„ кІӘм–ҙмҷ”лӢӨ.мқҙм—җ к№Җмҡ©к· көҗмҲҳнҢҖмқҖ мқёк°„ мң лҸ„ л§ҢлҠҘмӨ„кё°м„ёнҸ¬м—җм„ң CRSPR-Cas9 мң м „мһҗ нҺём§‘кё°мҲ мқ„ мқҙмҡ©н•ҙ нҢҢлёҢлҰ¬лі‘мқҳ мӣҗмқё мң м „мһҗмқё к°ҲлқҪнҶ мӢңлҚ°мқҙмҰҲ-м•ҢнҢҢмқҳ лҸҢм—°ліҖмқҙлҘј мң лҸ„н•ҳкі , мқҙлҘј мӢ мһҘ мҳӨк°Җл…ёмқҙл“ңлЎң 분нҷ”мӢңмјң мӢӨм ң мқёк°„мқҳ нҢҢлёҢлҰ¬лі‘кіј к°ҷмқҖ лі‘лҰ¬н•ҷм Ғмқё лі‘ліҖмқ„ л§Ңл“ңлҠ”лҚ° м„ұкіөн–ҲлӢӨ.лҳҗ, м—°кө¬нҢҖмқҖ м „мӮ¬мІҙ 분м„қмқ„ нҶөн•ҙ кёҖлЈЁнғҖнӢ°мҳЁ лҢҖмӮ¬мқҙмғҒмқҙ нҢҢлёҢлҰ¬ мӢ мһҘлі‘мқҳ л°ңлі‘ мӣҗмқёмқҙлқјлҠ” мӮ¬мӢӨмқ„ к·ңлӘ…н–Ҳмңјл©°, кёҖлЈЁнғҖнӢ°мҳЁ м№ҳлЈҢлҘј нҶөн•ҙ нҢҢлёҢлҰ¬ мӢ мһҘлі‘мқҙ нҳём „лҗҳлҠ” кІғмқ„ мөңмҙҲлЎң нҷ•мқён–ҲлӢӨ.к№Җмҡ©к· көҗмҲҳлҠ” вҖңмқҙлІҲ м—°кө¬лҠ” лӮңм№ҳм„ұ мң м „лі‘мқё нҢҢлёҢлҰ¬лі‘мқҳ м№ҳлЈҢм ңлҘј к°ңл°ңн•ҳлҠ” кіјм •м—җм„ң мӢ мһҘ мҳӨк°Җл…ёмқҙл“ңлҘј мқҙмҡ©н•ҙ лӮңм№ҳм„ұ мӢ мһҘ м§Ҳнҷҳ м№ҳлЈҢм ң к°ңл°ңмқҙ к°ҖлҠҘн•ҳлӢӨлҠ” кІғмқ„ мӢӨм ңлЎң мҰқлӘ…н–ҲлӢӨ.вҖқл©° вҖңм—°кө¬нҢҖмқҙ м ңмӢңн•ң м „лһөмқҙ к°Ғмў… лӮңм№ҳм„ұ мӢ мһҘ м§Ҳнҷҳ м№ҳлЈҢм—җ м Ғмҡ© лҗ мҲҳ мһҲлӢӨлҠ” кІғм—җ мқҳмқҳк°Җ мһҲлӢӨ.вҖқкі м„ӨлӘ…н–ҲлӢӨ. к№Җмҡ©к· көҗмҲҳнҢҖмқҳ м—°кө¬ м„ұкіјлҠ” <Experimental&Molecular Medicine> мөңмӢ нҳём—җ кІҢмһ¬лҗҗлӢӨ.



















