-
-
![[л°ҖлӢ№365 л ҲмӢңн”ј] кІЁмҡёмІ мһ…л§ӣ лҸӢмҡ°лҠ”, м«„к№ғ м§ӯмЎ°лҰ„ кј¬л§ү비빔л°Ҙ!](https://health.chosun.com/site/data/thumb_dir/2022/01/13/2022011301524_0_thumb.jpg)
кј¬л§үмқҙ м ңмІ мһ…лӢҲлӢӨ. мӮҙмқҙ нғұнғұн•ҳкІҢ м°ЁмҳӨлҘё кј¬л§үмқҖ м”№мқ„мҲҳлЎқ м«„к№ғн•ҳкі лӢЁл§ӣмқҙ лӮ©лӢҲлӢӨ. к·ё мһҗмІҙлЎңлҸ„ л§ӣмһҲм§Җл§Ң, нӣҢлҘӯн•ң н•ң лҒј мӢқмӮ¬лЎң лЁ№лҠ” л°©лІ• м—Ҷмқ„к№Ңмҡ”? мҳӨлҠҳмқҖ кј¬л§ү비빔л°Ҙ л“Өкі мҷ”мҠөлӢҲлӢӨ.к°•лӮЁм„ёлёҢлһҖмҠӨлі‘мӣҗкіј н•Ёк»ҳн•ҳлҠ” л°ҖлӢ№365л ҲмӢңн”јмҳӨлҠҳмқҳ 추мІң л ҲмӢңн”ј л°°лӢ¬мҷ”мҠөлӢҲлӢӨ!кј¬л§ү비빔л°Ҙ(1мқёл¶„)кј¬л§үмқҖ к»ҚлҚ°кё°мқҳ л¶Җмұ—мӮҙ л¬ҙлҠ¬к°Җ м„ лӘ…н•ҳкі к№ЁлҒ—н•ң кұё кіЁлқјм•ј н•©лӢҲлӢӨ. лҒ“лҠ” л¬јм—җ мӮҙм§қл§Ң мӮ¶м•„м„ң лЁ№м–ҙм•ј м§Ҳкё°м§Җ м•ҠмҠөлӢҲлӢӨ.лӯҗк°Җ лӢ¬лқј?мҳҒм–‘мҶҢ лӢӨм–‘н•ҳкі н’Қл¶Җн•ң кј¬л§үкј¬л§үм—җлҠ” м–‘м§Ҳмқҳ лӢЁл°ұм§Ҳ, 비нғҖлҜј, н•„мҲҳм•„лҜёл…ёмӮ° л“ұмқҙ н•Ёмң лҸј мһҲмҠөлӢҲлӢӨ. мІ л¶„, н—ӨлӘЁкёҖлЎңл№Ҳ, 비нғҖлҜјBкө°лҸ„ н’Қл¶Җн•ҙ л№ҲнҳҲ, лҸҷл§ҘкІҪнҷ”лҘј мҳҲл°©н•ҙмӨҚлӢҲлӢӨ. к°„ кё°лҠҘмқ„ к°ңм„ н•ҳкі мҪңл ҲмҠӨн…ҢлЎӨ 축м Ғмқ„ л§үлҠ” нғҖмҡ°лҰ°кіј лІ нғҖмқёмқҙ лӢӨлҹү н•Ёмң лҸј мһҲмҠөлӢҲлӢӨ. м—¬кё°м—җ, н•ӯмӮ°нҷ”мҷҖ л…ёнҷ” м–өм ңм—җ лҸ„мӣҖмқ„ мЈјлҠ” лҜёл„Өлһ„мқё м…Җл ҲлҠ„лҸ„ л§ҺмҠөлӢҲлӢӨ. м№јлЎңлҰ¬к°Җ 100gлӢ№ 81kcalлЎң лӮ®м•„ мІҙмӨ‘ мЎ°м Ҳмқ„ н•ҳлҠ” мӮ¬лһҢлҸ„ л¶ҖлӢҙ м—Ҷмқҙ лЁ№мқ„ мҲҳ мһҲмҠөлӢҲлӢӨ.л©ҙм—ӯл Ҙ к°•нҷ”м—җ мўӢмқҖ л¶Җ추л¶Җ추м—җлҠ” л©ҙм—ӯл Ҙмқ„ лҶ’мқҙкі нҳҲкҙҖ кұҙк°•мқ„ мҙү진н•ҳлҠ” нҷ©нҷ”м•ҢлҰҙмқҙ н’Қл¶Җн•©лӢҲлӢӨ. мқҙ м„ұ분мқҖ мІҙлӮҙм—җ нқЎмҲҳлҗҳл©ҙ м•ҢлҰ¬мӢ мңјлЎң ліҖн•ҳлҠ”лҚ°мҡ”. м•ҢлҰ¬мӢ мқҖ нҳҲкҙҖмқ„ нҷ•мһҘмӢңмјң нҳҲм•ЎмҲңнҷҳмқ„ мўӢкІҢ н•ҳкі , нҳҲмӨ‘ мҪңл ҲмҠӨн…ҢлЎӨмқ„ лӮ®м¶° лҸҷл§ҘкІҪнҷ”, мӢ¬мһҘлі‘мқ„ мҳҲл°©н•ҳлҠ” лҚ° лҸ„мӣҖмқ„ мӨҚлӢҲлӢӨ. лӘёмҶҚ лӮҳмҒң м„ёк· мқ„ мЈҪм—¬ к°җм—ј м§Ҳнҷҳмқҳ мң„н—ҳмқ„ лӮ®м¶”кё°лҸ„ н•©лӢҲлӢӨ.мһ¬лЈҢ&л ҲмӢңн”јкј¬л§ү 200g, нҳ„лҜёл°Ҙ 1кіөкё°, л¶Җ추 10g, нҷҚкі м¶” 1/3к°ң, көөмқҖ мҶҢкёҲ 2 нҒ° мҲ вҖ»м–‘л…җмһҘ мһ¬лЈҢ: к°„мһҘ 1.5 нҒ° мҲ , кі м¶§к°ҖлЈЁ 1 нҒ° мҲ , л§ӣмҲ 1 мһ‘мқҖ мҲ , м°ёкё°лҰ„ 1 мһ‘мқҖ мҲ , лӢӨ진 л§ҲлҠҳ 1 мһ‘мқҖ мҲ , нҶөк№Ё 1 мһ‘мқҖ мҲ , мӢқмҙҲ 1/2 мһ‘мқҖ мҲ , мҠӨн…Ң비아 к°җлҜёлЈҢ 1/2 мһ‘мқҖ мҲ 1. кј¬л§үмқҖ нқҗлҘҙлҠ” л¬јм—җ кІүк»Қм§Ҳмқ„ м„ңлЎң 비벼 к№ЁлҒ—н•ң л¬јмқҙ лӮҳмҳ¬ л•Ңк№Ңм§Җ м”»лҠ”лӢӨ.2. м”»мқҖ кј¬л§үм—җ л¬ј 5м»ө, көөмқҖ мҶҢкёҲ 1 нҒ° мҲ мқ„ л„Јкі 46мӢңк°„ м •лҸ„ н•ҙк°җн•ңлӢӨ.3. лғ„비м—җ кј¬л§үмқҙ мһ кёё м •лҸ„лЎң л¬јкіј л§ӣмҲ мқ„ л„Јкі кј¬л§үмқҙ мһ…мқ„ лІҢлҰ¬кё° мӢңмһ‘н•ҳл©ҙ кұҙм ё м•Ң맹мқҙл§Ң л№јлӮёлӢӨ.4. л¶Җ추лҠ” 2cm кёёмқҙлЎң мҚ°кі , нҷҚкі м¶”лҠ” көөкІҢ лӢӨ진лӢӨ.5. мӢқмҙҲлҘј м ңмҷён•ң мһ¬лЈҢлҘј л„Јм–ҙ м–‘л…җмһҘмқ„ л§Ңл“ нӣ„ л¶Җ추, нҷҚкі м¶”, кј¬л§үмқ„ лІ„л¬ҙлҰ° лӢӨмқҢ л§Ҳм§Җл§үм—җ мӢқмҙҲлҘј л„ЈлҠ”лӢӨ.6. к·ёлҰҮм—җ л”°лң»н•ң нҳ„лҜёл°Ҙмқ„ лӢҙкі кј¬л§ү л¬ҙм№Ёмқ„ мҳ¬лҰ°лӢӨ.Tip. кј¬л§үмқ„ мӮ¶мқ„ л•Ң н•ң л°©н–ҘмңјлЎң м Җмңјл©ҙ н•ҙк°җмқҙ лҚң лҗң мЎ°к°ңк°Җ мһ…мқ„ лІҢл Ө л»ҳмқ„ лұүм–ҙлӮёлӢӨ.
-
мҳӨлһҳ кұ·кұ°лӮҳ мҡҙлҸҷмқ„ н•ҳлҠ” л“ұ мҶҗ, л°ңм—җ мӢ¬н•ң л§Ҳм°°мқҙ к°Җн•ҙм§Җл©ҙ 물집мқҙ мғқкёҙлӢӨ. нҒ¬кІҢ 아프진 м•Ҡм§Җл§Ң л№өл№өн•ҳкІҢ м°ЁмҳӨлҘё лӘЁмҠөмқ„ ліҙл©ҙ кҙңнһҲ н„°лңЁлҰ¬кі мӢ¶лӢӨ. мҷ м§Җ н„°лңЁлҰ¬л©ҙ лҚ” л№ЁлҰ¬ лӮҳмқ„ кІғ к°ҷкё°лҸ„ н•ҳлӢӨ. 진м§ң к·ёлҹҙк№Ң?н„°лңЁлҰ¬л©ҙ м•Ҳ лҗңлӢӨ. м–өм§ҖлЎң 물집мқ„ н„°лңЁлҰ¬л©ҙ мҳӨнһҲл Ө м„ёк· м—җ 2м°Ё к°җм—јлҸј мғҒмІҳк°Җ лҚ” мҳӨлһҳк°Ҳ мҲҳ мһҲлӢӨ. 물집мқҙ лӢӨлҘё л¶Җмң„лЎң лІҲм§Ҳ мҲҳлҸ„ мһҲлӢӨ. 물집мқ„ н„°лңЁлҰ¬м§Җ м•Ҡкі к·ёлғҘ л‘җл©ҙ лҢҖл¶Җ분 мһҗм—°мҠӨлҹҪкІҢ н—Ҳл¬јмқҙ лІ—кІЁм ё мқјмЈјмқј л§Ңм—җ м№ҳмң лҗңлӢӨ.물집мқҖ н”јл¶Җмқҳ м„ёнҸ¬ мӮ¬мқҙлӮҳ м„ёнҸ¬ м•Ҳм—җ лӢЁл°ұм§Ҳ м„ұ분мқҳ л¬ҪмқҖ м•ЎмІҙк°Җ кі м—¬ л°ҳкө¬ лӘЁм–‘мңјлЎң мҶҹм•„мҳӨлҘё кІғмқҙлӢӨ. мӣҗмқёмқҖ лӢӨм–‘н•ҳм§Җл§Ң, нҠ№нһҲ мғҲ мӢ мқ„ мӢ кұ°лӮҳ кҪү лҒјлҠ” мӢ л°ңмқ„ мӢ лҠ” л“ұ л°ңмқ„ л°ҖнҸҗн•ҳкі кі мҳЁлӢӨмҠөн•ң мғҒнғңлЎң мҳӨлһҳ л’Җмқ„ л•Ң мүҪкІҢ мғқкёҙлӢӨ. л°ңм—җ 물집мқҙ мғқкІјлӢӨл©ҙ нҠ№нһҲ 물집мқ„ н„°лңЁлҰ¬л©ҙ м•Ҳ лҗңлӢӨ. мӢ л°ң мҶҚ мҠөлҸ„лҠ” 90%лӮҳ лҸј м„ёк· мңјлЎң мқён•ң 2м°Ё к°җм—јм—җ л…ём¶ңлҗ мң„н—ҳмқҙ лҶ’кё° л•Ңл¬ёмқҙлӢӨ. нҠ№нһҲ лҢҖмғҒнҸ¬м§„, мҲҳмЎұкө¬лі‘, мһҗк°Җл©ҙм—ӯм§Ҳнҷҳ л“ұм—җ мқҳн•ҙ 물집мқҙ мғқкІЁ 물집мқ„ лҲҢл Җмқ„ л•Ң м•„н”„кұ°лӮҳ, мһ…мҲ В·лӘёнҶө л“ұ нҠ№мқҙн•ң л¶Җмң„м—җ 물집мқҙ мғқкё°л©ҙ н•Ёл¶ҖлЎң н„°лңЁлҰ¬м§Җ м•ҠлҠ” кІғмқҙ м•Ҳм „н•ҳлӢӨ. лі‘мӣҗмқ„ м°ҫм•„м•ј н•ңлӢӨ.мҷёл¶Җ мһҗк·№мңјлЎң мғқкёҙ 물집мқҙ мғқнҷңм—җ л¶ҲнҺёмқ„ мӨ„ м •лҸ„лЎң л№өл№өн•ҳкІҢ л¶Җн’Җкұ°лӮҳ, нҒ¬кё°к°Җ м җм җ м»Ө진лӢӨл©ҙ н„°лңЁлҰ°лӢӨ. мҳӨм—јлҗң мҷёл¶Җ мһҗк·№мңјлЎң н„°м§ҖлҠ” кІғліҙлӢӨ мІ м Җн•ң мҶҢлҸ…мқ„ н•ң л’Ө н„°лңЁлҰ¬лҠ” кІғмқҙ лӮ«кё° л•Ңл¬ёмқҙлӢӨ. лЁјм Җ 물집м—җ мҶҢлҸ…м•Ҫ(кіјмӮ°нҷ”мҲҳмҶҢ)мқ„ л°”лҘё л’Ө, мҶҢлҸ…н•ң л°”лҠҳлЎң м°”лҹ¬мЈјл©ҙ лҗңлӢӨ. мҶҢлҸ…лҗң л°”лҠҳмқҖ м•Ҫкөӯм—җм„ң кө¬мһ…н• мҲҳ мһҲлӢӨ. лӢ№лҮЁлі‘ нҷҳмһҗк°Җ нҳҲмһҘ мІҙнҒ¬н• л•Ң мӮ¬мҡ©н•ҳлҠ” 'лһҖм…Ӣ(lancet)'мқҙлқјлҠ” кё°кө¬к°Җ мһҲлҠ”лҚ°, лҒқмқҙ лҫ°мЎұн•ҙм„ң 물집 н„°лңЁлҰ¬кё°м—җ м Ғм Ҳн•ҳлӢӨ. мҲҳм•Ўмқ„ л№јлӮё л’Ө, лӢӨмӢң н•ңлІҲ мҶҢлҸ…м•Ҫмқ„ л°ңлқјмӨҖлӢӨ. л°ҳм°Ҫкі лҘј л¶ҷм—¬ л¬јкё°к°Җ лӢҝм§Җ м•ҠлҸ„лЎқ кҙҖлҰ¬н•ңлӢӨ. н„°лңЁлҰ¬м§Җ м•Ҡм•ҳлҠ”лҚ° мҷёл¶Җ мһҗк·№мңјлЎң 물집мқҙ мқҙлҜё н„°мЎҢлӢӨл©ҙ мҶҢлҸ… нӣ„ л°ҳм°Ҫкі лҘј л¶ҷм—¬мӨҖлӢӨ. мғҒмІҳк°Җ лӮ¬лӢӨл©ҙ нқ”нһҲ мӮ¬мҡ©н•ҳлҠ” мғҒмІҳ м—°кі лҘј л°”лҘҙл©ҙ кёҲл°© м•„л¬јкі лҚ§лӮҳм§Җ м•ҠлҠ”лӢӨ. нҶөмҰқмқҙ мӢ¬н•ҳкұ°лӮҳ мқјмЈјмқјмқҙ м§ҖлӮҳлҸ„ м•„л¬јм§Җ м•ҠлҠ”лӢӨл©ҙ лі‘мӣҗмқ„ м°ҫлҠ” кІҢ м•Ҳм „н•ҳлӢӨ.нҠ№нһҲ л°ңм—җ 물집мқҙ мғқкё°лҠ” мӮ¬лһҢмқҙ л§ҺмқҖлҚ°, л°ңмқҳ л•Җкіј мҠөкё°лҘј мӨ„мқҙлҠ” мҠөкҙҖмқ„ л“Өмқҙл©ҙ 물집мқ„ мҳҲл°©н• мҲҳ мһҲлӢӨ. мҷём¶ң нӣ„м—” н•ӯк· м ңк°Җ л“Өм–ҙк°„ 비лҲ„лЎң л°ңмқ„ к№ЁлҒ—мқҙ м”»кі , л°ңк°ҖлқҪ мӮ¬мқҙмӮ¬мқҙ л¬јкё°лҘј мҷ„лІҪн•ҳкІҢ м ңкұ°н•ңлӢӨ. лІ мқҙ비нҢҢмҡ°лҚ”лҘј кіЁкі лЈЁ лҝҢл ӨмЈјлҠ” кІғлҸ„ мўӢлӢӨ. лҳҗ лӮҳмқјлЎ мҶҢмһ¬ліҙлӢӨлҠ” лӘЁлӮҳ л©ҙм–‘л§җмқҙ л°ң мҠөкё°лҘј мӨ„мқҙлҠ” лҚ° лҸ„мӣҖмқҙ лҗңлӢӨ. м–‘л§җмқ„ мӢ кё° м „ л°”м…ҖлҰ°мқ„ мЎ°кёҲ л°”лҘҙлҠ” кІғлҸ„ л°©лІ•мқҙлӢӨ. мӢ л°ңмқ„ мҳӨлһҳ мӢ м–ҙм•ј н• л•җ мЈјкё°м ҒмңјлЎң л°”лһҢмқҙ нҶөн•ҳкІҢ н•ҙмӨҖлӢӨ.
-

-

л§Өмҡҙ мқҢмӢқмңјлЎң мҠӨнҠёл ҲмҠӨлҘј н‘ёлҠ” мӮ¬лһҢл“Өмқ„ мў…мў… ліј мҲҳ мһҲлӢӨ. л§Өмҡҙ мқҢмӢқм—җ мӨ‘лҸ…лҗң мӮ¬лһҢмқҳ кІҪмҡ°, мҠӨнҠёл ҲмҠӨлҘј л°ӣмқ„ л•Ңл§ҲлӢӨ л§Өмҡҙ мқҢмӢқмқ„ м°ҫлҠ” лӘЁмҠөмқ„ ліҙмқҙкё°лҸ„ н•ңлӢӨ. мӢӨм ң л§Өмҡҙ мқҢмӢқмқ„ лЁ№мңјл©ҙ мҠӨнҠёл ҲмҠӨлҘј н‘ёлҠ” лҚ° лҸ„мӣҖмқҙ лҗ к№Ң.л§Өмҡҙл§ӣмқҖ нҳҖмқҳ нҶөм җмқ„ мһҗк·№н•ҳлҠ” вҖҳнҶөк°ҒвҖҷмңјлЎң, л§Өмҡҙ мқҢмӢқмқ„ лЁ№мқ„ кІҪмҡ° м—”лҸ„лҘҙн•Җмқҙ 분비лҸј мҠӨнҠёл ҲмҠӨк°Җ мҷ„нҷ”лҗҳкі кё°л¶„мқҙ мўӢм•„м§ҖлҠ” нҡЁкіјлҘј ліј мҲҳ мһҲлӢӨ. л§Өмҡҙл§ӣмқ„ лӮҙлҠ” мәЎмӮ¬мқҙмӢ (кі м¶”)мқҙлӮҳ м•ҢлҰ¬мӢ (л§ҲлҠҳ), н”јнҺҳлҰ°(нӣ„추) л“ұмқҖ 43в„ғ мқҙмғҒ кі мҳЁмқ„ к°җм§Җн•ҳлҠ” мҲҳмҡ©мІҙ вҖҳTRPV1вҖҷлҘј нҷңм„ұнҷ” мӢңнӮӨлҠ”лҚ°, мқҙмІҳлҹј лңЁкұ°мҡҙ мӢ нҳёк°Җ мқёмӢқлҗҳл©ҙ лҮҢк°Җ кі нҶөмқ„ мғҒмҮ„н•ҳкё° мң„н•ҙ м—”лҸ„лҘҙн•Җмқ„ 분비н•ҳкі м§„нҶө нҡЁкіјмҷҖ мҫҢк°җмқ„ лҠҗлҒјкІҢ лҗңлӢӨ. л§Өмҡҙ мқҢмӢқмқ„ лЁ№м–ҙлҸ„ мӢӨм ң лңЁкұ°мҡҙ мҳЁлҸ„м—җ л…ём¶ңлҗң кІғмқҖ м•„лӢҲкё° л•Ңл¬ём—җ кі нҶөмқҖ кёҲл°© мӮ¬лқјм§Җкі мҫҢк°җл§Ң лӮЁлҠ”лӢӨ. л§Өмҡҙ мқҢмӢқмқ„ лЁ№мқ„ л•Ң л•Җмқҙ лӮҳкұ°лӮҳ, мӢ¬мһҘ л°•лҸҷмқҙ л№Ёлқјм§ҖлҠ” кІғлҸ„ к°ҷмқҖ мӣҗлҰ¬лӢӨ.л§Өмҡҙ мқҢмӢқмқ„ лЁ№мңјл©ҙм„ң лҠҗлҒјлҠ” мҫҢк°җмқҖ л§Өмҡҙл§ӣ мӨ‘лҸ…мқ„ мң л°ңн•ңлӢӨ. мқҢмӢқмқ„ лЁ№лҠ” кіјм •м—җм„ң м—”лҸ„лҘҙн•Җмқҙ лӮҳмҳӨкі мҫҢк°җмқ„ лҠҗлҒјлҠ” кІҪн—ҳмқҙ л°ҳліөлҗҳл©ҙ, мҠӨнҠёл ҲмҠӨлҘј л°ӣмқ„ л•Ңл§ҲлӢӨ лӘём—җм„ң л§Өмҡҙ мқҢмӢқмқ„ м°ҫлҠ”лӢӨ.мҠӨнҠёл ҲмҠӨ н•ҙмҶҢм—җ лҸ„мӣҖмқҙ лҗңлӢӨкі н•ҙлҸ„ л§ӨлІҲ л§Өмҡҙ мқҢмӢқмқ„ м„ӯм·Ён•ҳлҠ” кІғмқҖ мўӢм§Җ м•ҠлӢӨ. л§Өмҡҙ мқҢмӢқмқ„ кіјлҸ„н•ҳкІҢ лЁ№мңјл©ҙ мң„лҘј мһҗк·№н•ҙ мң„лІҪмқҙ м–Үм•„м§Җкұ°лӮҳ мң„м—јВ·мң„к¶Өм–‘мқҙ л°ңмғқн• мҲҳ мһҲлӢӨ. м•Ҳл©ҙнҷҚмЎ°мҷҖ к°ҷмқҖ н”јл¶Җм§Ҳнҷҳмқҙ мһҲлҠ” мӮ¬лһҢмқҳ кІҪмҡ° көҗк°җмӢ кІҪмқҙ нҷңм„ұнҷ”лҗҳл©ҙм„ң нҳҲкҙҖмқҙ нҷ•мһҘлҗҳкі мҰқмғҒмқҙ м•…нҷ”лҗҳкё°лҸ„ н•ңлӢӨ. мқҙл°–м—җлҸ„ м—ӯлҘҳм„ұ мӢқлҸ„м—ј, м„ӨмӮ¬, м№ҳм§Ҳ л“ұмқҳ мӣҗмқёмқҙ лҗ мҲҳ мһҲмңјл©°, л§Өмҡҙ м„ұ분мқҙ лӘём—җ лӮЁм•„ л°°ліҖ кіјм •м—җм„ң нҶөмҰқмқ„ лҠҗлӮ„ мң„н—ҳлҸ„ мһҲлӢӨ. л”°лқјм„ң л§ӨлІҲ л§Өмҡҙ мқҢмӢқм—җ мқҳмЎҙн•ҳкё°ліҙлӢӨлҠ” мҠӨнҠёл ҲмҠӨ н•ҙмҶҢм—җ лҸ„мӣҖмқҙ лҗ л§Ңн•ң м—¬лҹ¬ нҷңлҸҷмқ„ н•ҙліҙкі мһҗмӢ м—җкІҢ л§һлҠ” л°©лІ•мқ„ м°ҫлҠ” кІғмқ„ 추мІңн•ңлӢӨ.н•ңнҺё, л§Өмҡҙ мқҢмӢқмқҳ л¶үмқҖмғүмқҖ мӢқмҡ•мқ„ лҸӢмҡ°лҠ” мғүмңјлЎңлҸ„ м•Ңл ӨмЎҢлӢӨ. кі кё°мҷҖ мһҳ мқөмқҖ кіјмқј, мұ„мҶҢ л“ұмқҙ ліҙнҶө л¶үмқҖмғүмқ„ лқ кі мһҲмңјл©°, мқҙлҹ¬н•ң л¶үмқҖмғү мқҢмӢқмқҖ мҳҒм–‘мҶҢк°Җ н’Қл¶Җн•ҳлӢӨкі мқёмӢқлҸј мҷ”лӢӨ. мқҙ к°ҷмқҖ мӢңк°Ғм Ғ нҡЁкіј лҳҗн•ң л§Өмҡҙ мқҢмӢқмқ„ мўӢм•„н•ҳлҠ” лҚ° мҳҒн–Ҙмқ„ мӨ„ мҲҳ мһҲлӢӨ.
-

-

-

-
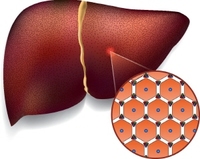
лҢҖлҸҷл§ҘмқҖ мӢ¬мһҘмңјлЎңл¶Җн„° мҳЁлӘёмқҳ мһҘкё°лЎң нҳҲм•Ўмқ„ лӮҙліҙлӮҙлҠ” мҡ°лҰ¬ лӘёмқҳ к°ҖмһҘ көөмқҖ нҳҲкҙҖмқҙлӢӨ. лҢҖлҸҷл§Ҙмқҙ м°ўм–ҙм§Җл©ҙм„ң л°ңмғқн•ҳлҠ” лҢҖлҸҷл§Ҙл°•лҰ¬лҠ” 30~40%к°Җ нҳ„мһҘм—җм„ң л°”лЎң мӮ¬л§қн• мҲҳ мһҲлҠ” л§Өмҡ° л¬ҙм„ңмҡҙ м§ҲнҷҳмқҙлӢӨ. мһ‘кІҢ м°ўм–ҙ진 лҢҖлҸҷл§Ҙ лӮҙл§үмңјлЎң к°•н•ң м••л Ҙмқҳ нҳҲм•Ўмқҙ нҢҢкі л“Өм–ҙ лӮҙл§үкіј мӨ‘л§ү мӮ¬мқҙлҘј м°ўмңјл©ҙм„ң мғқлӘ…мқ„ мң„нҳ‘н•ҳкІҢ лҗңлӢӨ. лі‘мқҙ мӢңмһ‘лҗҳл©ҙ к·№мӢ¬н•ң нқүнҶөмқ„ нҳёмҶҢн•ҳл©°, мӢ¬к·јкІҪмғүкіј нҳјлҸҷн• мҲҳ мһҲм–ҙ к°җлі„мқҙ мӨ‘мҡ”н•ҳлӢӨ. л°”лЎң мҲҳмҲ мқ„ н•ҳм§Җ м•Ҡмңјл©ҙ н•ң лӢ¬ мқҙлӮҙ 90%к°Җ мӮ¬л§қн•ҳлҠ” лҢҖлҸҷл§Ҙ л°•лҰ¬. к°•лҸҷкІҪнқ¬лҢҖн•ҷкөҗлі‘мӣҗ нқүл¶Җмҷёкіј мЎ°мғҒнҳё көҗмҲҳмҷҖ н•Ёк»ҳ лҢҖлҸҷл§Ҙ л°•лҰ¬мқҳ мӣҗмқёкіј м№ҳлЈҢлІ•м—җ лҢҖн•ҙ мһҗм„ёнһҲ м•Ңм•„ліёлӢӨ.в—Үл°”лЎң мҲҳмҲ м•Ҳ н•ҳл©ҙ, н•ң лӢ¬ мқҙлӮҙ 90% мқҙмғҒ мӮ¬л§қ лҢҖлҸҷл§ҘмқҖ кҪӨ нҠјнҠјн•ҳкі л‘җкәјмҡҙ кҙҖмңјлЎң к°ҖмһҘ м•ҲмӘҪмқҳ лӮҙл§ү, мЈјлЎң к·јмңЎмңјлЎң мқҙлЈЁм–ҙ진 мӨ‘л§ү, к·ёлҰ¬кі к°ҖмһҘ л°”к№ҘмӘҪмқҳ мҷёл§үмңјлЎң кө¬м„ұлҗҳм–ҙ мһҲлӢӨ. м„ұмқёмқҖ нҳҲкҙҖ м§ҖлҰ„мқҙ 3гҺқ лӮҙмҷёлЎң мӢ¬мһҘм—җм„ң мӢңмһ‘н•ҙ лЁёлҰ¬(мғҒн–ү лҢҖлҸҷл§Ҙ)-к°ҖмҠҙ(н•ҳн–ү нқүл¶Җ лҢҖлҸҷл§Ҙ)-л°°(ліөл¶Җ лҢҖлҸҷл§Ҙ)лҘј м§ҖлӮҳ м–‘лӢӨлҰ¬мқҳ лҸҷл§ҘмңјлЎң лӮҳлүңлӢӨ. кёүм„ұ лҢҖлҸҷл§Ҙл°•лҰ¬лҠ” мқҙлҹ° лҢҖлҸҷл§Ҙмқҳ лӮҙл§үмқҙ м°ўм–ҙм§ҖлҠ” м§ҲнҷҳмңјлЎң, нҳҲм•Ўмқҙ м§ҖлӮҳлҠ” мӣҗлһҳ нҶөлЎңмҷҖ м°ўм–ҙм§Җл©ҙм„ң мғқкёҙ к°Җм§ң нҶөлЎңк°Җ лҢҖлҸҷл§Ҙм—җ мғқкё°кІҢ лҗҳкі , мӣҗлһҳ нҶөлЎңлҘј м••л°•н•ҳлҠ”к°Җ н•ҳл©ҙ к°•н•ң м••л ҘмңјлЎң мқён•ҙ нҳҲкҙҖмқҙ л¶Җн’Җм–ҙ мҳӨлҘҙкұ°лӮҳ мүҪкІҢ нҢҢм—ҙлҗҳкё°лҸ„ н•ңлӢӨ. м•Ҫ 30~40% нҷҳмһҗк°Җ л°ңмғқ м§Ғнӣ„ нҳ„мһҘм—җм„ң мӮ¬л§қн• мҲҳ мһҲкі , мғҒн–ү лҢҖлҸҷл§Ҙмқ„ м№ЁлІ”н•ң кІҪмҡ° лі‘мӣҗм—җ лҸ„м°©н•ҳлҚ”лқјлҸ„ мқ‘кёү мҲҳмҲ мқҙ м ңлҢҖлЎң мқҙлӨ„м§Җм§Җ м•Ҡмңјл©ҙ 2мқј мқҙлӮҙм—җ 50%, мғқмЎҙ мқҙнӣ„ н•ң лӢ¬ мқҙлӮҙм—җ 90% мқҙмғҒмқҙ мӮ¬л§қн• мҲҳ мһҲлҠ” л§Өмҡ° мң„н—ҳн•ң м§ҲнҷҳмқҙлӢӨ.в—Үк°ҖмһҘ нқ”н•ң мӣҗмқё кі нҳҲм••, 50~60лҢҖм—җм„ң л§Һмқҙ л°ңмғқлҢҖлҸҷл§Ҙ л°•лҰ¬лҘј мң л°ңн•ҳлҠ” м—¬лҹ¬ к°Җм§Җ мҡ”мқё мӨ‘ н•ҳлӮҳлҠ” кі нҳҲм••мқҙлӢӨ. нҷҳмһҗмқҳ 70~90%м—җм„ң кі нҳҲм••мқҙ лҸҷл°ҳлҗңлӢӨ. кі нҳҲм••кіј л…ёнҷ” л“ұмңјлЎң мқён•ҙ нҮҙн–үм„ұ ліҖнҷ”к°Җ мҳӨкұ°лӮҳ, л§ҲлҘҙнҢҗ мҰқнӣ„кө°, мқҙмІЁ лҢҖлҸҷл§ҘнҢҗл§ү л“ұ м„ мІңм Ғ мҡ”мқёмңјлЎң лҢҖлҸҷл§ҘлІҪмқҙ м•Ҫн•ҙ진 кІҪмҡ°, лҢҖлҸҷл§Ҙ мӨ‘л§үм—җм„ң ліҖм„ұ ліҖнҷ”к°Җ мқјм–ҙлӮҳлҠ” мғҒнғңмқё лӮӯм„ұ мӨ‘мёө кҙҙмӮ¬, нқүл¶Җ мҷёмғҒ л“ұмқҙ лҢҖлҸҷл§Ҙ л°•лҰ¬мқҳ мӣҗмқёмқҙ лҗ мҲҳ мһҲлӢӨ. 50~60лҢҖм—җм„ң л°ңлі‘лҘ мқҙ к°ҖмһҘ лҶ’кі , м—¬м„ұліҙлӢӨ лӮЁм„ұм—җм„ң 2л°° лҚ” л§Һмқҙ л°ңмғқн•ңлӢӨ.в—Үм№јлЎң м°ҢлҘҙлҠ” л“Ҝн•ң нҶөмҰқмқҙ мЈјмҡ” мҰқмғҒ лҢҖлҸҷл§Ҙ л°•лҰ¬к°Җ мғқкё°л©ҙ м°ўм–ҙм§Ҳ л“Ҝн•ң к·№мӢ¬н•ң к°ҖмҠҙ нҶөмҰқмқҙ к°‘мһҗкё° мӢңмһ‘лҗңлӢӨ. мғҒн–ү лҢҖлҸҷл§Ҙм—җ л°ңмғқн•ң кІҪмҡ°лҠ” к°ҖмҠҙ мӘҪ, н•ҳн–ү лҢҖлҸҷл§Ҙм—җм„ң л°ңмғқн•ң кІҪмҡ° мЈјлЎң м–ҙк№ЁлјҲ л¶Җмң„м—җм„ң лҠҗлҒјкІҢ лҗңлӢӨ. нҷҳмһҗ лҢҖл¶Җ분мқҖ мһҗмӢ мқҙ мқјнҸүмғқ кІҪн—ҳн•ң к°ҖмһҘ мӢ¬н•ң нҶөмҰқмңјлЎң кјҪмңјл©°, м°ўм–ҙм§ҖлҠ” л“Ҝн•ң, м№јлЎң м°ҢлҘҙкұ°лӮҳ лҸ„л ӨлӮҙлҠ” кІғ к°ҷмқҖ кІ©л ¬н•ң лҠҗлӮҢмқҙлқјкі н‘ңнҳ„н•ңлӢӨ. мғҒн–ү лҢҖлҸҷл§Ҙмқ„ м№ЁлІ”н•ң кІҪмҡ° кІҪлҸҷл§Ҙмқҙ м°ЁлӢЁлҗ мҲҳ мһҲкі , мқҙлЎң мқён•ҙ лҮҢ нҳҲлҘҳм—җ мқҙмғҒмқҙ мғқкё°л©ҙ лӘёмқҳ н•ңмӘҪмқҙ к°җк°Ғмқҙ м—Ҷм–ҙм§Җкұ°лӮҳ л§Ҳ비к°Җ мҳӨлҠ” л“ұмқҳ мӢ кІҪн•ҷм Ғ мқҙмғҒмқҙ мҙҲлһҳлҗңлӢӨ. в—ҮнҶөмҰқ мң„м№ҳ ліҖн•ҳл©ҙ лҚ”мҡұ м•…нҷ”н•ҳлҠ” мғҒнҷ©, л№ лҘё м№ҳлЈҢ н•„мҡ”лҢҖлҸҷл§Ҙ л°•лҰ¬мқҳ мЈјлҗң мӣҗмқёмқҖ кі нҳҲм••мқҙм§Җл§Ң, лҢҖлҸҷл§Ҙ нҢҢм—ҙмқҙ л°ңмғқн•ҳм—¬ мӢ¬мһҘмқҙ лҲҢлҰ¬кұ°лӮҳ, лҢҖлҸҷл§ҘнҢҗл§үмқҙ м ң кё°лҠҘмқ„ лӘ» н•ҳл©ҙм„ң нҳҲм•Ўмқҙ мӢ¬мһҘ мӘҪмңјлЎң м—ӯлҘҳн•ҳм—¬ кёүм„ұ мӢ¬л¶Җм „мңјлЎң 진н–үлҗҳл©ҙ м ҖнҳҲм••мқҙ мғқкёё мҲҳлҸ„ мһҲлӢӨ. н•ҳн–ү лҢҖлҸҷл§Ҙмқ„ м№ЁлІ”н•ҳл©ҙ мІҷмҲҳмӢ кІҪмңјлЎң к°ҖлҠ” нҳҲлҘҳлҘј м°ЁлӢЁн•ҙм„ң н•ҳл°ҳмӢ л§Ҳ비, мһҘ мӘҪ нҳҲкҙҖмқҙ м°ЁлӢЁлҗң кІҪмҡ° ліөнҶө л“ұмқҙ лӮҳнғҖлӮҳкІҢ лҗңлӢӨ. мІҳмқҢ нҶөмҰқмқҖ л§Өмҡ° мӢ¬н•ҳм§Җл§Ң, м җм җ лӮҳм•„м§ҖлҠ” кІғмқҙ нҠ№м§•мқҙл©° нҶөмҰқмқҳ мң„м№ҳк°Җ ліҖн•ҳлҠ” кІғмқҖ лҢҖлҸҷл§Ҙ л°•лҰ¬к°Җ м җм җ м•…нҷ”н•ҳкі мһҲлӢӨлҠ” кІғмқ„ мқҳлҜён•ҳлҜҖлЎң мҰүмӢң лі‘мӣҗм—җ к°Җм„ң м№ҳлЈҢлҘј л°ӣм•„м•ј н•ңлӢӨ.в—ҮмғҒн–ү лҢҖлҸҷл§Ҙл°•лҰ¬лҠ” л№ лҘё мҲҳмҲ , н•ҳн–үмқҖ лӮҙкіјм Ғ м№ҳлЈҢ н•„мҡ”мқјл°ҳм ҒмңјлЎң мғҒн–ү лҢҖлҸҷл§Ҙ л°•лҰ¬лҠ” лҢҖлҸҷл§Ҙ нҢҢм—ҙлЎң мқён•ң кёүмӮ¬мқҳ мң„н—ҳмқҙ м»Ө мҙҲкё° мҲҳмҲ м Ғ м№ҳлЈҢк°Җ мӣҗм№ҷмқҙлӢӨ. н•ҳн–ү лҢҖлҸҷл§Ҙ л°•лҰ¬лҠ” нҢҢм—ҙ мң„н—ҳмқҖ мғҒлҢҖм ҒмңјлЎң лӮ®мқҖ л°ҳл©ҙ, 분м§Җ нҳҲкҙҖмқҙ л§Һм•„ мҲҳмҲ нӣ„ нӣ„мң мҰқмқҳ мң„н—ҳмқҙ нҒ¬лҜҖлЎң лӮҙкіјм Ғ м№ҳлЈҢлҘј н•ҳкІҢ лҗңлӢӨ. к·ёл Үм§Җл§Ң мҙҲкё° лӮҙкіјм Ғ м№ҳлЈҢлҘј мӢңн–үн•ҳлӢӨк°Җ мЈјмҡ” мһҘкё° мҶҗмғҒмқҙ мһҲлҠ” кІҪмҡ°, нҢҢм—ҙмқҙ мһ„л°•н•ң кІҪмҡ°, 분м§ҖнҳҲкҙҖмңјлЎңмқҳ нҳҲлҘҳк°Җ м Җн•ҳлҗҳлҠ” кІҪмҡ°лҠ” н•ҳн–ү лҢҖлҸҷл§Ҙ л°•лҰ¬мқҳ кІҪмҡ°м—җлҸ„ мҲҳмҲ лҳҗлҠ” нҳҲкҙҖ лӮҙ мҠӨн…җнҠё мӮҪмһ…мҲ мқ„ мӢңн–үн•ҳкІҢ лҗңлӢӨ. мҲҳмҲ мқҳ лӘ©н‘ңлҠ” л°•лҰ¬ кіјм •мқҙ н•ҳл°© лҳҗлҠ” мғҒл°©мңјлЎң 진н–үн•ҳлҠ” кІғмқ„ л°©м§Җн•ҳкі , м°ўм–ҙ진 лӮҙл§ү л¶Җмң„лҘј нҸ¬н•Ён•ң лҢҖлҸҷл§Ҙ л¶Җмң„лҘј мқёмЎ°нҳҲкҙҖмңјлЎң лҢҖмІҙмӢңмјң мЈјлҠ” кІғмқҙлӢӨ. кёүм„ұ лҢҖлҸҷл§Ҙ л°•лҰ¬мқҳ мҲҳмҲ мӮ¬л§қлҘ кіј м№ҳлӘ…м Ғ н•©лі‘мҰқмқҳ л°ңмғқ л№ҲлҸ„лҠ” лӢӨлҘё м–ҙл– н•ң мҲҳмҲ ліҙлӢӨлҸ„ нҳ„кІ©нһҲ лҶ’мқҖ кІғмңјлЎң м•Ңл Өм ё мһҲлӢӨ. мқҙлҠ” лҢҖл¶Җ분 мҲҳмҲ м „ нҷҳмһҗмқҳ мғҒнғңк°Җ л§Өмҡ° л¶Ҳлҹүн• лҝҗ м•„лӢҲлқј мҲҳмҲ мһҗмІҙлҸ„ мң„н—ҳн•ҳкё° л•Ңл¬ёмқҙлӢӨ. к·ёлҹ¬лӮҳ мҲҳмҲ мһҘ비мҷҖ мһ¬лЈҢ, мқҳмӮ¬л“Өмқҳ мҲ кё°, лҢҖлҸҷл§Ҙ мқ‘кёү м§Ҳнҷҳм—җ лҢҖн•ң м№ҳлЈҢ мӢңмҠӨн…ңмқҙ л°ңм „н•ҳл©ҙм„ң мғҒн–ү лҢҖлҸҷл§Ҙ л°•лҰ¬мқҳ мҲҳмҲ м„ұм ҒмқҖ м§ҖмҶҚн•ҙм„ң к°ңм„ лҗҳкі мһҲлӢӨ. мөңк·јм—җлҠ” м—°кө¬м—җ л”°лқј нҺём°Ёк°Җ мһҲм§Җл§Ң, мҲҳмҲ мӮ¬л§қлҘ мқҙ 5~20% м •лҸ„лЎң ліҙкі лҗҳкі мһҲлӢӨ.в—ҮлҢҖлҸҷл§Ҙл°•лҰ¬ мҳҲл°©мқҳ кё°ліёмқҖ кёҲм—°кіј кі нҳҲм•• мЎ°м ҲлҢҖлҸҷл§Ҙ л°•лҰ¬лҘј м„ нғқм ҒмңјлЎң мҳҲл°©н•ҳлҠ” л°©лІ•мқҖ м—ҶмңјлӮҳ, мқјм°Ё мҳҲл°©мқ„ мң„н•ҙм„ңлҠ” кёҲм—°кіј н•Ёк»ҳ лҢҖлӢӨмҲҳ нҷҳмһҗк°Җ ліҙмқҙлҠ” кі нҳҲм••мқ„ мЎ°м Ҳн•ҳлҠ” кІғмқҙ к°ҖмһҘ мӨ‘мҡ”н•ҳлӢӨ. лҳҗн•ң, л§ҲлҘҙнҢҗ мҰқнӣ„кө°кіј к°ҷмқҖ мң м „м„ұ кІ°мІҙмЎ°м§Ғ м§Ҳнҷҳ лҳҗлҠ” мқҙм—Ҫм„ұ лҢҖлҸҷл§Ҙ нҢҗл§үмҰқмқ„ м•“лҠ” кі мң„н—ҳкө°мқҳ кІҪмҡ° мЎ°м§Ғ мқјл¶Җк°Җ м„ мІңм ҒмңјлЎң м•Ҫн•ҙ진 мғҒнғңмқҙлҜҖлЎң нҳҲм••мқҙ лҶ’мңјл©ҙ лҢҖлҸҷл§Ҙмқҙ лҠҳм–ҙлӮҳлӢӨк°Җ м–ҙлҠҗ н•ңмҲңк°„ лҢҖлҸҷл§Ҙ л°•лҰ¬лЎң 진н–үлҗ мҲҳ мһҲлӢӨ. к·ёлҹ¬лҜҖлЎң м„ёл°Җн•ң 추м ҒкҙҖлҰ¬лҘј нҶөн•ҙм„ң мӮ¬м „м—җ лҢҖлҸҷл§Ҙмқҳ нҷ•мһҘ м—¬л¶ҖлҘј нҸүк°Җн•ҳкі , л°•лҰ¬к°Җ л°ңмғқн•ҳкё° м „м—җ мЎ°кё° м№ҳлЈҢлҘј мң„н•ҙ лӢҙлӢ№ мқҳмӮ¬мҷҖ м •кё°м ҒмңјлЎң мғҒлӢҙн•ҳлҠ” кІғмқҙ н•„мҡ”н•ҳлӢӨ.
-

-
л§Ңм„ұмҪ©нҢҘлі‘кіј м§Җл°©к°„ лӘЁл‘җ мһҲмқ„ кІҪмҡ° н—ҲнҳҲм„ұ мӢ¬мһҘм§Ҳнҷҳ л°ңлі‘ мң„н—ҳмқҙ 76% лҶ’мқҖ кІғмңјлЎң л“ңлҹ¬лӮ¬лӢӨ. л§Ңм„ұм ҒмңјлЎң мӢ мһҘ кё°лҠҘмқҙ м Җн•ҳлҗҳлҠ” вҖҳл§Ңм„ұмҪ©нҢҘлі‘вҖҷкіј к°„мқҳ м§Җл°©н•Ёлҹүмқҙ 5%лҘј мҙҲкіјн•ҳлҠ” вҖҳм§Җл°©к°„вҖҷмқҖ мң лі‘лҘ мқҙ к°Ғк°Ғ 13.4%, 25%м—җ лӢ¬н•ҳлҠ” лҢҖн‘ңм Ғмқё нҳ„лҢҖмқёмқҳ м§Ҳлі‘мқҙлӢӨ. л§Ңм„ұмҪ©нҢҘлі‘кіј м§Җл°©к°„мқҖ кі нҳҲм••, кі м§ҖнҳҲмҰқ, лӢ№лҮЁ л“ұмқҳ мң„н—ҳмқёмһҗлҘј кіөмң н•ҳкё°м—җ н•Ёк»ҳ л°ңлі‘н•ҳкё° мүҪлӢӨ. к·ёлҹ¬лӮҳ, кё°мЎҙк№Ңм§Җмқҳ м—°кө¬лҠ” мЈјлЎң л§җкё°мӢ л¶Җм „мқ„ лҢҖмғҒмңјлЎң н•ҙ л§Ңм„ұмҪ©нҢҘлі‘ мҙҲкё° лӢЁкі„мқё мҙҲкё° л§Ңм„ұмҪ©нҢҘлі‘кіј м§Җл°©к°„мқ„ лҸҷмӢңм—җ м§ҖлӢҢ кІҪмҡ°м—җ лҢҖн•ҙм„ м•Ңл Ө진 л°”к°Җ м Ғм—ҲлӢӨ.м—°м„ёлҢҖ мҡ©мқём„ёлёҢлһҖмҠӨлі‘мӣҗ к°Җм •мқҳн•ҷкіј м •лҸҷнҳҒ көҗмҲҳ, 박병진 көҗмҲҳ, мқҙм„ұлІ” көҗмҲҳнҢҖмқҙ мҙҲкё° л§Ңм„ұмҪ©нҢҘлі‘кіј м§Җл°©к°„мқҙ лҸҷл°ҳлҗң кІҪмҡ° н—ҲнҳҲм„ұ мӢ¬мһҘм§Ҳнҷҳмқҳ л°ңлі‘ мң„н—ҳмқ„ мӮҙнҺҙліҙкі мһҗ м—°кө¬лҘј 진н–үн–ҲлӢӨ. н—ҲнҳҲм„ұ мӢ¬мһҘм§ҲнҷҳмқҙлһҖ мӢ¬мһҘм—җ нҳҲм•Ўмқ„ кіөкёүн•ҙ мЈјлҠ” кҙҖмғҒлҸҷл§Ҙмқҙ лҸҷл§ҘкІҪнҷ” нҳ№мқҖ м„қнҡҢнҷ”лЎң нҳ‘м°©лҸј мӢ¬мһҘм—җ кіөкёүлҗҳлҠ” нҳҲм•Ўмқҙ л¶ҖмЎұн•ҙм ё л°ңмғқн•ҳлҠ” м§ҲнҷҳмқҙлӢӨ. лӢөлӢөн•Ё, нқүнҶө, мӢӨмӢ л“ұмқҳ мҰқмғҒмқ„ мқјмңјнӮ¬ мҲҳ мһҲмңјл©° мӢ¬н•ң кІҪмҡ° мӢ¬к·јкІҪмғүмңјлЎң л°ңм „лҸј мӮ¬л§қм—җ мқҙлҘј мҲҳлҸ„ мһҲлӢӨ.көҗмҲҳнҢҖмқҖ 2006л…„л¶Җн„° 2010л…„к№Ңм§Җмқҳ кұҙк°•ліҙн—ҳмӢ¬мӮ¬нҸүк°Җмӣҗ мһҗлЈҢлҘј кё°л°ҳмңјлЎң 20м„ё мқҙмғҒ м„ұмқё 1л§Ң 6531лӘ…мқ„ м •мғҒкө°, мҙҲкё° л§Ңм„ұмҪ©нҢҘлі‘л§Ң мһҲлҠ” кө°, м§Җл°©к°„л§Ң мһҲлҠ” кө°, мҙҲкё° л§Ңм„ұмҪ©нҢҘлі‘кіј м§Җл°©к°„ лӘЁл‘җ мһҲлҠ” кө°мңјлЎң лӮҳлҲ„м–ҙ нҸүк· 50к°ңмӣ” лҸҷм•Ҳ 추м Ғ кҙҖм°°мқ„ мӢӨмӢңн–ҲлӢӨ. 분м„қ кІ°кіј мҙҲкё° л§Ңм„ұмҪ©нҢҘлі‘кіј м§Җл°©к°„мқҙ лӘЁл‘җ мһҲлҠ” кө°мқҖ м •мғҒкө° лҢҖ비 н—ҲнҳҲм„ұ мӢ¬мһҘм§Ҳнҷҳмқҳ л°ңлі‘ мң„н—ҳмқҙ 76% лҚ” лҶ’мқҖ кІғмңјлЎң лӮҳнғҖлӮ¬лӢӨ. лҳҗн•ң, н—ҲнҳҲм„ұ мӢ¬мһҘм§Ҳнҷҳ л°ңлі‘лҘ мқ„ лҲ„м Ғн•ҳм—¬ 분м„қн•ң кІ°кіјм—җм„ңлҸ„ мҙҲкё° л§Ңм„ұмҪ©нҢҘлі‘кіј м§Җл°©к°„мқҙ лҸҷл°ҳлҗң кө°мқҖ 추м Ғ кҙҖм°° кё°к°„ лӮҙлӮҙ н—ҲнҳҲм„ұ мӢ¬мһҘм§Ҳнҷҳ л°ңлі‘ мң„н—ҳмқҙ лӢӨлҘё кө°ліҙлӢӨ лҶ’мқҖ кІғмңјлЎң лӮҳнғҖлӮ¬лӢӨ.мқҙлІҲ м—°кө¬лҠ” л§җкё°мӢ л¶Җм „лҝҗ м•„лӢҲлқј мҙҲкё° л§Ңм„ұмҪ©нҢҘлі‘лҸ„ м§Җл°©к°„кіј лҸҷл°ҳлҗңлӢӨл©ҙ н—ҲнҳҲм„ұ мӢ¬мһҘм§Ҳнҷҳ л°ңлі‘ мң„н—ҳмқ„ лҢҖнҸӯ лҶ’мқј мҲҳ мһҲмқҢмқ„ нҷ•мқён–ҲлӢӨлҠ” м җм—җм„ң нҒ° мқҳмқҳлҘј м§ҖлӢҢлӢӨ. нҠ№нһҲ, л§Ңм„ұмҪ©нҢҘлі‘кіј м§Җл°©к°„мқҖ 비көҗм Ғ нқ”н•ң м§Ҳнҷҳмқҙл©ҙм„ңлҸ„ лҸҷмӢңм—җ л°ңлі‘н• к°ҖлҠҘм„ұмқҙ лҶ’м•„ кұҙк°• кҙҖлҰ¬ мёЎл©ҙм—җм„ң мӢңмӮ¬н•ҳлҠ” л°”к°Җ нҒ¬лӢӨ.м •лҸҷнҳҒ көҗмҲҳлҠ” вҖңл§Ңм„ұмҪ©нҢҘлі‘кіј м§Җл°©к°„ лӘЁл‘җ мЎ°кё° л°ңкІ¬м—җ м–ҙл ӨмӣҖмқҙ мһҲмңјлҜҖлЎң мҰқмғҒмқҙ м—ҶлҚ”лқјлҸ„ м Җм—јмӢқ, мҡҙлҸҷ, кёҲм—° к·ёлҰ¬кі м Ғм Ҳн•ң мҲҳ분 м„ӯм·ЁлҘј нҶөн•ҙ мқјмғҒ мҶҚм—җм„ң кҙҖлҰ¬н•ҳлҠ” кІғмқҙ н•„мҡ”н•ҳлӢӨвҖқл©° вҖңмқҙмҷҖ лҚ”л¶Ҳм–ҙ кұҙк°•кІҖ진мқ„ нҶөн•ҙ лӢЁл°ұлҮЁ л°Ҹ мӢ мһҘ мҲҳм№ҳ нҷ•мқёкіј к°„ мҙҲмқҢнҢҢ кІҖмӮ¬лҘј м •кё°м ҒмңјлЎң л°ӣлҠ”лӢӨл©ҙ кҙҖл Ё м§Ҳнҷҳл“Өмқ„ нҡЁкіјм ҒмңјлЎң мҳҲл°©н• мҲҳ мһҲлӢӨвҖқкі м „н–ҲлӢӨ.н•ңнҺё, м •лҸҷнҳҒ көҗмҲҳлҠ” мқјмғҒ мҶҚм—җм„ң лҠҗлӮ„ мҲҳ мһҲлҠ” л§Ңм„ұмҪ©нҢҘлі‘мқҳ мЈјмҡ” мҰқмғҒмңјлЎң кұ°н’Ҳмқҙ л§Һмқҙ л°ңмғқн•ҳлҠ” лӢЁл°ұлҮЁ, мҶҢліҖлҹү к°җмҶҢ, 붓기, мІҙмӨ‘ мҰқк°Җ, нҳҲм•• мғҒмҠ№, мҡ”лҸ…мҰқ, н”јлЎңк°җ, к°Җл ӨмӣҖмҰқмқ„ л“Өм—ҲлӢӨ. лҳҗн•ң, м§Җл°©к°„мқҖ лҢҖл¶Җ분 мҰқмғҒмқҙ м—Ҷм§Җл§Ң к°„кІҪнҷ”лЎң 진н–үлҗң кІҪмҡ° ліөнҶө, кө¬м—ӯ, мӢқмҡ•к°җнҮҙ, нҷңлӢ¬, л¶Җмў… л“ұмқҙ лӮҳнғҖлӮ мҲҳ мһҲмңјл©° мқҙлҹ¬н•ң мҰқмғҒл“Өмқҙ лҠҗк»ҙм§Ҳ кІҪмҡ° мқҳлЈҢкё°кҙҖм—җ л°©л¬ён•ҙ м „л¬ём Ғмқё 진лЈҢлҘј л°ӣм•„ліј кІғмқ„ к¶Ңн•ңлӢӨкі л°қнҳ”лӢӨ.
-

кё°мҳЁмқҙ лӮ®м•„м§ҖлҠ” кІЁмҡёмІ мқҙ лҗҳл©ҙ л§җ лӘ» н• кі нҶөмқ„ нҳёмҶҢн•ҳлҠ” мӮ¬лһҢмқҙ л§ҺлӢӨ. мһҗмӢ мқҳ мқҳм§ҖмҷҖ мғҒкҙҖм—Ҷмқҙ мҶҢліҖмқҙ мғҲм–ҙ лӮҳмҳӨлҠ” мҡ”мӢӨкёҲ л•Ңл¬ёмқҙлӢӨ. мҡ”мӢӨкёҲмқҖ лҢҖн‘ңм Ғмқё л°°лҮЁ мһҘм• лЎң мӨ‘л…„ м—¬м„ұл“Өм—җкІҢм„ң нқ”нһҲ л°ңмғқн•ңлӢӨ. мҰқмғҒ мҙҲкё°м—җ м Ғм Ҳн•ң кҙҖлҰ¬мҷҖ м№ҳлЈҢк°Җ 진н–үлҗңлӢӨл©ҙ мҷ„м№ҳлҘј кё°лҢҖн•ҙліј мҲҳ мһҲкё° л•Ңл¬ём—җ м Ғк·№м Ғмқё м№ҳлЈҢ мһҗм„ёлҘј к°–лҠ” кІҢ мӨ‘мҡ”н•ҳлӢӨ.кұҙк°•ліҙн—ҳмӢ¬мӮ¬нҸүк°Җмӣҗ мһҗлЈҢм—җ л”°лҘҙл©ҙ 2020л…„ мҡ”мӢӨкёҲмңјлЎң мқҳлЈҢкё°кҙҖмқ„ м°ҫмқҖ нҷҳмһҗ мҲҳлҠ” 12л§Ң 6426лӘ…мңјлЎң 집계лҗҗлӢӨ. мқҙ к°ҖмҡҙлҚ° м—¬м„ұ нҷҳмһҗ мҲҳлҠ” 11л§Ң 2,923лӘ…мңјлЎң м „мІҙ нҷҳмһҗмқҳ м•Ҫ 90%лҘј м°Ём§Җн–ҲлӢӨ. нҠ№нһҲ 40м„ёк°Җ л„ҳм–ҙк°ҖлҠ” м—¬м„ұм—җкІҢм„ң л°ңлі‘лҘ мқҙ лҶ’м•ҳлӢӨ. мҡ”мӢӨкёҲ м№ҳлЈҢлҘј л°ӣмқҖ 40м„ё мқҙмғҒ м—¬м„ұ нҷҳмһҗ мҲҳлҠ” 10л§Ң 6170лӘ…мңјлЎң м „мІҙ нҷҳмһҗмқҳ 83%лҘј м°Ём§Җн–ҲлӢӨ. мҡ”мӢӨкёҲ нҷҳмһҗ 10лӘ… к°ҖмҡҙлҚ° 8лӘ…мқҖ мӨ‘л…„ м—¬м„ұмқё м…ҲмқҙлӢӨ.мҡ”мӢӨкёҲмқҖ лӮЁл…Җ лӘЁл‘җм—җкІҢм„ң л°ңлі‘н• мҲҳ мһҲлҠ” м§Ҳнҷҳмқҙм§Җл§Ң мҡ”лҸ„к°Җ мғҒлҢҖм ҒмңјлЎң 짧мқҖ м—¬м„ұл“Өм—җкІҢм„ң нқ”нһҲ л°ңмғқн•ңлӢӨ. мҰқмғҒм—җ л”°лқј ліөм••м„ұ мҡ”мӢӨкёҲ, м Ҳл°•м„ұ мҡ”мӢӨкёҲ, мқјм¶ңм„ұ мҡ”мӢӨкёҲмңјлЎң 분лҘҳлҗңлӢӨ. ліөм••м„ұ мҡ”мӢӨкёҲмқҖ кё°м№ЁмқҙлӮҳ мһ¬мұ„кё°лҘј н•ҳкұ°лӮҳ л¬ҙкұ°мҡҙ л¬јкұҙмқ„ мҳ®кёё л•Ң мҶҢліҖмқҙ нқҳлҹ¬лӮҳмҳӨлҠ” нҳ„мғҒмқ„ л§җн•ңлӢӨ. мҶҢліҖмқ„ м°ём§Җ лӘ»н•ҙ нҷ”мһҘмӢӨмқ„ к°ҖлҠ” лҸ„мӨ‘ мҶҢліҖмқ„ нқҳлҰ¬лҠ” кІҪн—ҳмқҙ мһҲлӢӨл©ҙ м Ҳл°•м„ұ мҡ”мӢӨкёҲмқ„ мқҳмӢ¬н•ҙ ліј мҲҳ мһҲлӢӨ. м–ҙл– н•ң мқҙмң лЎң мҶҢліҖмқ„ мһҳ лҲ„м§Җ лӘ»н•ҙ л°©кҙ‘мқҙ к°Җл“қ м°Ё мҶҢліҖмқҙ нқҳлҹ¬л„ҳм№ҳлҠ” кІҪмҡ°лҠ” мқјм¶ңм„ұ мҡ”мӢӨкёҲмңјлЎң 진лӢЁн•ңлӢӨ.мҡ”мӢӨкёҲмқҖ кё°мҳЁмқҙ л–Ём–ҙм§ҲмҲҳлЎқ мҰқмғҒмқҙ лҚ” мӢ¬н•ҙм§ҖлҠ” кІҪн–Ҙмқ„ ліҙмқёлӢӨ. кІЁмҡёмІ м—җлҠ” л•Җ 분비к°Җ мӨ„м–ҙл“Өл©ҙм„ң лӘём—җм„ң л°ңмғқн•ҳлҠ” л…ёнҸҗл¬јмқҙ мҶҢліҖмңјлЎң лӘ°лҰ¬кё° л•Ңл¬ёмқҙлӢӨ. лӮ®мқҖ кё°мҳЁмңјлЎң мқён•ҙ л°©кҙ‘ мЈјліҖ к·јмңЎмқҙ мҲҳ축н•ҳлҠ” кІғлҸ„ кІЁмҡёмІ мҡ”мӢӨкёҲмқ„ м•…нҷ”мӢңнӮӨлҠ” мҡ”мқёмқҙ лҗңлӢӨ. кі„м Ҳм Ғ нҠ№м„ұ мҷём—җлҸ„ мҡ”мӢӨкёҲмқҖ лӢӨм–‘н•ң мӣҗмқёмңјлЎң л°ңмғқн• мҲҳ мһҲлӢӨ. мһҰмқҖ м¶ңмӮ°мңјлЎң мқён•ҙ кіЁл°ҳ мЈјліҖ к·јмңЎмқҙ м•…нҷ” лҸј мһҲкұ°лӮҳ, л°©кҙ‘м—ј, н•ҳл¶Җ мҡ”лЎңмқҳ нҸҗмғү л“ұмқ„ м•“кі мһҲлҠ” кІҪмҡ° мҡ”мӢӨкёҲмқ„ мң л°ңн• мҲҳ мһҲлӢӨ.мҡ”мӢӨкёҲмқ„ мҳҲл°©н•ҳкё° мң„н•ҙм„ңлҠ” кҫёмӨҖн•ң мҡҙлҸҷкіј мӢқмҠөкҙҖ к°ңм„ л“ұмқҳ л…ёл Ҙмқҙ н•„мҡ”н•ҳлӢӨ. мҡҙлҸҷ мӨ‘м—җм„ңлҸ„ кіЁл°ҳ мЈјліҖл¶Җ к·јмңЎмқ„ к°•нҷ”н•ҳлҠ” мјҖкІ” мҡҙлҸҷмқҖ мҡ”мӢӨкёҲмқ„ л§үлҠ” нҡЁкіјм Ғмқё мҡҙлҸҷмңјлЎң м•Ңл ӨмЎҢлӢӨ. мјҖкІ” мҡҙлҸҷмқҖ мҶҢліҖмқ„ м°ёмқ„ л•ҢмІҳлҹј м§Ҳ к·јмңЎмқ„ мЎ°мҳҖлӢӨ н’Җкё°лҘј л°ҳліөн•ҳлҠ” мҡҙлҸҷмңјлЎң кіЁл°ҳ к·јмңЎмқ„ к°•нҷ”н•ҙ мҶҢліҖмқҙ м Җм ҲлЎң мғҲлҠ” кІғмқ„ мҳҲл°©н• мҲҳ мһҲлӢӨ.мҡ”мӢӨкёҲ 진лӢЁмқ„ мң„н•ҙм„ңлҠ” м¶ңмӮ° кІҪн—ҳ, кё°м Җм§Ҳнҷҳ, ліөмҡ© м•Ҫ, л°°лҮЁмқјм§Җ нҷ•мқё л“ұ кё°ліём Ғмқё лі‘л Ҙ мІӯм·Ёк°Җ 진н–үлҗңлӢӨ. мқҙнӣ„ л°©кҙ‘мқҳ м—јмҰқмқ„ нҷ•мқён•ҳлҠ” мҶҢліҖкІҖмӮ¬мҷҖ мҡ”мҶҚ кІҖмӮ¬, мһ”лҮЁ мёЎм • л“ұмқ„ нҶөн•ҙ мҡ”мӢӨкёҲ м—¬л¶ҖлҘј нҷ•мқён•ңлӢӨ. мҰқмғҒмқҙ мӢ¬н•ҳм§Җ м•ҠмқҖ кІҪмҡ°м—җлҠ” кіЁл°ҳ к·јмңЎмқ„ к°•нҷ”н•ҳлҠ” мҡҙлҸҷмңјлЎң нҳём „мқ„ кё°лҢҖн•ҙ ліј мҲҳ мһҲлӢӨ. к·ёл Үм§Җ м•ҠмқҖ кІҪмҡ°лқјл©ҙ м•Ҫл¬јм№ҳлЈҢмҷҖ л°°лҮЁмҠөкҙҖ көҗм •мқ„ лі‘н–үн• мҲҳ мһҲмңјл©° мқјл¶Җ ліөм••м„ұ мҡ”мӢӨкёҲмқҳ кІҪмҡ°м—җлҠ” мҲҳмҲ м№ҳлЈҢлҘј кі л Өн•ҙліј мҲҳ мһҲлӢӨ.м„ёлһҖлі‘мӣҗ 비лҮЁмқҳн•ҷкіј к№ҖкІҪмў… л¶ҖмһҘмқҖ "мҡ”мӢӨкёҲмқҖ кіЁл°ҳмқ„ к°җмӢј к·јмңЎмқҙ л§Һмқҙ м•Ҫнҷ”н•ҳкё° м „м—җ м№ҳлЈҢлҘј мӢңмһ‘н•ҳлҠ” кІҢ мӨ‘мҡ”н•ҳлӢӨ"л©° "л“ңлҹ¬лӮҙкё° л¶ҖлӢҙмҠӨлҹ¬мҡҙ м§Ҳлі‘мңјлЎң мғқк°Ғн•ҙ м№ҳлЈҢ кё°к°„мқ„ лҜёлЈЁлӢӨ ліҙл©ҙ мҷ„м№ҳк№Ңм§Җ мҳӨлһҳ кұёлҰҙ мҲҳ мһҲкі м№ҳлЈҢ мҳҲнӣ„лҸ„ к·ёл Үм§Җ м•ҠмқҖ кІҪмҡ°ліҙлӢӨ лӮҳмҒ мҲҳ мһҲлӢӨ"кі л§җн–ҲлӢӨ. к·ёлҠ” мқҙм–ҙ "мҲҳмҲ н•ҳм§Җ м•ҠлҚ”лқјлҸ„ м•Ҫл¬јм№ҳлЈҢмҷҖ мғқнҷңмҠөкҙҖ көҗм •мңјлЎңлҸ„ мўӢмқҖ кІ°кіјлҘј кё°лҢҖн• мҲҳ мһҲлҠ” м§Ҳлі‘мқҙлӢӨ"л©° "м Ғм • мІҙмӨ‘ мң м§Җн•ҳкё°, л°©кҙ‘мқ„ мһҗк·№н• мҲҳ мһҲлҠ” м»Өн”јмҷҖ нғ„мӮ°мқҢлЈҢ мӨ„мқҙкё°, мұ„мҶҢ мң„мЈјмқҳ мӢқмҠөкҙҖмңјлЎң ліҖ비 к°ңм„ н•ҳкё° л“ұмқ„ мӢӨмІңн• кІғмқ„ к¶Ңн•ңлӢӨ"кі л§җн–ҲлӢӨ.
-

-

л…ёмқёл“Өмқҙ м•”ліҙлӢӨ л‘җл ӨмӣҢн•ҳлҠ” лі‘мқҙ м№ҳл§ӨлӢӨ. н•ҳм§Җл§Ң мқёкө¬ кі л №нҷ” л“ұм—җ мқҳн•ҙ м№ҳл§ӨлҘј м•“лҠ” көӯлӮҙ нҷҳмһҗ мҲҳк°Җ лҠҳкі мһҲлӢӨ. м№ҳл§ӨлҘј мҳҲл°©н•ҳл Өл©ҙ м–ҙл–»кІҢ н•ҙм•ј н• к№Ң? WHO(м„ёкі„ліҙкұҙкё°кө¬)к°Җ м№ҳл§Ө мҳҲл°©мқ„ мң„н•ҙ к¶ҢмһҘн•ҳлҠ” 12к°Җм§Җ м§Җм№Ёмқ„ м•Ңм•„ліёлӢӨ.WHOк°Җ к¶ҢмһҘн•ң м§Җм№Ё 12к°Җм§ҖлҠ” в–ІмӢ мІҙ нҷңлҸҷ в–ІкёҲм—° в–ІмҳҒм–‘ кҙҖлҰ¬ в–Ім•ҢмҪ”мҳ¬ лӮЁмҡ© кёҲм§Җ в–Імқём§Җ нӣҲл Ё в–ІмӮ¬нҡҢ нҷңлҸҷ в–ІмІҙмӨ‘ кҙҖлҰ¬ в–Ікі нҳҲм•• кҙҖлҰ¬ в–ІлӢ№лҮЁ кҙҖлҰ¬ в–ІмқҙмғҒм§Җм§ҲнҳҲмҰқ кҙҖлҰ¬ в–Імҡ°мҡёмҰқ кҙҖлҰ¬ в–ІмІӯл Ҙ кҙҖлҰ¬лӢӨ. мқҙл“Ө м§Җм№Ё мӨ‘ 'мӢ мІҙ нҷңлҸҷ'кіј 'кёҲм—°'мқҖ к¶ҢмһҘ к°•лҸ„лҘј 'к°•(strong)'мңјлЎң лӘ…мӢңн•ҙ мӢӨмІңмқ„ к°•л Ҙн•ҳкІҢ к¶Ңкі н–ҲлӢӨ. лӮҳлЁём§Җ м§Җм№ЁмқҖ 'мӨ‘(дёӯ)' к°•лҸ„мқё 'мЎ°кұҙл¶Җ(conditional)'лӮҳ 'м•Ҫ(ејұ)' к°•лҸ„мқё 'мҰқкұ° л¶Ҳ충분'мңјлЎң к¶Ңкі н–ҲлӢӨ.мӢӨмІң л°©лІ•лҸ„ мқјл¶Җ м ңмӢңн–ҲлӢӨ. мҳҒм–‘ кҙҖлҰ¬ л°©лІ•м—җм„ңлҠ” "мқём§Җкё°лҠҘмқҙ м •мғҒмқё мӮ¬лһҢкіј м•Ҫн•ң кІҪлҸ„мқём§ҖмһҘм• к°Җ мһҲлҠ” мӮ¬лһҢм—җкІҢлҠ” м№ҳл§Ө мҳҲл°©мқ„ мң„н•ҙ м§ҖмӨ‘н•ҙмӢқ мӢқлӢЁмқ„ к¶ҢмһҘн• мҲҳ мһҲлӢӨ"л©° "비нғҖлҜјB, 비нғҖлҜјE, л¶ҲнҸ¬нҷ”м§Җл°©мӮ°, ліөн•©мҳҒм–‘м ңлҠ” м№ҳл§ӨлӮҳ мқём§Җкё°лҠҘк°җмҶҢ мҳҲл°©мқ„ мң„н•ҙ к¶ҢмһҘн•ҳл©ҙ м•Ҳ лҗңлӢӨ"кі л¶Җм—° м„ӨлӘ…н–ҲлӢӨ. м§ҖмӨ‘н•ҙмӢқ мӢқлӢЁмқҖ мҳ¬лҰ¬лёҢмң лҘј кё°ліёмңјлЎң нҶөкіЎл¬ј, кІ¬кіјлҘҳ, мұ„мҶҢВ·кіјмқј, мғқм„ л“ұмқҙ мЈјмһ¬лЈҢлӢӨ.WHOк°Җ к°•л ҘнһҲ к¶Ңкі н•ң мӢ мІҙ нҷңлҸҷкіј м№ҳл§Ө мҳҲл°©кіјмқҳ мғҒкҙҖ кҙҖкі„лҠ” лӢӨм–‘н•ң м—°кө¬ кІ°кіјлҘј нҶөн•ҙ мһ…мҰқлҗҗлӢӨ. мқјліё көӯлҰҪмһҘмҲҳмқҳлЈҢм—°кө¬м„јн„°м—җм„ң кІҪлҸ„мқём§ҖмһҘм• к°Җ мһҲлҠ” 65м„ё мқҙмғҒ 308лӘ…мқ„ лҢҖмғҒмңјлЎң 10к°ңмӣ”к°„ 진н–үн•ң м—°кө¬м—җ л”°лҘҙл©ҙ, мЈј 1нҡҢ кұ·кё°, кі„лӢЁ мҳӨлҘҙлӮҙлҰ¬кё° л“ұмқҳ мң мӮ°мҶҢ мҡҙлҸҷмқ„ н•ң к·ёлЈ№мқҖ мқём§Җ кё°лҠҘмқҙ мң м§Җлҗҳкұ°лӮҳ н–ҘмғҒлҗҗкі , лҮҢмқҳ мң„축мқҙ л©Ҳм·„лӢӨ. к·ёлҹ¬лӮҳ мҡҙлҸҷмқ„ н•ҳм§Җ м•ҠмқҖ к·ёлЈ№мқҳ мқём§Җ кё°лҠҘмқҖ ліҖнҷ”к°Җ м—Ҷм—Ҳкі , мҳӨнһҲл Ө лҮҢк°Җ мң„축лҗң мӮ¬лһҢмқҙ л§Һм•ҳлӢӨ. мҡҙлҸҷмқҙ м№ҳл§ӨлҘј мҳҲл°©н•ҳлҠ” мқҙмң лҠ” л¬ҙм—Үмқјк№Ң? лҮҢм„ёнҸ¬мқҳ м—җл„Ҳм§Җмӣҗмқё лҮҢмң лһҳмӢ кІҪмҳҒм–‘мқёмһҗ(BDNF)к°Җ нҷңл°ңн•ҳкІҢ л§Ңл“Өм–ҙм§Җкё° л•Ңл¬ёмқҙлӢӨ. лӮҳмқҙк°Җ л“Өл©ҙ мқҙ л¬јм§Ҳмқҙ м җм җ мӨ„м–ҙл“ңлҠ”лҚ°, м№ҳл§Өм—җ кұёлҰ° мӮ¬лһҢмқјмҲҳлЎқ мӨ„м–ҙл“ңлҠ” мҶҚлҸ„к°Җ л№Ёлқјм§ҖлҠ” кІғмңјлЎң м•Ңл ӨмЎҢлӢӨ. лҮҢмң лһҳмӢ кІҪмҳҒм–‘мқёмһҗлҠ” кё°м–ө кё°лҠҘмқ„ кҙҖмһҘн•ҳл©° лҮҢмқҳ мӨ‘추лҘј лӢҙлӢ№н•ҳлҠ” вҖҳн•ҙл§ҲвҖҷмҷҖ к№ҠмқҖ кҙҖл Ёмқҙ мһҲлӢӨ. н”јмё лІ„к·ёлҢҖм—җм„ң 55~80м„ё 120лӘ…мқ„ лҢҖмғҒмңјлЎң 1л…„к°„ м—°кө¬н•ң кІ°кіј, мң мӮ°мҶҢ мҡҙлҸҷмқ„ н•ҳм§Җ м•ҠмқҖ к·ёлЈ№мқҳ н•ҙл§ҲлҠ” мӨ„м—Ҳм§Җл§Ң, мң мӮ°мҶҢ мҡҙлҸҷмқ„ н•ң к·ёлЈ№мқҳ н•ҙл§ҲлҠ” л¶Җн”јк°Җ м»ӨмЎҢлӢӨ. мң мӮ°мҶҢ мҡҙлҸҷмқ„ н•ҳл©ҙ лҮҢм—җ мӨ‘мҡ”н•ң мҳҒм–‘мҶҢк°Җ л§Ңл“Өм–ҙм ё н•ҙл§Ҳмқҳ л¶Җн”јк°Җ м»Өм§Җл©ҙм„ң мқём§Җ кё°лҠҘмқҙ н–ҘмғҒлҗҳлҠ” кІғмқҙлӢӨ. мқҙмҷём—җлҸ„ мң мӮ°мҶҢ мҡҙлҸҷмқҖ м№ҳл§Өмқҳ мӣҗмқё л¬јм§Ҳмқё м•„л°ҖлЎңмқҙл“ң лІ нғҖ лӢЁл°ұм§Ҳмқ„ нҢҢкҙҙн•ҳлҠ” нҡЁмҶҢлҘј л§Ңл“Өкі , лҮҢлЎң н–Ҙн•ҳлҠ” нҳҲлҘҳлҘј лҠҳлҰ¬лҠ” л“ұмқҳ нҡЁкіјк°Җ мһҲлӢӨ.
-

-
-

мҡ°лҰ¬лӮҳлқјлҠ” л¬ҙм„ңмҡҙ мҶҚлҸ„лЎң мҙҲкі л №нҷ” мӮ¬нҡҢм—җ 진мһ…н•ҳкі мһҲлӢӨ. OECDкөӯк°Җмқҳ нҸүк· мөңк·ј 10л…„к°„ 65м„ё мқҙмғҒ кі л № мқёкө¬ мҰқк°ҖмңЁмқҖ 2.6%мқёлҚ°, мҡ°лҰ¬лӮҳлқјлҠ” л¬ҙл Ө 4.4%лӢӨ. OECD көӯк°Җ мӨ‘ к°ҖмһҘ л№ лҘё мҶҚлҸ„лӢӨ. 2030л…„ м„ёкі„ мөңмһҘмҲҳкөӯмңјлЎң мҡ°лҰ¬лӮҳлқјлҘј кјҪмқҖ мҳҒкөӯмқҳ м—°кө¬лҸ„ мһҲлӢӨ. мһҘмҲҳлҠ” н”јн• мҲҳ м—ҶлҠ” лҜёлһҳк°Җ лҗҗлӢӨ. мқҙм 'кұҙк°•н•ҳкі н–үліөн•ҳкІҢ' мһҘмҲҳн•ҳлҠ” лІ•мқ„ мӨҖл№„н• л•ҢлӢӨ. мқҙлҜё лӢ¬м„ұн•ң мӮ¬лһҢл“Өмқҙ мһҲлӢӨ. л°”лЎң кё°лҢҖ мҲҳлӘ…ліҙлӢӨ м Ғм–ҙлҸ„ 15л…„ мқҙмғҒ мӮҙкі мһҲлҠ” л§Ң 100м„ё мқҙмғҒ м—°л №мқҳ 'л°ұм„ёмқё'мқҙлӢӨ. м„ёкі„ лҢҖл¶Җ분 м—°кө¬м—җм„ң мҙҲмһҘмҲҳмқёмқҖ мӮ¬л§қ м§Ғм „к№Ңм§Җ кі нҶөкіј кё°лҠҘ мһҘм• к°Җ м—ҶлҠ” кұҙк°•н•ң мӮ¶мқ„ лҲ„лҰ¬лҠ” кІҪмҡ°к°Җ л§Һм•ҳлӢӨ. 비결мқҙ лӯҳк№Ң? мөңк·ј м „лӮЁлҢҖ л…ёнҷ”кіјн•ҷм—°кө¬мҶҢ м—°кө¬нҢҖмқҙ мҡ°лҰ¬лӮҳлқј лҢҖн‘ң мһҘмҲҳм§Җм—ӯмқё кө¬лЎҖкө°, кіЎм„ұкө°, мҲңм°Ҫкө°, лӢҙм–‘кө°(кө¬кіЎмҲңлӢҙ) м§Җм—ӯмқ„ мӨ‘мӢ¬мңјлЎң л°ұм„ёмқёмқҳ кұҙк°•кіј мғқнҷң мҠөкҙҖмқ„ мЎ°мӮ¬н–ҲлӢӨ.в—Үл°ұм„ёмқё, 70%к°Җ мҠӨмҠӨлЎң кұҙк°•н•ҳлӢӨ нҸүк°Җмҡ°лҰ¬лӮҳлқј л°ұм„ёмқё мЎ°мӮ¬лҠ” м „лӮЁлҢҖ л°•мғҒмІ м„қмўҢкөҗмҲҳк°Җ 1998л…„ мІҳмқҢ мӢңмһ‘н•ҙ 2010л…„к№Ңм§Җ мқҙм–ҙм ё мҷ”лӢӨ. мқҙлІҲ м—°кө¬лҠ” 8л…„ л§Ңм—җ мӢңмһ‘н•ң л°ұм„ёмқё мЎ°мӮ¬ м—°кө¬лӢӨ.н•ңкөӯмқҳ л°ұм„ёмқёлҸ„ мӢӨм ңлЎң кұҙк°•н–ҲлӢӨ. м „лӮЁлҢҖ л…ёнҷ”кіјн•ҷм—°кө¬мҶҢмһҘ л°•кҙ‘м„ұ көҗмҲҳ(비лҮЁмқҳн•ҷкіј)лҠ” "м—°кө¬ м „м—җлҠ” л°ұм„ёмқёмқҙ мӢ мІҙм ҒмңјлЎң кұҙк°•н•ҳм§Җ лӘ»н•ҳкі мқём§ҖлҠҘл ҘлҸ„ л–Ём–ҙм ё мЈјліҖмқҳ лҸҢлҙ„ м—ҶмқҙлҠ” мғқнҷңмқҙ нһҳл“Ө кІғмқҙлқјлҠ” л§үм—°н•ң мғқк°Ғмқҙ мһҲм—ҲлӢӨ"л©° "мӢӨм ңлЎң л°ұм„ёмқёмқ„ л§ҢлӮҳліҙкі мӮҙнҺҙліҙлӢҲ м•Ҫ 17%лҘј м ңмҷён•ҳкі лҠ” лҢҖл¶Җ분 нҷңлҸҷм Ғмқҙкі лҸ…лҰҪм Ғмқё мӮ¶мқ„ мӮҙкі мһҲм—ҲлӢӨ"кі л§җн–ҲлӢӨ. нҠ№нһҲ м •мӢ мқҙ кұҙк°•н–ҲлӢӨ. м „лӮЁлҢҖ л…ёнҷ”кіјн•ҷм—°кө¬мҶҢ м—°кө¬нҢҖм—җ л”°лҘҙл©ҙ 2018л…„ л°ұм„ёмқё мҡ°мҡёмҰқ нҸүк· м җмҲҳлҠ” 2.8м җмңјлЎң, 80%к°Җ м •мғҒлІ”мң„мҳҖлӢӨ. 13.3%м—җм„ң кІҪлҸ„ мҡ°мҡё мҰқмғҒ, 6.7%м—җм„ңл§Ң мӨ‘л“ұлҸ„ мҡ°мҡё мҰқмғҒмқҙ лӮҳнғҖлӮҳкі мһҲм—ҲлӢӨ. мӢ мІҙ кұҙк°•мқҖ м§Ҳнҷҳ мң л¬ҙ, мЈјкҙҖм Ғ кұҙк°• мғҒнғң, мӢ мІҙ кё°лҠҘ л“ұмқ„ нҸүк°Җн–ҲлҠ”лҚ°, мЈјкҙҖм Ғ кұҙк°• мғҒнғңм—җм„ң л°ұм„ёмқё лҢҖл¶Җ분мқҙ мўӢлӢӨкі нҸүк°Җн–ҲлӢӨ. в–Іл§Өмҡ° мўӢмқҢ 6.1% в–ІмўӢмқҢ 57.6% в–ІліҙнҶө 9.1% в–ІлӮҳмҒЁ 24.2%лЎң, 10лӘ… мӨ‘ 7лӘ…мқҙ лӘё мғҒнғңк°Җ ліҙнҶө мқҙмғҒмқҙлқјкі лӢөн–ҲлӢӨ. лӢ№лҮЁлі‘, кі нҳҲм••, кіЁлӢӨкіөмҰқ, кіЁм Ҳ, мӢ мһҘлі‘ л“ұ л§Ңм„ұ м§Ҳнҷҳмқ„ м•“кі мһҲлҠ” кІҪмҡ°к°Җ л§Һм•ҳм§Җл§Ң, кҙҖм ҲнҶө л“ұ мӢӨм ң нҶөмҰқмқҙ мһҲлҠ” м§ҲнҷҳмқҖ м•“лҠ” кІҪмҡ°к°Җ м Ғм–ҙ мЈјкҙҖм Ғ нҸүк°Җк°Җ мўӢмқҖ кІғмңјлЎң м¶”м •лҗңлӢӨ. мқём§Җ лҠҘл Ҙ нҸүк°Җм—җм„ңлҠ” м•Ҫ 92.6%к°Җ мқём§Җ мһҘм• лҘј кІӘкі мһҲм—Ҳм§Җл§Ң, л…ёнҷ”мқҳ кіјм •мңјлЎң л°ӣм•„л“Өмқҙл©ҙм„ң м Ғк·№м Ғмқё 진лӢЁмқҙлӮҳ м№ҳлЈҢлҘј л°ӣкі мһҲм§Җ м•Ҡм•ҳлӢӨ.в—Ү20л…„ м „кіј нӣ„, л°ұм„ёмқё кұҙк°• ліҖнҷ”лҠ”вҖҰк·ёл ҮлӢӨл©ҙ л°ұм„ёмқёмқҖ 20л…„ лҸҷм•Ҳ кұҙк°•н•ҙмЎҢмқ„к№Ң? мӢ мІҙ кұҙк°•л§Ң ліҙмһҗл©ҙ нҳ„мһ¬ л°ұм„ёмқёмқҙ лҚ” л§ҺмқҖ л§Ңм„ұм§Ҳнҷҳмқ„ м•“кі мһҲм—ҲлӢӨ. нҠ№нһҲ кі нҳҲм••мқ„ м•“кі мһҲлҠ” л°ұм„ёмқё мҲҳк°Җ мҰқк°Җн–ҲлӢӨ. к·ё мҷёлҸ„ лӢ№лҮЁлі‘, м•”, кіЁлӢӨкіөмҰқ, кіЁм Ҳ, мӢ мһҘлі‘мқ„ м•“кі мһҲм—ҲлӢӨ. 20л…„ м „м—җлҠ” л§Ңм„ұм§ҲнҷҳліҙлӢӨ кҙҖм Ҳм—јкіј кҙҖм ҲнҶөмқ„ м•“лҠ” кІҪмҡ°к°Җ л§Һм•ҳлӢӨ. к·ёлҹ¬лӮҳ 20л…„ лҸҷм•Ҳ л°ұм„ёмқёмқҖ лҚ” н–үліөн•ҙмЎҢлӢӨ. 2001л…„ л°ұм„ёмқёмқҳ мҡ°мҡёмҰқ нҸүк· м җмҲҳлҠ” 8.3м җмңјлЎң, 2018л…„ л°ұм„ёмқё(2.8м җ)ліҙлӢӨ л¬ҙл Ө м•Ҫ 3л°° к°Җк№Ңмқҙ лҶ’лӢӨ. нҳјмһҗ мқјмғҒмғқнҷңмқ„ н• мҲҳ мһҲлҠ” лҠҘл ҘлҸ„ нҳ„мһ¬ л°ұм„ёмқёмқҙ лҚ” лӣ°м–ҙлӮң кІғмңјлЎң лӮҳнғҖлӮ¬лӢӨ. л°•кҙ‘м„ұ көҗмҲҳлҠ” "20л…„ м „ м—°кө¬ кІ°кіјмҷҖ 비көҗн•ҳл©ҙ л§Ңм„ұм§Ҳнҷҳ лі‘л Ҙмқ„ к°Җ진 л°ұм„ёмқёмқҖ л§Һм•„мЎҢм§Җл§Ң, мқём§Җ кё°лҠҘмқҖ 비мҠ·н•ҳкі мҡ°мҡё мҰқмғҒ л№ҲлҸ„лҠ” лӮ®м•ҳмңјл©° мқјмғҒмҲҳн–үлҠҘл ҘмқҖ мўӢмқҖ кІғмңјлЎң лӮҳнғҖлӮ¬лӢӨ"л©° "20л…„ м „ліҙлӢӨ мӮ¬нҡҢнҷҳкІҪкіј мқҳлЈҢм ңлҸ„ л“ұмқҙ ліҖнҷ”н–Ҳкё° л•Ңл¬ём—җ кұҙк°•мқ„ лӢЁмҲң 비көҗн•ҳлҠ” кІғмқҖ м–ҙл өм§Җл§Ң л°ұм„ёмқёмқҳ мқјмғҒмқҙ лҚ” кұҙк°•н•ң л°©мӢқмңјлЎң ліҖнҷ”н•ҳкі мһҲлӢӨкі ліёлӢӨ"кі л§җн–ҲлӢӨ.в—Үкұҙк°• мһҘмҲҳн•ҳл Өл©ҙ л°ұм„ёмқёмІҳлҹјмҡ°лҰ¬лӮҳлқјлҠ” мҳӨлһҳ мӮҙм§Җл§Ң м•„н”Ҳ мӮ¬лһҢмқҖ л§ҺмқҖ кіімқҙ лҗҳкі мһҲлӢӨ. м§ҖлӮң 20л…„лҸҷм•Ҳ кё°лҢҖмҲҳлӘ…мқҙ 75.9м„ём—җм„ң 83.3м„ёлЎң 7.4м„ё мҰқк°Җн• лҸҷм•Ҳ, кұҙк°•мҲҳлӘ…(кё°лҢҖмҲҳлӘ… мӨ‘ м•„н”Ҳ кё°к°„мқ„ м ңмҷён•ң мҲҳлӘ…)мқҖ 67.4м„ём—җм„ң 73.1м„ёлЎң 5.7м„ёл°–м—җ лҠҳм§Җ м•Ҡм•ҳлӢӨ. л§Ң 65м„ёмқҙмғҒ кі л №мһҗ мӢ мІҙнҷңлҸҷмқҖ м§ҖмҶҚн•ҙм„ң к°җмҶҢн•ҳкі мһҲлӢӨ. көӯлҜјкұҙк°•мҳҒм–‘мЎ°мӮ¬м—җ мқҳн•ҳл©ҙ кі л №мһҗ кұ·кё° мӢӨмІңмңЁмқҙ 2005л…„ 54.6%м—җм„ң 2019л…„ 39.6%лЎң мӨ„м—ҲлӢӨ. 20л…„ лҸҷм•Ҳ мӢ мІҙ нҷңлҸҷлҹүмқҙ лҠҳм–ҙлӮң л°ұм„ёмқёкіјлҠ” мҷ„м „нһҲ л°ҳлҢҖлҗҳлҠ” н–үліҙлӢӨ. л°•кҙ‘м„ұ көҗмҲҳлҠ” "кұҙк°•н•ҳкІҢ мһҘмҲҳн•ҳл Өл©ҙ кёҲм—°, м ҲмЈј, м Ғм Ҳн•ң мҡҙлҸҷ, кұҙк°•н•ң мӢқмҠөкҙҖ л“ұ л°ұм„ёлҘј мң„н•ң мӢқмҠөкҙҖкіј м§Ҳлі‘м—җ кұёлҰ¬лҚ”лқјлҸ„ мһҘм• лҘј мөңмҶҢнҷ”н•ҳкё° мң„н•ң мЈјкё°м Ғ кұҙк°•кІҖ진мқҙ н•„мҲҳ"лқјл©° "мқҙлҜё кұҙк°• мһҘмҲҳлҘј мқҙлЈ¬ л°ұм„ёмқёл“Өмқҳ кіөнҶөм Ғ нҠ№м§•мқҙ м–ҙлҠҗм •лҸ„ кұҙк°• мһҘмҲҳмқҳ лӢөмқҙ лҗ мҲҳ мһҲлӢӨ"кі л§җн–ҲлӢӨ. л°ұм„ёмқёмқҳ кұҙк°• мһҘмҲҳ 비결мқ„ кіөк°ңн•ңлӢӨ.в–¶лҸ…лҰҪм Ғ=кұҙк°•н•ң л°ұм„ёмқёмқҖ лӘЁл“ мҳҒм—ӯм—җм„ң нҳјмһҗ мқјмғҒмғқнҷңмқҙ к°ҖлҠҘн•ң кІҪмҡ°к°Җ л§Һм•ҳлӢӨ. 20л…„ м „ліҙлӢӨ нҳјмһҗ мӮ¬лҠ” л…ёмқёлҸ„ л§Һм•ҳлҠ”лҚ°, нҳјмһҗ мӮҙкё°лҘј мһҗл°ңм ҒмңјлЎң м„ нғқн•ң л…ёмқёмқҖ лҸ…кұ°мғқнҷңм—җ м Ғмқ‘н•ҳл ӨлҠ” мқҳмҡ•, мұ…мһ„к°җ, мӨҖ비мҷҖ кі„нҡҚм—җ лҢҖн•ң мқҳм§Җк°Җ лҶ’м•„ мҡ°мҡёк°җлҸ„ лӮ®м•ҳлӢӨ. 2018л…„ кө¬кіЎмҲңлӢҙ м§Җм—ӯм—җм„ң нҳјмһҗ мӮ¬лҠ” л°ұм„ёмқёмқҖ к°ҖмЎұ лҸҷкұ° л…ёмқёмқҙлӮҳ мӢңм„Өм—җ кұ°мЈјн•ҳлҠ” л…ёмқём—җ 비н•ҙ мӢ мІҙм ҒмңјлЎң кұҙк°•н–ҲлӢӨ. м „л¶Җ мӢӨлІ„м№ҙлӮҳ м§ҖнҢЎмқҙлҘј мқҙмҡ©н•ҙ кұ·лҠ” кІғмқҙ к°ҖлҠҘн–Ҳкі , нҷ”мһҘмӢӨ мқҙмҡ©лҸ„ 10лӘ… мӨ‘ 9лӘ…мқҙ нҳјмһҗ м „м ҒмңјлЎң мӮ¬мҡ© к°ҖлҠҘ, 1лӘ…мқҙ лҸ„мҷҖмЈјл©ҙ мӮ¬мҡ© к°ҖлҠҘн–ҲлӢӨ. кұҙк°•н•ң лҸ…кұ° л°ұм„ёмқёмқҖ к°ҖмЎұмқҳ м§Җмӣҗ, мҡ”м–‘ліҙнҳёмӮ¬мқҳ лҸҢлҙ„, м ңлҸ„м Ғ м§Җмӣҗ, м§Җм—ӯмӮ¬нҡҢмҷҖмқҳ нҷңл°ңн•ң көҗлҘҳк°Җ л’·л°ӣм№ЁлҸј мһҲм—ҲлӢӨ.в–¶нҷңлҸҷм Ғ=кұҙк°•н•ң л°ұм„ёмқёмқҖ көүмһҘнһҲ нҷңлҸҷм Ғмқҙм—ҲлӢӨ. л°©м•Ҳм—җ лЁёл¬ҙлҠ” 비мңЁмқҖ 20%м—җ л¶Ҳкіјн–ҲлӢӨ. мқҙл“ӨмқҖ мҳЁ лҸҷл„ӨлҘј мһҗмЈј лҸҢм•„лӢӨл…”кі , 집 м•Ҳм—җ мһҲмқ„ л•ҢлҸ„ н—ҲлҰ¬ мҡҙлҸҷ, кіЁл°ҳ мҡҙлҸҷ л“ұ лҒҠмһ„м—Ҷмқҙ мһҗмӢ мқҳ лӘёмқ„ мӣҖм§ҒмҳҖлӢӨ. лҢҖмІҙлЎң м •мӢ мқҙ мҙқлӘ…н•ҳкі , мқём§Җкё°лҠҘлҸ„ мўӢмқҖ нҺёмқҙм—ҲлӢӨ. мөңлҢҖн•ң мҳӨлһ«лҸҷм•Ҳ мқјмқ„ м§ҖмҶҚн•ҙмҳЁ мӮ¬лһҢмқҙ л§Һм•ҳлӢӨ. мӢ мІҙ, мқём§Җм ҒмңјлЎң кұҙк°•н•ң л°ұм„ёмқёлҝҗ м•„лӢҲлқј лӘЁл“ л°ұм„ёмқёмқ„ нҸ¬н•Ён–Ҳмқ„ л•ҢлҸ„ 10лӘ… мӨ‘ 7лӘ…мқҙ н•ҳлЈЁ 30분 мқҙмғҒ л°–м—җм„ң нҷңлҸҷн–ҲлӢӨ.в–¶мҲҳл©ҙ=л°ұм„ёмқёмқҖ к·ңм№ҷм Ғмқё мҲҳл©ҙмқ„ м·Ён–ҲлӢӨ. 2018 мЎ°мӮ¬м—җм„ң л°ұм„ёмқёмқҖ н•ҳлЈЁ нҸүк· мҲҳл©ҙ мӢңк°„мқҖ 8.88мӢңк°„мқҙм—Ҳкі , 2001л…„ мЎ°мӮ¬м—җм„ңлҸ„ нҸүк· 9мӢңк°„ м •лҸ„лЎң 충분н•ң мӢңк°„ мһ мқ„ мһӨлӢӨ. лҳҗн•ң 비көҗм Ғ к·ңм№ҷм Ғмқё мғқнҷңмқ„ н•ҳлҠ” кІғмңјлЎң нҢҢм•…лҗҗлӢӨ.в–¶мӮ¬нҡҢм Ғ көҗлҘҳ=л°ұм„ёмқё 2лӘ… мӨ‘ 1лӘ…мқҖ мЈјліҖ мӮ¬лһҢкіј кҙҖкі„лҘј мһҳ мң м§Җн•ҳкі мһҲм—ҲлӢӨ. кІҪлЎңлӢ№, мЈјк°„ліҙнҳём„јн„°, мқҙмӣғ집 л°©л¬ё л“ұмңјлЎң лҸҷл„Ө мӮ¬лһҢл“Өкіј м–ҙмҡёлҰ¬л©° лӘЁмһ„м—җ м°ём—¬н•ҳлҠ” кІҪмҡ°к°Җ л§Һм•ҳлӢӨ. мһҳ м–ҙмҡёлҰ¬м§Җ лӘ»н•ңлӢӨкі мқ‘лӢөн•ң л°ұм„ёмқёмқҖ лӘёмқҙ л¶ҲнҺён•ҳкұ°лӮҳ, м–ҙмҡёлҰ¬лҠ” кІғмқ„ мўӢм•„н•ҳм§Җл§Ң кё°нҡҢлӮҳ мғҒлҢҖк°Җ м—Ҷм–ҙм„ңмҳҖлӢӨ.в–¶кёҲмЈј, кёҲм—°=л°ұм„ёмқёмқҳ мқҢмЈјмңЁкіј нқЎм—°мңЁмқҳ 비мңЁмқҖ 2018л…„ м—°кө¬ кІ°кіј л§Өмҡ° лӮ®м•ҳлӢӨ. 75%к°Җ нқЎм—° кІҪн—ҳмқҙ м•„мҳҲ м—Ҷм—Ҳкі , м—°кө¬ лӢ№мӢң нқЎм—°мқ„ н•ҳкі мһҲлҚҳ 비мңЁмқҖ 2.8%м—җ л¶Ҳкіјн–ҲлӢӨ. мҲ лҸ„ л§ҲмӢңм§Җ м•Ҡм•ҳлӢӨ. м—°кө¬ лӢ№мӢң 93.9%к°Җ нҳ„мһ¬ кёҲмЈј мӨ‘мқҙлқјкі лӢөн–ҲлӢӨ.в–¶мғқнҷң мҠөкҙҖ=л°ұм„ёмқёмқҳ мғқнҷңнҢЁн„ҙмқҖ м „нҶөм Ғ мӮ¶мқ„ к·ёлҢҖлЎң лӢөмҠөн•ҳкі мһҲлҠ” мӮ¬лһҢмқҙ л§Һм•ҳлӢӨ. мӢқмғқнҷңкіј мқјмғҒмғқнҷңм—җм„ңлҸ„ к·ңм№ҷм„ұкіј м Ҳм ңм„ұмқҙ лҸӢліҙмҳҖлӢӨ.в–¶к°ҖмЎұл Ҙ=мҙҲмһҘмҲҳлҠ” мң м „м Ғмқё мҳҒн–Ҙмқҙ нҒ° кІғмңјлЎң м•Ңл Өм ё мһҲлӢӨ. мӢӨм ңлЎң мҡ°лҰ¬лӮҳлқј л°ұм„ёмқё мӨ‘м—җм„ңлҸ„ лҢҖлҢҖлЎң мһҘмҲҳн•ҳлҠ” 집м•Ҳмқё кІҪмҡ°к°Җ мһҲм—ҲлӢӨ. лҜёкөӯ л°ұм„ёмқё м—°кө¬м—җм„ңлҠ” л°ұм„ёмқё мһҗмӢқ мӨ‘ л°ұм„ёмқёмқҙ лҗ к°ҖлҠҘм„ұмқҙ мқјл°ҳмқё мһҗмӢқліҙлӢӨ лӮЁл…Җ к°Ғк°Ғ 17л°°, 8л°° лҶ’лӢӨлҠ” кІ°кіјк°Җ ліҙкі лҗҳкё°лҸ„ н–ҲлӢӨ. к·ёлҹ¬лӮҳ н•ңкөӯ л°ұм„ёмқём—җм„ңлҠ” лҜёкөӯмқҙлӮҳ мң лҹҪм—җм„ң кұ°лЎ лҗң мһҘмҲҳ мң м „мһҗк°Җ нҷ•мқёлҗҳм§Җ м•Ҡм•ҳкі , н•ң мҢҚмғқм•„ м—°кө¬м—җм„ңлҠ” мң м „м Ғ мҡ”мқёмқҙ мҲҳлӘ…м—җ 20~30%л°–м—җ м°Ём§Җн•ҳм§Җ м•ҠлҠ”лӢӨкі лӮҳмҷ”лӢӨ. л”°лқјм„ң кұҙк°• мһҘмҲҳлҘј мң„н•ҙм„ңлҠ” кұҙк°•н•ң мғқнҷң мҠөкҙҖмқ„ мң м§Җн•ҳлҠ” кІғмқҙ мҡ°м„ мқҙлӢӨ.
-

-

-

40лҢҖ мқҙмғҒ мӨ‘мһҘл…„мёөмқҙ лҗҳл©ҙ кё°мЎҙм—җ 비н•ҙ мӮҙмқҙ лҚ” мһҳ м°Ңкі , мһҳ л№ м§Җм§Җ м•ҠлҠ”лӢӨ. мқҙмң к°Җ лӯҳк№Ң? кё°мҙҲлҢҖмӮ¬лҹүмқҙ мӨ„м–ҙл“ңлҠ” кІҢ к·јліё мӣҗмқёмқҙлӢӨ. мқҙлЎң мқён•ҙ к°ҷмқҖ м—ҙлҹүмқ„ м„ӯм·Ён•ҙлҸ„ мҶҢ비лҗң нӣ„ лӮЁлҠ” кІҢ лҚ” л§Һ아진лӢӨ. 40лҢҖ нӣ„л°ҳ мқҙнӣ„ м„ұнҳёлҘҙлӘ¬мқҙ кёүкІ©н•ҳкІҢ мӨ„м–ҙл“ңлҠ” кІғлҸ„ мӣҗмқёмқҙлӢӨ. м„ұнҳёлҘҙлӘ¬мқҖ лӘём—җ м§Җл°©мқҙ мҢ“мқҙм§Җ м•ҠлҸ„лЎқ мһ‘мҡ©н•ҙ мӮҙмқҙ м°Ңм§Җ м•ҠкІҢ н•ңлӢӨ. л”°лқјм„ң мӨ‘мһҘл…„мёөмқҖ к·ёл“Өл§Ңмқҳ мІҙмӨ‘ к°җлҹүлІ•мқҙ н•„мҡ”н•ҳлӢӨ. в—Үл§Өмқј м•Ҫк°„ л•Җ лӮ м •лҸ„лЎң кұ·лҠ” л“ұ мҡҙлҸҷн•ҙм•ј мҡҙлҸҷмқҖ м•Ҫн•ң к°•лҸ„лЎң мһҗмЈј н•ҳлҠ” кІҢ мўӢлӢӨ. мӨ‘мһҘл…„мёөмқҖ нҷңлҸҷлҹүмқҙ м Ғкі , кіЁлӢӨкіөмҰқВ·лӢ№лҮЁлі‘ л“ұмқ„ м•“кі мһҲлҠ” кІҪмҡ°к°Җ л§Һм•„м„ң л¬ҙмһ‘м • мҡҙлҸҷн•ҳл©ҙ мӢ¬нҸҗкё°лҠҘВ·нҳҲм••В·нҳҲлӢ№В·кҙҖм Ҳкё°лҠҘ л“ұм—җ л¬ём ңк°Җ мғқкёё мҲҳ мһҲлӢӨ. л§Өмқј м•Ҫк°„ л•Җмқҙ лӮ м •лҸ„лЎң кұ·кұ°лӮҳ, мҡҙлҸҷ кё°кө¬лҘј мқҙмҡ©н•ҙ 10~20분 м •лҸ„ мҡҙлҸҷн•ҳлҠ” кІҢ м ҒлӢ№н•ҳлӢӨ. лІ„мҠӨлӮҳ м§Җн•ҳмІ мқ„ нғҲ л•ҢлҠ” к°Җкёүм Ғ м„ңкі , м—ҳлҰ¬лІ мқҙн„° лҢҖмӢ кі„лӢЁмқ„ мқҙмҡ©н•ҙ м—ҙлҹүмқ„ мҶҢлӘЁн•ҳлҠ” л…ёл Ҙмқ„ кё°мҡём—¬м•ј н•ңлӢӨ. мқҢмӢқ м„ӯм·ЁлҹүмқҖ мқҙм „ліҙлӢӨ 500гҺү м •лҸ„ мӨ„мқҙкі , к·јмңЎлҹү мң м§ҖлҘј мң„н•ҙ лӢЁл°ұм§Ҳмқҙ л§Һмқҙ л“ мҪ©, л‘җл¶Җ, мӮҙмҪ”кё° л“ұмқ„ мұҷкІЁ лЁ№лҠ” кІҢ мўӢлӢӨ. 1мқј лӢЁл°ұм§Ҳ м„ӯм·ЁлҹүмқҖ кі кё°лҘј кё°мӨҖмңјлЎң мІҙмӨ‘ 1гҺҸ лӢ№ 0.8~1gмқҙ м ҒлӢ№н•ҳлӢӨ.кё°мҙҲлҢҖмӮ¬лҹүмқҙ нҒ° мІҙм§ҲлЎң л°”кҫёлҠ” л…ёл ҘлҸ„ н•„мҲҳлӢӨ. мқҙлҘј мң„н•ҙм„ңлҠ” н•ҳлЈЁ 6~8мӢңк°„ 충분н•ң мҲҳл©ҙмқ„ м·Ён•ҳкі мҠӨнҠёл Ҳм№ӯмқ„ н•ҳлҠ” кІҢ лҸ„мӣҖмқҙ лҗңлӢӨ. нҠ№нһҲ м„ұмһҘнҳёлҘҙлӘ¬мқҙ мһҳ 분비лҗҳлҠ” мһҗм •~мғҲлІҪ 2мӢңм—җ мҲҷл©ҙмқ„ м·Ён•ҳлҠ” кІҢ мӨ‘мҡ”н•ҳлӢӨ. мҲҷл©ҙ нӣ„ мҠӨнҠёл Ҳм№ӯмқ„ н•ҳл©ҙ мӮ°мҶҢк°Җ лҮҢмҷҖ л§җмҙҲмЎ°м§Ғм—җ кіЁкі лЈЁ м „лӢ¬лҗҳкі , к·јмңЎкіј лӮҙмһҘкё°кҙҖмқҳ мӣҖм§Ғмһ„мқҙ нҷңм„ұнҷ”лҸј лҢҖмӮ¬к°Җ нҷңл°ңн•ҙ진лӢӨ. мІҙмҳЁмқ„ лҶ’мқҙкі нҳҲм•ЎмҲңнҷҳмқ„ мӣҗнҷңн•ҳкІҢ л§Ңл“ңлҠ” кІғлҸ„ мӨ‘мҡ”н•ҳлӢӨ. мІҙмҳЁмқҙ 1лҸ„ мҳ¬лқјк°Җл©ҙ лӘёмқҳ мғқнҷ”н•ҷм Ғ л°ҳмқ‘мқҙ 10% м •лҸ„ лҶ’м•„м ё лҢҖмӮ¬к°Җ нҷңл°ңн•ҙм§Җкі , нҳҲм•ЎмҲңнҷҳмқҙ мһҳ лҗҳл©ҙ мІҙм§Җл°© 분н•ҙк°Җ л№ лҘҙкІҢ мқҙлӨ„진лӢӨ. н•ҳлЈЁ 20~30분간 мқјкҙ‘мҡ•мқ„ н•ҳкі , л°ҳмӢ мҡ•В·мЎұмҡ•мқ„ л§Өмқј 15분씩 н•ҳлҠ” кІғлҸ„ мўӢлӢӨ.в—Үнҷ”мһҘмӢӨ нҡҹмҲҳ лҠҳм—ҲлӢӨл©ҙ, мӮҙ л№ м§ҖлҠ” мӢ нҳё мӮҙмқҙ л№ м§Җкі мһҲмқ„ л•Ң лӘём—җ лӮҳнғҖлӮҳлҠ” мӢ нҳёл“Өмқҙ мһҲлӢӨ. лҢҖн‘ңм Ғмқё кІғмқҙ нҸүмҶҢ мўӢм•„н•ҳл“ мқҢмӢқмқҙ к°‘мһҗкё° мһҗк·№м ҒмңјлЎң лҠҗк»ҙм§ҖлҠ” кІғмқҙлӢӨ. лӢӨмқҙм–ҙнҠё м „м—җлҠ” л§өкі , м§ңкі , лӢЁл§ӣмқҙ лҠҗк»ҙм§ҖлҠ” мһҗк·№м Ғмқё мқҢмӢқм—җ кёёл“Өм–ҙм ё мһҲлҠ” кІҢ ліҙнҶөмқҙлӢӨ. мқҙлҘј 'лҜёк°ҒмӨ‘лҸ…'мқҙлқјкі лҸ„ л¶ҖлҘҙлҠ”лҚ°, нҠ№м • л§ӣмқ„ м„ нҳён•ҙ к·ё л§ӣмқ„ кі„мҶҚ м°ҫлҠ” нҳ„мғҒмқ„ л§җн•ңлӢӨ. лҜёк°ҒмӨ‘лҸ…мқҙ мӢ¬н•ҙм§Җл©ҙ н•ҙлӢ№ л§ӣм—җ мқҳмЎҙн•ҳкІҢ лҗҳл©°, м җм җ лӮҙм„ұмқҙ мғқкІЁ к°•н•ң мһҗк·№мқ„ мӣҗн•ҳкІҢ лҗңлӢӨ. м–өм§ҖлЎң лҒҠмңјл Өкі н•ҙлҸ„ кёҲлӢЁ мҰқмғҒмңјлЎң кіјмһүм„ӯм·ЁлҘј л¶ҖлҘҙкі , кІ°көӯ 비л§ҢмңјлЎң мқҙм–ҙм§Ҳ мҲҳл°–м—җ м—ҶлӢӨ. лҜёк°ҒмӨ‘лҸ…мқ„ к°ңм„ н•ҳкё° мң„н•ҙм„ңлҠ” л°ҳлҢҖлҗҳлҠ” л§ӣмқ„ лЁ№м–ҙм•ј н•ңлӢӨ. лӢЁл§ӣмқ„ м„ нҳён•ңлӢӨл©ҙ лӢ№м§ҖмҲҳк°Җ лӮ®мқҖ мқҢмӢқмқ„ м°ҫкі , м§ л§ӣм—җ мӨ‘лҸ…лҗҗлӢӨл©ҙ мұ„мҶҢлҘј лЁјм Җ лЁ№м–ҙ лӮҳнҠёлҘЁ л°°м¶ңмқ„ лҸ„мҷҖм•ј н•ңлӢӨ. лӢӨмқҙм–ҙнҠё мӢңмһ‘ м „ліҙлӢӨ нҷ”мһҘмӢӨм—җ к°ҖлҠ” нҡҹмҲҳк°Җ лҠҳкі , л•Җмқҙ л§Һмқҙ лӮҳлҠ” кІғлҸ„ лӢӨмқҙм–ҙнҠёк°Җ м„ұкіөм ҒмңјлЎң 진н–үлҗҳкі мһҲлӢӨлҠ” мӢ нҳёлӢӨ. к°‘мһҗкё° мҶҢліҖлҹүкіј л•Җмқҙ лҠҳм–ҙлӮҳлҠ” кІғмқҖ к·ёлҸҷм•Ҳ 축м Ғлҗң л…ёнҸҗл¬јмқҙ мӣҗнҷңн•ң мӢ 진лҢҖмӮ¬лЎң л°°м¶ңлҗҳкі мһҲлӢӨлҠ” лң»мқҙлӢӨ. мҶҢліҖлҹүмқҙ лҠҳм–ҙлӮң кІғмқҖ л¬јмқ„ мһҳ л§ҲмӢңкі мһҲлӢӨлҠ” мӢ нҳёмқј мҲҳлҸ„ мһҲлӢӨ. л¬јмқҖ мӢ мІҙмқҳ мӢ 진лҢҖмӮ¬лҘј л№ лҘҙкІҢ л§Ңл“Өм–ҙ м§Җл°©мқ„ нғңмҡ°лҠ” лҚ° лҸ„мӣҖмқ„ мӨҖлӢӨ. лӢӨмқҙм–ҙнҠё мӨ‘м—җ л§Ҳм…”м•ј н•ҳлҠ” м Ғм • мҲҳ분 м„ӯм·ЁлҹүмқҖ н•ҳлЈЁм—җ 1.5L м •лҸ„лӢӨ. м°Ёк°Җмҡҙ л¬јмқ„ лІҢм»ҘлІҢм»Ҙ л§ҲмӢңкё°ліҙлӢӨлҠ”, лҜёмҳЁмҲҳлҘј нӢҲнӢҲмқҙ л§ҲмӢңлҠ” кІҢ мўӢлӢӨ. л°ҳлҢҖлЎң лӢӨмқҙм–ҙнҠё мӨ‘ лҢҖліҖмқҙ л”ұл”ұн•ҙм§Җкұ°лӮҳ, ліҖ비к°Җ мӢ¬н•ҙ진лӢӨл©ҙ л¬јмқҙ л¶ҖмЎұн•ҳлӢӨлҠ” мқҳлҜёлӢӨ. мқҙл•ҢлҠ” 충분н•ң л¬јмқ„ л§Ҳм…”мЈјлҠ” кІғкіј н•Ёк»ҳ мұ„мҶҢ, кіјмқј л“ұ мӢқмқҙ섬мң к°Җ л§Һмқҙ л“ мқҢмӢқмқ„ лЁ№лҠ” кІҢ мўӢлӢӨ.

![[л°ҖлӢ№365 л ҲмӢңн”ј] кІЁмҡёмІ мһ…л§ӣ лҸӢмҡ°лҠ”, м«„к№ғ м§ӯмЎ°лҰ„ кј¬л§ү비빔л°Ҙ!](https://health.chosun.com/site/data/thumb_dir/2022/01/13/2022011301524_0_thumb.jpg)

















