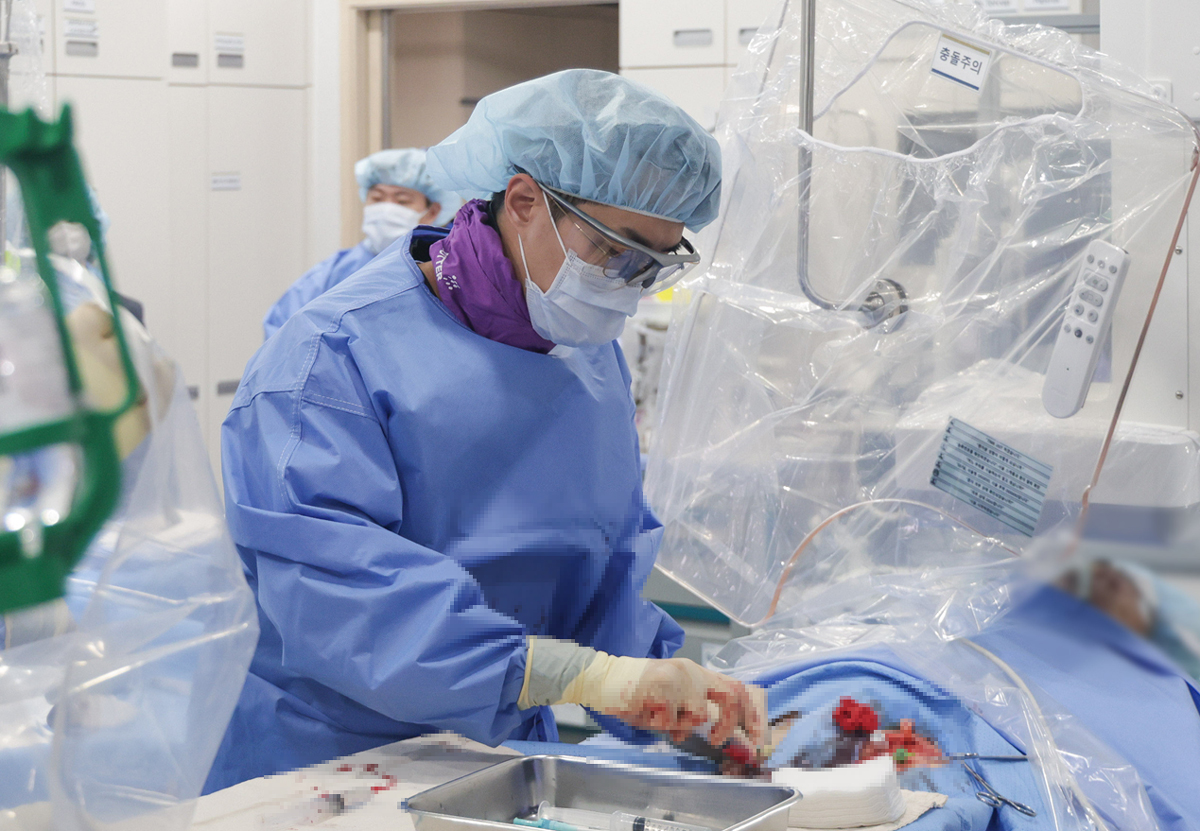
초고령사회로 진입하면서 심장 판막질환 환자도 빠르게 늘고 있다. 특히 좌심실과 대동맥 사이 판막이 제대로 열리지 않는 ‘대동맥판막협착증’은 대표적인 노인성 심장질환이다. 환자 수는 2022년 기준 2만1000여 명으로, 2010년 대비 4배 이상 증가했다.
판막이 좁아지면 심장은 더 강하게 수축해야 하고, 병이 진행되면 숨참·흉통·실신 등이 나타난다. 경희대병원 심장내과 이진호 교수는 “대동맥판막협착증은 예후가 좋지 않아 숨참이 나타나면 3년, 실신은 2년 내 사망 위험이 크게 높아진다”고 말했다.
◇가슴 열지 않는 ‘타비시술’… 문제는 난이도
대동맥판막협착증은 약물 치료가 어려워 판막 교체가 필요하다. 가슴을 열고 직접 손상된 판막을 제거하고 인공판막을 삽입하는 수술이 근본적인 치료법으로 통해왔다. 다만 가슴을 절개하는 과정에서 분리한 뼈가 잘 붙지 않아 고령 환자에게는 큰 부담이었다. 이를 극복하기 위해 개발된 게 타비시술(경피적 대동맥판막치환술, TAVI)이다. 허벅지 동맥을 통해 카테터를 넣은 다음 대동맥판막까지 접근시켜 생체 조직으로 만든 인공 판막을 삽입하는 과정이다. 가슴을 열지 않아도 되고 인공 심폐기 사용 시간도 짧아 기저질환이 동반한 초고령자에게도 적용할 수 있다.
판막이 좁아지면 심장은 더 강하게 수축해야 하고, 병이 진행되면 숨참·흉통·실신 등이 나타난다. 경희대병원 심장내과 이진호 교수는 “대동맥판막협착증은 예후가 좋지 않아 숨참이 나타나면 3년, 실신은 2년 내 사망 위험이 크게 높아진다”고 말했다.
◇가슴 열지 않는 ‘타비시술’… 문제는 난이도
대동맥판막협착증은 약물 치료가 어려워 판막 교체가 필요하다. 가슴을 열고 직접 손상된 판막을 제거하고 인공판막을 삽입하는 수술이 근본적인 치료법으로 통해왔다. 다만 가슴을 절개하는 과정에서 분리한 뼈가 잘 붙지 않아 고령 환자에게는 큰 부담이었다. 이를 극복하기 위해 개발된 게 타비시술(경피적 대동맥판막치환술, TAVI)이다. 허벅지 동맥을 통해 카테터를 넣은 다음 대동맥판막까지 접근시켜 생체 조직으로 만든 인공 판막을 삽입하는 과정이다. 가슴을 열지 않아도 되고 인공 심폐기 사용 시간도 짧아 기저질환이 동반한 초고령자에게도 적용할 수 있다.
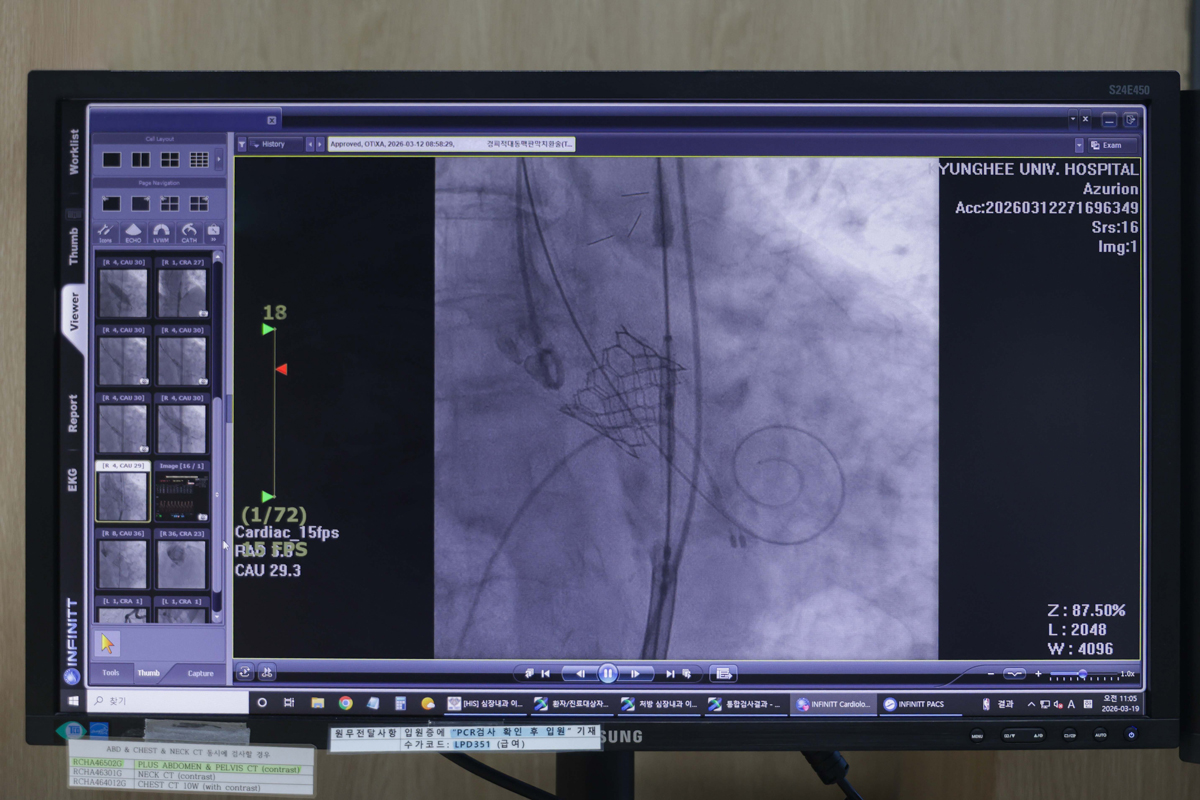
다만 시술 난도가 높다. 사용하는 기구 자체가 크고, 시술 중 예기치 못한 합병증이 발생할 가능성이 있다. 예를 들어 인공 판막을 펼치는 과정에서 관상동맥을 막거나, 대동맥이 손상되는 경우가 드물게 있다. 이런 상황은 즉각적인 대응이 필요해 숙련된 의료진과 대응 체계가 필수다. 종합병원 중에서도 규모가 큰 의료기관들만 시행하는 것도 이 때문이다.
◇“합병증 발생 시 수술 전환”
경희대병원은 지난 2월 초고령·고위험 환자를 대상으로 한 타비시술 다학제 협진 체계를 본격 가동했다. 시술의 성패를 좌우하는 핵심 요소로 심장내과, 흉부외과, 영상의학과, 마취과가 참여하는 다학제 협진을 전면에 내세우며, 고난도 시술의 안전성을 끌어올리고 있다. 단순히 여러 과가 ‘의견을 주고받는 것’이 아니라 환자 한 명을 놓고 각 과가 역할을 나눠 동시에 개입하는 구조에 가깝다. 우선 시술 전 단계에서 심장내과는 흉부외과는 질환의 중증도와 시술 필요성을 판단한다. 영상의학과는 CT(컴퓨터단층촬영)를 기반으로 판막 주변 구조, 칼슘 분포, 혈관 접근 가능성을 분석한다. 마취과는 환자의 전신 상태와 마취 리스크를 평가한다. 이 과정을 통해 ‘환자에게 어떤 치료가 가장 안전한지’를 팀 단위로 결정한다.
이러한 협진의 강점은 ‘응급 상황’에서 두드러진다. 타비 시술은 비교적 덜 침습적이지만, 드물게 관상동맥 폐색이나 대동맥 파열 같은 치명적 합병증이 발생한다. 판막 주변에 쌓인 석회화 조직이 날카로운 형태일 경우, 판막을 펼치는 과정에서 혈관 벽을 찢을 수 있다. 이 경우 사실상 즉각적인 수술 외에는 대안이 없다. 이진호 교수는 “시술 중 합병증이 발생하면 바로 수술로 전환해야 하는 상황이 있다”며 “흉부외과와 수술팀이 즉시 대응할 수 있도록 준비돼 있는 것이 환자 안전을 지키는 데 매우 중요하다”고 말했다.
◇초고위험군도… “치료 포기 환자 줄인다”
이 같은 시스템은 고령·고위험 환자 비중이 높은 경희대병원에서 더욱 큰 의미를 갖는다. 실제 이 병원에서 타비 시술을 받은 환자들의 평균 연령은 80대 중반으로, 수술 위험도가 높은 환자가 대부분이다. 먼저 시작한 상급종합병원들보다 시술 건수는 적지만 상대적으로 더 위험한 환자들을 ‘성공적’으로 치료하고 있다. 실제 수술 위험도가 높아 치료가 쉽지 않았던 93세 여성 환자도 타비시술로 회복했다. 이 환자는 고령과 기저질환으로 수술 시 사망 위험을 나타내는 STS 점수가 17점에 달하는 초고위험군이었지만, 심장 구조와 전신 상태를 종합적으로 분석한 결과 시술이 더 안전하다고 판단됐다. ▲조영제 사용 최소화 ▲시술 시간 단축 ▲혈관 접근 방식 조정 등 환자 맞춤형 전략을 수립해 시술을 진행했고, 큰 합병증 없이 마무리됐다. 이후 환자는 빠르게 회복해 보행이 가능할 정도로 상태가 호전됐다.
이진호 교수는 “다학제 협진을 통해 고령이거나 위험도가 높아 치료를 포기해야 했던 환자에게 기회를 제공할 수 있게 됐다”며 “연간 40건 이상의 시술과 사망률 0%를 목표로 하고 있으며 향후에는 하이브리드 시술 환경 구축 등 인프라를 확대해 보다 복잡한 구조적 심장질환 치료까지 영역을 넓힐 계획”이라고 말했다.
◇“합병증 발생 시 수술 전환”
경희대병원은 지난 2월 초고령·고위험 환자를 대상으로 한 타비시술 다학제 협진 체계를 본격 가동했다. 시술의 성패를 좌우하는 핵심 요소로 심장내과, 흉부외과, 영상의학과, 마취과가 참여하는 다학제 협진을 전면에 내세우며, 고난도 시술의 안전성을 끌어올리고 있다. 단순히 여러 과가 ‘의견을 주고받는 것’이 아니라 환자 한 명을 놓고 각 과가 역할을 나눠 동시에 개입하는 구조에 가깝다. 우선 시술 전 단계에서 심장내과는 흉부외과는 질환의 중증도와 시술 필요성을 판단한다. 영상의학과는 CT(컴퓨터단층촬영)를 기반으로 판막 주변 구조, 칼슘 분포, 혈관 접근 가능성을 분석한다. 마취과는 환자의 전신 상태와 마취 리스크를 평가한다. 이 과정을 통해 ‘환자에게 어떤 치료가 가장 안전한지’를 팀 단위로 결정한다.
이러한 협진의 강점은 ‘응급 상황’에서 두드러진다. 타비 시술은 비교적 덜 침습적이지만, 드물게 관상동맥 폐색이나 대동맥 파열 같은 치명적 합병증이 발생한다. 판막 주변에 쌓인 석회화 조직이 날카로운 형태일 경우, 판막을 펼치는 과정에서 혈관 벽을 찢을 수 있다. 이 경우 사실상 즉각적인 수술 외에는 대안이 없다. 이진호 교수는 “시술 중 합병증이 발생하면 바로 수술로 전환해야 하는 상황이 있다”며 “흉부외과와 수술팀이 즉시 대응할 수 있도록 준비돼 있는 것이 환자 안전을 지키는 데 매우 중요하다”고 말했다.
◇초고위험군도… “치료 포기 환자 줄인다”
이 같은 시스템은 고령·고위험 환자 비중이 높은 경희대병원에서 더욱 큰 의미를 갖는다. 실제 이 병원에서 타비 시술을 받은 환자들의 평균 연령은 80대 중반으로, 수술 위험도가 높은 환자가 대부분이다. 먼저 시작한 상급종합병원들보다 시술 건수는 적지만 상대적으로 더 위험한 환자들을 ‘성공적’으로 치료하고 있다. 실제 수술 위험도가 높아 치료가 쉽지 않았던 93세 여성 환자도 타비시술로 회복했다. 이 환자는 고령과 기저질환으로 수술 시 사망 위험을 나타내는 STS 점수가 17점에 달하는 초고위험군이었지만, 심장 구조와 전신 상태를 종합적으로 분석한 결과 시술이 더 안전하다고 판단됐다. ▲조영제 사용 최소화 ▲시술 시간 단축 ▲혈관 접근 방식 조정 등 환자 맞춤형 전략을 수립해 시술을 진행했고, 큰 합병증 없이 마무리됐다. 이후 환자는 빠르게 회복해 보행이 가능할 정도로 상태가 호전됐다.
이진호 교수는 “다학제 협진을 통해 고령이거나 위험도가 높아 치료를 포기해야 했던 환자에게 기회를 제공할 수 있게 됐다”며 “연간 40건 이상의 시술과 사망률 0%를 목표로 하고 있으며 향후에는 하이브리드 시술 환경 구축 등 인프라를 확대해 보다 복잡한 구조적 심장질환 치료까지 영역을 넓힐 계획”이라고 말했다.
이 기사와 관련기사