РЬБнМї БтРкРЧ уцИэРЧПРќ
БшОШАњКДПј ИСИЗКДПј БшУЖБИ БГМі
ЁЎИіРЬ УЕГЩРЬИщ ДЋРЬ БИЙщГЩЁЏРЬЖѕ ИЛУГЗГ 100ММ НУДыПЁ АЁРх СпПфЧб РхБтЗЮ ВХШїДТ АЭРЬ ЙйЗЮ ДЋРЬДй. АэЗЩШ НУДыАЁ ЕЧИщМ ШВЙнКЏМКЁЄДчДЂИСИЗКДСѕ ААРК ЁЎНЧИэ(уїйЅ) СњШЏЁЏРЬ ДУОю ЁЎАЧА РхМіЁЏРЧ КЙКДРЬ ЕЧАэ РжДй. НЧИэПјРЮ 1РЇРЮ ШВЙнКЏМКАњ 2РЇРЮ ДчДЂИСИЗКДСѕРЛ ЦїЧдЧи АњАХ НЧИэРЧ ПјРЮСњШЏРЬОњДј ЙщГЛРх, ГьГЛРхБюСіЁІ. ГыРЮМК ОШСњШЏРК НУОпГЊ НУЗТПЁ УЕУЕШї ПЕЧтРЛ ЙЬФЁБт ЖЇЙЎПЁ ЙЋНЩФк СіГЊФЁДТ АцПьАЁ РћСі ОЪДй. ЕћЖѓМ 40Ды РЬШФКЮХЭДТ ОШАЫСј Ею ДЋПЁ АќНЩРЛ АЁСЎОп ЧбДй. ШВЙнКЏМК, ДчДЂИСИЗКДСѕ Ею ГыРЮМК ОШСњШЏРЧ БЧРЇРк БшОШАњКДПј ИСИЗКДПј БшУЖБИ БГМіПЁАд, ДЋ АЧААњ ГыРЮМК ОШСњШЏРЧ И№Еч АЭПЁ ДыЧи ЕщОњДй.

БшУЖБИ БГМі
СпОгДыЧаБГ РЧАњДыЧа СЙОїЧЯАэ БшОШАњКДПј ОШАњАњРхРЛ ПЊРгЧпДй. ЧіРч БшОШАњКДПј БтШЙНЧРх, ЧбБЙИСИЗЧаШИ КИЧшРЬЛчРЬДй. ПЌАЃ Ор 400АЧРЧ ИСИЗМіМњАњ 450 АЧРЧ ЙщГЛРхМіМњРЛ С§ЕЕЧЯАэ РжДй. БшОШАњКДПј ЗЙСіДјЦЎ 1Бт УтНХРЬИч, БшОШАњКДПјПЁ ИСИЗСњШЏ СјЗсИІ СЄТјНУХВ ИСИЗ КаОпРЧ ДыАЁ БшСОПь ИСИЗКДПјРхПЁАд ЙшПќДй. БшУЖБИ БГМіДТ ЁЎРЧЛчДТ РќЙЎАЁРЬАэ, РќЙЎАЁДТ АњСЄЕЕ СпПфЧЯСіИИ АсАњАЁ Дѕ СпПфЧЯДйЁЏЖѓДТ МвНХРЛ АЁСіАэ РжДй. ЦђМв РќАјРЧЕщПЁАдЕЕ ЁАПНЩШї ЧЯДТ АЭЕЕ СпПфЧЯСіИИ УжМБРЧ АсАњИІ ИИЕщОюОп ЧбДй. ЖЧЧб МіМњЧЯБт РќКИДй ИјЧб Дѕ ГЊЛл АсАњАЁ ПЙЛѓЕЩ АцПь МіМњРЛ ЧЯИщ ОШ ЕШДйЁБАэ АСЖЧбДй. ЧіРч ИСИЗСњШЏРЧ ЛѕЗЮПю ФЁЗсЙ§РЮ РЮАјИСИЗ, РЏРќРкФЁЗс, СйБтММЦїФЁЗс ЕюПЁ ДыЧи ПЌБИЧЯАэ РжДй.
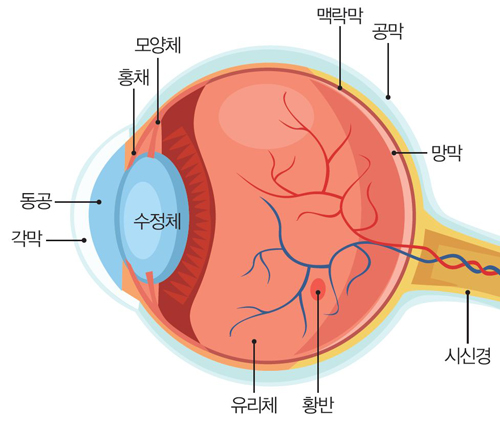
ГыРЮМК ОШСњШЏРЬЖѕ?
ГЊРЬАЁ ЕщИщ ДУОюГЊДТ ОШСњШЏПЁДТ ЙщГЛРх, ГьГЛРх, ШВЙнКЏМК, ДчДЂИСИЗКДСѕРЬ РжДй. ЙщГЛРхРК ДЋРЧ МіСЄУМЕЕАЁ ГыШЗЮ РЮЧи МіСЄУМРЧ ДмЙщСњ МККаРЬ КЏЧЯИщМ ШЅХЙЧиСј ЛѓХТРЬДй.
ГьГЛРхРК ДЋ Мг ОаЗТ(ОШОа)РЧ ЛѓНТРИЗЮ РЮЧи НУНХАцРЬ ДИЎАХГЊ ЧїОз АјБоПЁ РхОжАЁ Л§Ам НУНХАцРЬ ИСАЁСіИщМ НУОпРхОжАЁ РЯОюГЊДТ КДРЬДй. ЧГМБ ОШПЁ АјБтАЁ ВЫ Тї РжДТЕЅ АјБтИІ АшМг ГжРИИщ ЧГМБРЬ ОуОЦСіДй ХЭСіДТ АЭУГЗГ, ОШОаРЬ ГєОЦСіИщ НУНХАцРЬ АЁДУОюСіАэ ОрЧиСіДйАЁ ИСАЁСіБт НБДй.
ШВЙнКЏМКРК ГыШЗЮ РЮЧи ДЋ ОШТЪ ИСИЗ СпНЩКЮПЁ РЇФЁЧб ШВЙнКЮПЁ КЏШАЁ Л§БтИщМ НУЗТРхОжИІ РЏЙпЧЯДТ СњШЏРЬДй. ШВЙнРЬЖѕ ДЋРЧ ОШТЪ ИСИЗРЧ СпНЩКЮПЁ РЇФЁЧб НХАцСЖСїРИЗЮ, НУММЦїРЧ ДыКЮКаРЬ РЬАїПЁ РжОю НУЗТПЁ СпПфЧб ПЊЧвРЛ ЧбДй.
ДчДЂИСИЗКДСѕРК ДчДЂКДПЁ РЧЧб ИЛУЪМјШЏРхОжЗЮ ДЋРЧ ИСИЗПЁ ЙпЛ§Чб ЧеКДСѕРЛ ИЛЧбДй. ДчДЂКДРЬ Л§БтИщ ИЛУЪНХАцПЁ МјШЏРхОжАЁ Л§БтИщМ ИСИЗРЧ ЧїАќРЬ НБАд ХЭСіАэ, ГєРК ДчРЬ ЦїЧдЕШ ЧїОзРЬ ШъЗЏ ЕщОюАЃДй. РЬ ЖЇЙЎПЁ ИСИЗРЧ ЙЬМММјШЏПЁ РхОжАЁ Л§Ам ЧїАќАњ СЖСїРЬ МеЛѓЕХ ШВЙнКЏМКРЬ Л§БфДй. ШВЙнРЬ МеЛѓЕЧИщ НЧИэРИЗЮ РЬОюСњ Мі РжДй.
ГыОШПЁ ДыЧб РЯЙн БУБнСѕ
ГыОШРК 40Ды СпШФЙнРЬ ЕЧИщ ДЉБИПЁАдГЊ ПРДТ АЧАЁПф?
Гз. БзЗИНРДЯДй. РЧЧаРћРИЗЮ ГыОШРК 40Ды СпШФЙнПЁ НУРлЕЫДЯДй. РЯКЮДТ 30Ды ШФЙнКЮХЭ НУРлЕЧБтЕЕ ЧеДЯДй. Ие АїПЁ РжДТ ЛчЙАРЛ ЙйЖѓКИДйАЁ БйАХИЎРЧ ЛчЙАРЛ КИАд ЕЧИщ ПьИЎ ДЋРК БМР§ЗТРЛ СѕАЁНУФб МБИэЧб ЛѓРЛ ОђРИЗСДТ ГыЗТРЛ ЧЯАд ЕЧДТЕЅ РЬИІ ЁЎСЖР§ЁЏРЬЖѓАэ ЧеДЯДй. ЛчЖїРЧ ОШБИАЁ БйАХИЎРЧ ЛчЙАРЛ КИАэРк СЖР§РЛ ЧЯАд ЕЧИщ И№ОчУМ(МіСЄУМРЧ БМР§ЗТРЛ СЖР§ЧЯДТ БйРА)АЁ МіУрЧЯАэ МіСЄУМАЁ ЕЮВЈПіСіИщМ БМР§ЗТРЬ СѕАЁЧеДЯДй. РЬ АњСЄРЛ ХыЧи БйАХИЎ ЛчЙАПЁ УЪСЁРЛ МБИэШї ИТУпАд ЕЧСіИИ, ГЊРЬАЁ ЕщОю И№ОчУМРЧ БйЗТАњ МіСЄУМРЧ ХКЗТРЬ ЖГОюСіИщ СЖР§ЗТРЬ ОрЧиСЎМ БйАХИЎРЧ ЛчЙАРЬ ШхИЎАд КИРдДЯДй. РЬДТ СЄЛѓРћРЮ ГыШ ЧіЛѓРЧ РЯСОРИЗЮ АЧАЧб МКРЮРЬЖѓАэ ЧвСіЖѓЕЕ 40ДыИІ РќШФЧЯПЉ УГРН ГыОШРЛ РЮСіЧЯАд ЕЫДЯДй. АГРЮИЖДй ЙпЛ§ НУБт ЖЧДТ СјЧрРЧ ТїРЬДТ РжРЛ Мі РжНРДЯДй. ГыОШРЧ ДыЧЅРћРЮ СѕЛѓРК БйАХИЎ ЛчЙАРЬ ШхИДЧЯАд КИРЬАэ, УЅРЬГЊ НХЙЎРЛ РЬРќКИДй ИжИЎ ГѕАэ КИАд ЕЧИч, УЅРЛ РаРЛ ЖЇ ДЋРЬ НБАд ЧЧЗЮЧиСіАХГЊ ЕЮХыРЬ Л§БтДТ АЭ ЕюРдДЯДй.
НКИЖЦЎЦљРЧ РцРК ЛчПы ЖЇЙЎПЁ РўРК ГыОШ РЮБИАЁ ДУОюГДйДТ СжРхРЬ РжНРДЯДй. БГМіДдРЧ РЧАпРКПф?
Гз. ОюДР СЄЕЕ ЧеДчЧб СжРхРЬЖѓАэ Л§АЂЧеДЯДй. ЛчЖїРЬ БйАХИЎРЧ ЛчЙАПЁ УЪСЁРЛ МБИэЧЯАд ИТУпДТ АЭРК ДЋРЧ И№ОчУМГЊ МіСЄУМАЁ БфРхЧиОп Чв Мі РжДТ РЯРдДЯДй. ПфСђ РўРК ММДыУГЗГ НКИЖЦЎЦљАњ ФФЧЛХЭ Ею БйАХИЎ ЛчЙАРЛ С§СпЧиМ ЕщПЉДйКИДТ РЯПЁ РхНУАЃ ГыУтЕЧИщ ДЋРЧ БфРх ЛѓХТАЁ ЧЪПф РЬЛѓРИЗЮ РЏСіЕХОп ЧеДЯДй. 2016Гт ЙпЧЅЕШ Чб МГЙЎСЖЛчПЁ ЕћИЃИщ ПьИЎ БЙЙЮРЧ ЧЯЗч ЦђБе НКИЖЦЎЦљ ЛчПыНУАЃРК Ор 3НУАЃРЬЖѓАэ ЧеДЯДй. РЬУГЗГ БйАХИЎИІ С§СпЧиМ КИДТ РЯПЁ РхНУАЃ, РхБтАЃ ГыУтЕЧДй КИИщ РЯТя И№ОчУМРЧ БйЗТРЬГЊ МіСЄУМРЧ ХКЗТРЬ ЖГОюСіАэ ГыШАЁ ЛЁЖѓСЎ РўРК ГыОШРЬ ПУ Мі РжНРДЯДй.
НКИЖЦЎЦљПЁМ ГЊПРДТ УЛЛіБЄРЬ ДЋ АЧАРЛ ЧиФЃДйДТ РЬРЏЗЮ УжБй УЛЛіБЄРЛ ТїДмЧЯДТ ОШАц ЕюРЬ ГЊПРАэ РжНРДЯДй. УЛЛіБЄРЬ СЄИЛ ДЋПЁ СССі ОЪРК АЧАЁПф?
КћРК ЦФРхПЁ ЕћЖѓ РкПмМБ, АЁНУБЄМБ, РћПмМБРИЗЮ ГЊД Мі РжДТЕЅПф. УЛЛіБЄРК АЁНУБЄМБ Сп ЧЯГЊЗЮ, 380~500nmРЧ ЦФРхРЛ АЎДТ КћРдДЯДй. АЁНУБЄМБ СпПЁМ АЁРх ТЊРК ЦФРхАњ ХЋ ПЁГЪСіИІ АЁСіАэ РжНРДЯДй. УЛЛіБЄРК ХТОчКћПЁЕЕ СИРчЧЯИч, ПьИЎАЁ ШчШї ЛчПыЧЯДТ ФФЧЛХЭ И№ДЯХЭГЊ НКИЖЦЎЦљ, TV ЕюПЁМЕЕ СжЗЮ ЙпЛ§ЧеДЯДй. ГЗНУАЃ ЕПОШ ХТОчРЛ ХыЧиМ ЙоАд ЕЧДТ УЛЛіБЄРК Л§УМИЎЕыРЛ РЏСіНУФбСжИч, С§СпЕЕИІ ГєПЉСжАэ, БтОяЗТАњ РЮСіДЩЗТРЛ ЧтЛѓНУФбСиДйАэ ЧеДЯДй. ЧЯСіИИ, ОюЕЮПю АїПЁМ ШЄРК ДЪРК ЙуПЁ ФФЧЛХЭ И№ДЯХЭГЊ НКИЖЦЎЦљ, TV ЕюПЁМ ГЊПРДТ УЛЛіБЄПЁ ПРЗЁ ГыУтЕЧИщ ИсЖѓХфДб КаКёАЁ БГЖѕЕЧОю Л§ШАИЎЕыРЬ ИСАЁСіДТ АЭРК ЙАЗа ОШБИАЧСЖСѕ, ДЋРЧ ЧЧЗЮ, ХыСѕ БзИЎАэ НЩЧб АцПь ИСИЗРЧ МеЛѓРЬГЊ ШВЙнКЏМКБюСіЕЕ РЏЙпЧв Мі РжНРДЯДй. ЕћЖѓМ ОюЕЮПю ЙцОШПЁМ РхНУАЃ TVИІ НУУЛЧЯАХГЊ НКИЖЦЎЦљРЛ РхНУАЃ ЛчПыЧЯДТ АЭРК ЧЧЧиОп ЧеДЯДй.
ДЋРЛ ДФСі ОЪАд ЧЯБт РЇЧи, ДЋРЛ ОюЖЛАд КИШЃЧЯАэ АќИЎЧиОп ЧЯГЊПф?
УЙЙјТАДТ АЧАЧб Л§ШАНРАќРдДЯДй. БдФЂРћРЬАэ БеЧќ РтШљ НФЛчДТ ДЋПЁ ЧЪПфЧб ПЕОчКаЕщРЛ АјБоЧЯДТЕЅ ЙЋУД СпПфЧеДЯДй. ШэПЌРЬГЊ АњЕЕЧб РНСжДТ ДЋ АЧАПЁ СССі ОЪНРДЯДй. АэЧїОа, ДчДЂКД ЕюРИЗЮ РЮЧи ДЋПЁЕЕ НЩАЂЧб ЧеКДСѕРЬ Л§Бц Мі РжРИЙЧЗЮ РЬЗБ ГЛАњРћ СњШЏРЛ Рп АќИЎЧЯДТ АЭЕЕ СпПфЧеДЯДй. ЕЮЙјТАДТ РћДчЧб НХУМШАЕПРдДЯДй. НЧГЛПЁМ РхНУАЃ НКИЖЦЎЦљРЛ КИАХГЊ, TVИІ НУУЛЧЯДТ АЭКИДйДТ ОпПмПЁМ Ие АХИЎИІ ЙйЖѓКИИч ЛъУЅЧЯАХГЊ ПюЕПЧЯДТ АЭРЬ ГыОШРЛ СіПЌЧЯАэ ДЋ АЧАРЛ РЏСіЧЯДТ ЕЅ ЕЕПђРЬ ЕЫДЯДй. ММЙјТАДТ РкПмМБ ТїДмРдДЯДй. РкПмМБПЁ ПРЗЁ ГыУтЕЧИщ АЧАПЁ СССі ОЪДйДТ АЭРК ГЮИЎ ОЫЗССЎ РжДТЕЅПф, ДЋЕЕ ИЖТљАЁСіРдДЯДй. РкПмМБРК ЙщГЛРх, РЭЛѓЦэ(АсИЗПЁ ЧЯОс МЖРЏ СЖСїРЬ ГЏАГ И№ОчРИЗЮ РкЖѓГЊДТ СњШЏ), ШВЙнКЏМК ЕюРЧ СпПфЧб ПјРЮРЬ ЕЧБтЕЕ ЧЯЙЧЗЮ ПмУтЧв ЖЇДТ ВР УЌРЬ РжДТ И№РкГЊ МББлЖѓНКИІ ТјПыЧЯДТ АЭРЬ ССНРДЯДй. ИЖСіИЗРИЗЮ АЁРх СпПфЧб АЭРК СЄБтРћРЮ ОШАњАЫСјРдДЯДй. ОШАњСњШЏРЧ ДыКЮКа НУЗТРњЧЯЖѓЕчСі ХыСѕ, УцЧї ЕюРЧ РкАЂРћ СѕЛѓРЬ РжСіИИ, БзЗИСі ОЪРК АцПьЕЕ ИЙНРДЯДй. СЄБтРћРЮ НУЗТАЫЛчПЭ ОШАњАЫСјРЬ ДЋРЛ ДФСі ОЪАд, АЧАЧЯАд КИШЃЧЯАэ АќИЎЧЯДТ ЕЅ АЁРх СпПфЧб ЙцЙ§РдДЯДй.

ЙщГЛРх
ЙщГЛРхРК РќММАш НЧИэ ПјРЮСњШЏ 1РЇРдДЯДй(ММАшКИАЧБтБИ). БзЗЏГЊ ПьИЎГЊЖѓИІ КёЗдЧи РЧЗс МБСјБЙЕщРК ЙщГЛРхКИДйДТ ГЊРЬАќЗУ ШВЙнКЏМКРЬГЊ ДчДЂИСИЗКДСѕРИЗЮ РЮЧи НЧИэРЛ ЧЯДТЕЅПф. МБСјБЙАњ ШФСјБЙРЧ НЧИэСњШЏРЬ ДйИЅ РЬРЏДТПф?
ЙщГЛРх, ГЊРЬАќЗУ ШВЙнКЏМК, ДчДЂИСИЗКДСѕРК 3Ды НЧИэСњШЏРИЗЮ ОЫЗССЎ РжНРДЯДй. РЬ Сп ЙщГЛРхРК АэАЁРЧ РхКёГЊ БтМњ ОјРЬЕЕ СЄБтАЫСјРИЗЮ НБАд СјДмРЬ АЁДЩЧЯСіИИ, АэАЁРЧ РхКёПЭ АэЕЕРЧ БтМњРЛ РЬПыЧб МіМњ РЬПмПЁДТ ДйИЅ ФЁЗсЙцЙ§РЬ ОјНРДЯДй. ШФСјБЙРЧ АцПь РЧЗсШЏАцРЬ ГЋШФЕЧОю СЄБтРћРЮ ОШАњАЫСјРЛ ЙоРЛ Мі ОјДТ АцПьАЁ ИЙАэ, АЫСјРЛ ХыЧи ЙщГЛРхРИЗЮ СјДмЧпДйАэ ЧвСіЖѓЕЕ КёПы ЙЎСІ, РхКё ЙЎСІ ЕюРИЗЮ РЮЧи МіМњРЛ ЙоСі ИјЧи НЧИэПЁБюСі РЬИЃДТ АцПьАЁ ИЙНРДЯДй. БзЗЏГЊ МБСјБЙРЧ АцПь АЧААЫСјРЬ КИЦэШЕХ РжАэ, РћДчЧб НУБтПЁ МіМњРЛ ХыЧи ЙщГЛРхРЛ ФЁЗсЧЯЙЧЗЮ НЧИэПЁБюСі РЬИЃДТ АцПьДТ ЕхЙЎ АЭРЬЖѓ Л§АЂЕЫДЯДй.
ЙщГЛРхРК 70ДыРЧ 70%, 80ДыРЧ 80%АЁ АЁСіАэ РжРЛ СЄЕЕЗЮ ШчЧб СњШЏРЮЕЅПф. ПјРЮРК ЙЋОљРдДЯБю?
ЙщГЛРхРЛ РЏЙпЧЯДТ ПјРЮПЁДТ ПЉЗЏ АЁСіАЁ РжСіИИ, Бз Сп АЁРх ХЋ ПјРЮРК ГыШРдДЯДй. ГыШАњСЄРЬ СјЧрЕЧИщ МіСЄУМИІ БИМКЧЯАэ РжДТ ДмЙщСњРЧ МКСњРЬ КЏЧЯАэ РЬЗЮ РЮЧи МіСЄУМПЁ ШЅХЙРЬ Л§БщДЯДй. ЖЧЧб РкПмМБПЁ ПРЗЁ ГыУтЕЧДТ АЭРЬ ЙщГЛРхРЧ РЇЧшМКРЛ ГєРЮДйАэ ОЫЗССЎ РжРИИч, ДчДЂКД ЕюРЧ РќНХСњШЏРЬ ЙщГЛРх СјЧрРЛ УЫСјЧЯБтЕЕ ЧеДЯДй. ЖЧЧб, ОЦХфЧЧ ЧЧКЮПАРЬ РжДТ ЛчЖїРК 10ДыГЊ 20ДыКЮХЭ ЙщГЛРхРЬ Л§Бц Мі РжРИИч, ЕхЙААд МБУЕРћРИЗЮ ЙщГЛРхРЛ АЎАэ ХТОюГЊДТ АцПьЕЕ РжНРДЯДй. Бз ПмПЁЕЕ ААРК ЛчЖїРЧ ДЋРЬЖѓАэ ЧвСіЖѓЕЕ РЏИЎУМ-ИСИЗМіМњРЛ ЙоРК ДЋРК БзЗИСі ОЪРК ДЋКИДй ЙщГЛРхРЧ СјЧрРЬ КќИЈДЯДй.
2016Гт ГыРЮ ДйКѓЕЕ СњКД/РдПј СњШЏ 1РЇАЁ ЙйЗЮ ЙщГЛРх(19ИИ9039Иэ)РЮЕЅПф. БзЗЏГЊ ЧбБЙМвКёРкПј РкЗсПЁ ЕћИЃИщ, УжБй 3ГтАЃ ОШАњМіМњ АќЗУ ЧЧЧи БИСІ ЛчЗЪПЁМ ЙщГЛРх МіМњРЬ 45.7%ЗЮ ОаЕЕРћРИЗЮ ИЙНРДЯДй. ЙщГЛРх МіМњ Сп КЮРлПыРЬ ИЙРК РЬРЏАЁ РжГЊПф?
ЙщГЛРхРК ГЊРЬАЁ ЕщИщМ ДЉБИПЁАдГЊ ПУ Мі РжДТ СњШЏРИЗЮ СжКЏПЁМ ШчШї СЂЧЯАд ЕЧДТ СњКД Сп ЧЯГЊРдДЯДй. МіМњ МвПфНУАЃРЬ ТЊАэ ШИКЙБтАЃЕЕ БцСі ОЪОЦ НБАэ АЃДмЧб МіМњЗЮ РЮНФЕЧБт НБСіИИ ЛчНЧ ЙщГЛРх МіМњРК АэЕЕРЧ БтМњРЬ ЧЪПфЧб СЄЙаЧб МіМњРдДЯДй. ЙщГЛРх МіМњРК НУЗТАњ ЙаСЂЧб АќЗУРЬ РжДй КИДЯ ШЏРкИЖДй ПфБИАЁ ДйОчЧЯАэ БтДыФЁАЁ ГєОЦ РЧЛч РдРхПЁМЕЕ АЁРх БюДйЗЮПю МіМњ Сп ЧЯГЊРдДЯДй. ЙщГЛРх МіМњ АќЗУ ЧЧЧи БИСІ ЛчЗЪРЧ ДыКЮКаРК МіМњ РкУМПЁ ДыЧб КЮРлПыКИДйДТ МіМњ ШФ НУЗТ ШЃРќРЬ ШЏРкКаРЧ БтДыПЁ ЙЬФЁСі ИјЧЯАХГЊ БтСИПЁ АЎАэ РжДј ОШБИАЧСЖСѕРЬ МіМњ ШФ ОЧШЕЧОю РЬЙААЈ, УцЧї Ею КвЦэРЛ ШЃМвЧЯДТ АцПьАЁ Дѕ ИЙДйАэ Л§АЂЧеДЯДй. РЬДТ ЙщГЛРхРЛ СјДмЧЯАэ МіМњРЛ АсСЄЧЯДТ ДмАшПЁМ ЙщГЛРх РЬПмПЁ ДйИЅ НУЗТРњЧЯРЧ ПјРЮРК ОјДТСі ИщЙаШї АЫЛчЧЯАэ, РЧЛчЗЮКЮХЭ МіМњ АњСЄАњ МіМњ РќШФПЁ Л§Бц Мі РжДТ КвЦэ Йз КЮРлПыПЁ ДыЧиМ УцКаШї ЛѓРЧЧб ШФ АсСЄЧбДйИщ МіМњ ШФ ЙпЛ§Чв Мі РжДТ ЙЎСІЕщРЛ СйПЉГЊАЅ Мі РжРЛ АЭРЬЖѓ Л§АЂЧеДЯДй.
БЙГЛПЁМ ЙщГЛРхРИЗЮ НЧИэБюСі РЬИЃДТ АцПьДТ ОѓИЖГЊ ЕЧГЊПф?
ЙщГЛРх МіМњ ШФПЁ Л§Бц Мі РжДТ ИХПь НЩАЂЧб ЧеКДСѕ СпРЧ ЧЯГЊЗЮ ЁЎОШГЛПАЁЏРЬ РжНРДЯДй. ОШГЛПАРК МіМњЧб ДЋ МгПЁ ММБе ШЄРК СјБеРЬ ФЇХѕЧЯПЉ ПАСѕЙнРРРЛ РЯРИХААэ, ИСИЗПЁ МеЛѓРЛ СжОю НУЗТРЛ ОЧШНУХЕДЯДй. ФЁЗсЧЯСі ОЪАХГЊ, РћР§Чб ФЁЗсПЁЕЕ КвБИЧЯАэ ЙнРРРЬ ОјДТ АцПьПЁДТ НЧИэПЁБюСі РЬИІ Мі РжБт ЖЇЙЎПЁ СЖБтПЁ ЙпАпЧЯАэ ФЁЗсЧЯДТ АЭРЬ СпПфЧеДЯДй. БЙГЛПмРЧ ПЉЗЏ ПЌБИПЁ ЕћИЃИщ ЙщГЛРх МіМњ ШФ ОШГЛПАРЧ ЙпЛ§ЗќРК 0.05~0.68% ЗЮ ОЫЗССЎ РжНРДЯДй. ОШГЛПАРК МіМњ РќКЮХЭ 100% ПЙЙцЧв МіДТ ОјСіИИ, МіМњ ШФ РЇЛ§АќИЎИІ УЖРњШї ЧЯАэ ОШОрРЛ ПыЙ§ПЁ ИТАд Рп ЛчПыЧдРИЗЮНс ЙпЛ§РЛ СйРЯ Мі РжРИИч, МіМњ ШФ ХыСѕ, НУЗТРњЧЯ, УцЧї ЕюРЧ РЬЛѓ СѕЛѓРЬ Л§БтИщ СяНУ КДПјПЁ ГЛПјЧиОп ЧеДЯДй.
ЙщГЛРхРК ДЪАд СјДмЕЧДТ АцПьАЁ ИЙРК ЦэРЮАЁПф? ОюЖЛАд СјДмЧЯГЊПф?
ЙщГЛРхРК ПмЗЁ СјЗсНЧПЁМ ММБиЕюЧіЙЬАцРЛ РЬПыЧи НБАд СјДмЧв Мі РжНРДЯДй. ЙщГЛРхРЧ СјЧр СЄЕЕИІ СЛ Дѕ СЄШЎЧЯАд КИЗСИщ ДЋПЁ ЕПАјРЛ ШЎРхНУХАДТ ЛъЕПСІИІ ГжОю ММБиЕюЧіЙЬАцРИЗЮ АЫЛчЧЯАд ЕЫДЯДй. НБАд СјДмЧв Мі РжДТ ИИХ, СЄБтРћРИЗЮ БтКЛРћРЮ ОШАњАЫСјРЛ ЙоДТДйИщ МіМњРЬ ОюЗСПя СЄЕЕЗЮ ДЪАд СјДмЕЧДТ АцПьДТ АХРЧ ОјНРДЯДй.
ЙщГЛРхРЛ ПЙЙцЧЯБт РЇЧб ЙцЙ§ПЁДТ ОюЖВ АЭРЬ РжГЊПф? РўРЛ ЖЇКЮХЭ МББлЖѓНКИІ УЌАмМ ГЂДТ АЭРЬ ЙщГЛРх ПЙЙцПЁ ЕЕПђРЬ ЕЧГЊПф?
ЙщГЛРхРЧ АЁРх ХЋ ПјРЮРК ГыШРЬБт ЖЇЙЎПЁ ГЊРЬАЁ ЕщИщ ДЉБИПЁАдГЊ Л§Бц Мі РжНРДЯДй. ГЊРЬАЁ ЕхДТ АЭРЛ ИЗРЛ МіДТ ОјРИЙЧЗЮ, ГыШ РЬПмПЁ ДйИЅ ПјРЮРЛ ПЙЙцЧЯДТ АЭРЬ ССНРДЯДй. АЁРх СпПфЧб ПЙЙцЙ§РК РкПмМБРЛ ЧЧЧЯДТ АЭРИЗЮ, ПмУт НУ МББлЖѓНКИІ ГЂАХГЊ УЌРЬ РжДТ И№РкИІ ЧзЛѓ ТјПыЧЯДТ АЭРЬ ССНРДЯДй. ШэПЌАњ АњЕЕЧб РНСжЕЕ ЙщГЛРхРЛ РЏЙпЧв Мі РжРИЙЧЗЮ ЧЧЧЯДТ АЭРЬ ССНРДЯДй.

ГьГЛРх
ЧбБЙРЮРК СЄЛѓОШОаРЮЕЅЕЕ ГьГЛРхРЬ ЙпЛ§ЧЯДТ АцПьАЁ ИЙДйАэ ЕщОњНРДЯДй. Бз РЬРЏДТ ЙЋОљРЮАЁПф? СЄЛѓОШОа ГьГЛРх ШЏРкДТ РќУМ ГьГЛРхРЧ Ию %ГЊ ТїСіЧЯГЊПф?
ГьГЛРхРК ЙпЛ§БтРќПЁ ЕћЖѓ ХЉАд СЄЛѓОШОаГьГЛРх, ПјЙпАГЙцАЂГьГЛРх(ДЋ МгПЁ ШъЗЏДйДЯДТ ЙцМіАЁ ДЋ ЙйБљРИЗЮ КќСЎГЊАЁДТ ЙшУтЗЮРЮ ЁЎМЖРЏСжЁЏАЁ ИЗЧє ОШОаРЬ ПУЖѓАЁДТ АЭ. ЙцМіЖѕ И№ОчУМПЁМ Л§МКЕХ ДЋРЛ УЄПьДТ ОзУМ. ЧїАќРЬ ОјДТ АЂИЗПЁ ЛъМвПЭ ПЕОчКаРЛ АјБоЧЯАэ АЂИЗРЧ БтДЩАњ ИщПЊ РЏСіИІ ДуДчЧбДй.), ЦѓМтАЂГьГЛРх(МЖРЏСжАЁ ИЗШїСіДТ ОЪОвСіИИ ЙцМіАЁ ГЊПРДТ БцРЮ МЖИ№УМАЁ ИЗЧє ОШОаРЬ ЛѓНТЧЯДТ АЭ)РИЗЮ ГЊД Мі РжНРДЯДй. АЂАЂРЧ РЏКДЗќРК РЮСОПЁ ЕћЖѓ ТїРЬАЁ РжДТЕЅ, МОчРЮПЁМДТ ОШОаРЬ ГєРК ЛѓХТПЁМ ГьГЛРхРЬ ЙпЛ§ЧЯДТ АГЙцАЂ ГьГЛРхРЬ АЁРх ШчЧб ЙнИщ, ЧбБЙГьГЛРхЧаШИПЁМ ЙпЧЅЧб БЙГЛ ГьГЛРх РЏКДЗќ ПЌБИПЁМДТ БЙГЛ ГьГЛРх РЏКДЗќРК 3.66% ПДАэ, РЬ Сп 66.3%АЁ СЄЛѓОШОа ГьГЛРхРЮ АЭРИЗЮ ГЊХИГЕНРДЯДй.
ГьГЛРхРЛ СјДмЧЯДТ АЫЛчДТ ОюЖВ АЭЕщРЬ РжНРДЯБю? СЄЛѓОШОаРЮ ГьГЛРх ШЏРкДТ ОюЖЛАд АЈКАЧв Мі РжРЛБюПф?
ГьГЛРхРЛ СјДмЧЯДТ ЙцЙ§ Сп АЁРх СпПфЧб АЭРЬ ОШОаРЛ УјСЄЧЯДТ АЭРЬАэ, ДыКЮКаРЧ АцПь ОШОаЛѓНТРЬ ГьГЛРхРЛ РЏЙпЧЯСіИИ ОеМ О№БоЧпДј АЭУГЗГ ОШОаРЬ СЄЛѓ ЙќРЇРЮ КаЕщПЁАдЕЕ ГьГЛРхРЬ ЙпЛ§Чв Мі РжНРДЯДй. БзЗЁМ ОШОаАЫЛчЛгИИ ОЦДЯЖѓ НУНХАцРЏЕЮАЫЛч, НУОпАЫЛч, НУНХАцМЖРЏУўАЫЛч, АЂИЗЕЮВВАЫЛч ЕюРЛ СОЧеРћРИЗЮ ТќАэЧЯПЉ ГьГЛРхРЛ СјДмЧЯАд ЕЫДЯДй. РЯЙнРћРИЗЮ АЧААЫСјПЁМ НУЧрЧЯДТ ОШОаАЫЛчПЁМ СЄЛѓ МіФЁАЁ ГЊПдДйАэ ОШНЩЧв АЭРЬ ОЦДЯЖѓ СЄБтРћРИЗЮ ОШАњ РќЙЎРЧРЧ СјЗсИІ ЙоОЦКИДТ АЭРЬ ССНРДЯДй.
УжБй ЧбБЙГьГЛРхЧаШИ СЖЛчПЁ ЕћИЃИщ ГьГЛРх ШЏРкРЧ 8.8%ИИ РкБт КДРЛ РЮСіЧЯАэ РжОњНРДЯДй. РЬЗИАд ГьГЛРх РЮСіЕЕАЁ ЖГОюСіДТ РЬРЏДТПф? ГьГЛРхРК ОюЖВ СѕЛѓРЛ РЏНЩШї КСОп ЧеДЯБю? РкАЁСјДмЧв Мі РжДТ ЙцЙ§РКПф?
ГьГЛРхПЁ ДыЧб РЮСіЕЕАЁ ЖГОюСіДТ РЬРЏДТ УЪБтПЁДТ КАДйИЅ РкАЂСѕЛѓРЬ ОјДТ АцПьАЁ ИЙБт ЖЇЙЎРдДЯДй. РЬШФ ГьГЛРхМК НУНХАц МеЛѓРЬ СјЧрЧЯАд ЕЧИщ ПюРќАњ ААРК ШАЕППЁ РхОжИІ УЪЗЁЧЯДТ СжКЏ НУОпРЧ МеЛѓ, НУЗТРњЧЯ ЕюРЛ ДРГЂАд ЕЫДЯДй. ПЙПмРћРИЗЮ ЧбТЪ ДЋРИЗЮ РлОїЧЯДТ Сп ОЯСЁРЛ ЙпАпЧЯАХГЊ АЂИЗКЮСОРИЗЮ НУОпАЁ ЛбПИАд КИРЬДТ АцПь, Кћ ЙјСќ, ДЋРЧ ХыСѕРЬГЊ ЕЮХы, БИХфИІ РЏЙпЧв СЄЕЕРЧ НЩЧб ОШОа ЛѓНТРЛ АцЧшЧЯДТ АцПьПЁДТ СЖБтПЁ СѕЛѓРЛ ДРГЅ МіЕЕ РжНРДЯДй. РкАЁСјДмРЬ НБСіДТ ОЪБт ЖЇЙЎПЁ, СЄБтРћРЮ ОШАњАЫСјРЬ СпПфЧеДЯДй.
ГьГЛРхРК ОюЖЛАд ФЁЗсИІ ЧиОп ЧЯГЊПф? ОрЙА ФЁЗсПЭ МіМњ ФЁЗсИІ ЧбДйАэ ЕщОњДТЕЅ, АЂАЂ О№СІ РЬЗБ ФЁЗсИІ ЧеДЯБю?
ГьГЛРхРК ПьМБ ОШОаРЛ ГЗУпДТ ОрЙАРЛ СЁОШЧЯДТ АЭРИЗЮ ФЁЗсИІ ЧеДЯДй. ГьГЛРх СјДм ДчНУРЧ ОШОаКИДй ОШОаРЛ 20~30% ГЗУпДТ АЭРЛ РЯТї ИёЧЅЗЮ ЧЯИч, ЧЯГЊРЧ ОШОаОрРИЗЮ ОШОа СЖР§РЬ ЕЧСі ОЪРИИщ ЕЮММ АЁСіРЧ ОШОаОрРЛ КДПы ХѕПЉЧЯБтЕЕ ЧеДЯДй. РЬ ШФПЁЕЕ ОШОаРЬ СЖР§ЕЧСі ОЪРИИщ МіМњРћ ФЁЗсИІ АэЗСЧеДЯДй. ДыЧЅРћРЮ ГьГЛРх МіМњ ЙцЙ§РИЗЮДТ ЙцМіАЁ ГЊАЁДТ БцРЮ МЖРЏСжИІ ЧѲЧЯДТ МіМњАњ ЙцМіРЏУтРхФЁИІ Л№РдЧЯДТ МіМњРЬ РжРИИч, ГьГЛРхРЧ СОЗљГЊ ШЏРкРЧ ДЋ ЛѓХТ ЕюРЛ СОЧеРћРИЗЮ АэЗСЧЯПЉ МіМњ ЙцЙ§РЛ МБХУЧеДЯДй. КИСЖРћРЮ ФЁЗсДТ АцБИ ОШОаЧЯАОрЙАРЛ КЙПыЧЯДТ ЙцЙ§РЬГЊ ОШОаРЛ ГЗУпДТ ЗЙРЬРњ ФЁЗсИІ ЙоДТ ЙцЙ§РЬ РжНРДЯДй.
ГьГЛРхРК ДЋРЧ ПАСѕ, ДчДЂКД, НКХзЗЮРЬЕхСІПЭ ААРК ОрЙАПЁ РЧЧиМ ЙпЛ§Чв Мі РжДйАэ ЧЯДТЕЅПф. СЄИЛРЮАЁПф?
ГьГЛРхРК ДЋРЧ ПАСѕ, ДчДЂКД, НКХзЗЮРЬЕхСІПЭ ААРК ОрЙАПЁ РЧЧиМЕЕ ЙпЛ§Чв Мі РжДТЕЅ РЬИІ РЬТїМК ГьГЛРхРЬЖѓАэ ЧеДЯДй. РЬТїМК ГьГЛРхРК КИХы ПјРЮ СњШЏРЛ ФЁЗсЧЯДТ АЭРЬ ПьМБРЬИч, СњКДРЧ АцАњГЊ ПЙШФАЁ РЯЙнРћРЮ СЄЛѓОШОаГьГЛРх, ПјЙпАГЙцАЂГьГЛРх, ЦѓМтАЂ ГЛРхАњДТ ДоЖѓМ ФЁЗсПЁ СжРЧАЁ ЧЪПфЧеДЯДй.
ГьГЛРхЕЕ БоМКРИЗЮ ОШОаРЬ ГєОЦСіДТ АцПь(ЦѓМтАЂ ГьГЛРх)АЁ РжДйАэ ЕщОњНРДЯДй. РЬЗБ АцПь ОюЖВ РРБоУГФЁИІ ЧиОп ЧЯГЊПф?
БоМК ЦѓМтАЂГьГЛРхРЧ АцПь, ДЋ МгРЛ МјШЏЧЯДТ ЙцМіРЧ ШхИЇРЬ ИЗШїИщМ ОШОаРЬ ГєОЦСіАд ЕЫДЯДй. РЬЖЇ ОШХыРЬГЊ ЕЮХы, БИХф ЕюРЧ СѕЛѓРЛ ЕПЙнЧв Мі РжРИИч ХыСѕРЬ НЩЧи РРБоНЧРЛ УЃДТ АцПьЕЕ ИЙНРДЯДй. РЬЗБ АцПь СЄИЦ ГЛ ШЄРК АцБИЗЮ АэЛяХѕОаСІСІИІ ХѕПЉЧЯАХГЊ, АцБИПыЁЄСЁОШПы ОШОаЧЯАОрЙАРЛ УГЙцЧЯИч, ЙцМі ШхИЇРЛ ШИКЙНУХАБт РЇЧиМ ЗЙРЬРњ ШЋУЄР§АГМњРЛ НУЧрЧеДЯДй.
ШВЙнКЏМК
ГЊРЬАќЗУ ШВЙнКЏМКРК ЧіРч БЙГЛ НЧИэСњШЏ 1РЇИІ БтЗЯЧЯАэ РжНРДЯДй. АњАХПЁДТ ЕхЙЎ КДРИЗЮ ЕщОњСіИИ УжБй ШЏРкМіАЁ БоСѕЧЯАэ РжДТЕЅПф. Бз РЬРЏДТПф?
ШВЙнКЏМКРК БйКЛРћРИЗЮ ГЊРЬАЁ СѕАЁЧдПЁ ЕћЖѓ БоАнШї ЙпКДЗќРЬ СѕАЁЧЯДТ КДРдДЯДй. МОчПЁМ ЙпЧЅЕШ Чб ПЌБИПЁМДТ ГЊРЬАќЗУ ШВЙнКЏМКРЧ 5Гт АЃ ЙпКДЗќРК 65ММПЁМ 2.5%, 70ММДТ 6.7%, 75ММДТ 10.8%ПДНРДЯДй. ДйИЅ ПЌБИПЁМДТ 43ММКЮХЭ 86ММБюСі 3583ИэРЧ УЪБтПЭ ШФБт ГЊРЬАќЗУ ШВЙнКЏМКРЧ ДЉРћ ЙпЛ§ЗќРЛ АшЛъЧЯПДДТЕЅ 40~50ДыРЧ УЪБт ГЊРЬАќЗУ ШВЙнКЏМКРЧ 5ГтАЃ ЙпКДЗќРК 3.9% РЬСіИИ, 75ММ РЬЛѓПЁМДТ 22.8%ЗЮ СѕАЁЧпНРДЯДй. ПьИЎГЊЖѓЕЕ АэЗЩШ ЛчШИАЁ ЕЧИщМ АэЗЩРЮБИАЁ СЁТї ДУОюГЊАэ РжАэ, ЖЇЙЎПЁ ШВЙнКЏМКРЧ РЏКДЗќРЬ БоСѕЧЯДТ АЭРИЗЮ Л§АЂЕЫДЯДй.
ШВЙнКЏМКРК РЯЙнРћРИЗЮ РкПмМБ ГыУт,КёИИ,ШэПЌ ЕюРЬ ПјРЮРИЗЮ ОЫЗССГДТЕЅ, УжБй Чб БЙГЛ ПЌБИПЁМБ РкПмМБАњ КёИИРК ЛѓАќМКРЬ ОјОњАэ, ПРШїЗС ЖзЖзЧб ЛчЖїКИДй ИЖИЅ ЛчЖїПЁАд Дѕ ИЙРЬ ЙпКДЧЯДТ АЭРИЗЮ ГЊХИГЕНРДЯДй. ШВЙнКЏМКРЧ АЁРх ШЎНЧЧб ПјРЮРК ЙЋОљРдДЯБю?
ГЊРЬАќЗУ ШВЙнКЏМКРЧ АЁРх ШЎНЧЧб РЇЧшРЮРкДТ ГЊРЬРдДЯДй. ГЊРЬАЁ СѕАЁЧдПЁ ЕћЖѓ ГЊРЬАќЗУ ШВЙнКЏМКРЧ РЏКДЗќ, ЙпЛ§ЗќРЬ БоАнЧЯАд СѕАЁЧдРЬ ГЮИЎ ОЫЗССЎ РжНРДЯДй. ЖЧЧб ШэПЌРК АЧМКАњ НРМК ГЊРЬАќЗУ ШВЙнКЏМКАњ АЗТЧб ПЌАќАќАшАЁ РжРНРЬ ИЙРК ПЌБИПЁМ КИАэЕЧОњНРДЯДй. РЬПмПЁЕЕ РЏРќРћРЮ ПфРЮ, ПАСѕ ЕюЕЕ ГЊРЬАќЗУ ШВЙнКЏМКАњ ПЌАќРЬ РжДТ АЭРИЗЮ ОЫЗССЎ РжНРДЯДй. РкПмМБ ГыУт, КёИИ ЕюРК ОЦСїБюСі ГэЖѕРЬ СјЧр СпРЮ ЧзИёРИЗЮ СЛ Дѕ НЩЕЕ РжДТ ПЌБИАЁ ЧЪПфЧв АЭРИЗЮ КИРдДЯДй.
АЧМКШВЙнКЏМКАњ НРМКШВЙнКЏМКРЛ ГЊДЉДТ БтСиРК ЙЋОљРЬАэ, АЂАЂРЧ ТїРЬДТ ЙЋОљРЮАЁПф?
АЧМКШВЙнКЏМКАњ НРМКШВЙнКЏМКРК НХЛ§ ЧїАќРЧ РЏЙЋПЁ ЕћЖѓ КаЗљЧв Мі РжАкНРДЯДй. АЧМК ГЊРЬАќЗУШВЙнКЏМКРК ИСИЗЛіМвЛѓЧЧРЧ МвНЧРЛ ЦЏТЁРИЗЮ ЧЯИч ЧЯГЊ ЖЧДТ Бз РЬЛѓРЧ РЇУрРЬ Л§БтИщМ РЬАЭЕщРЬ ФПСіАХГЊ РЖЧеЧЯАд ЕЧАэ РЬ КЮРЇРЧ НУММЦїЕщРЬ МвНЧЕЧОю НУБтДЩРЛ РвАд ЕЫДЯДй. НРМКШВЙнКЏМКРК ИСИЗПЁ КёСЄЛѓРћРЮ НХЛ§ ЧїАќРЬ Л§БтАэ РЬ ЧїАќЕщРК НБАд ИЗШїАэ ХЭСЎМ НУММЦїУўАњ ИСИЗЛіМвЛѓЧЧРЧ ЦФБЋЗЮ РЮЧи НУЗТРЬ МеЛѓЕЫДЯДй.
ШВЙнКЏМКРЛ РЧНЩЧв ИИЧб ЦЏКАЧб СѕЛѓРЬ РжГЊПф? ШВЙнКЏМК ПЊНУ СЖБтПЁ ЙпАпЧи ФЁЗсИІ ЧЯДТ АЭРЬ СпПфЧвХйЕЅПф. СЖБтЙпАпРЛ РЇЧб АЫЛчЙ§ПЁ ДыЧи ОЫЗССжММПф.
ГЊРЬАќЗУ ШВЙнКЏМКРЬ Л§Бф ШЏРкРЧ ДыКЮКаРК НУЗТАЈМв, КЏЧќНУ, СпНЩ КЮРЇ ОЯСЁ ЕюРЛ ШЃМвЧЯАд ЕЫДЯДй. РкАЁСјДмРЛ РЇЧб ЙцЙ§РИЗЮДТ ЁЎОЯННЗЏ АнРкАЫЛчЁЏ АЁ РжНРДЯДй. ЙйЕЯЦЧУГЗГ Л§Бф СОРЬПЁ ЧбАЁПюЕЅ СЁРЛ ТяАэ Бз СЁРЛ ЙйЖѓКМ ЖЇ, ЙйЕЯЦЧ ЙЋДЬАЁ БИКЮЗЏСЎ КИРЬАХГЊ ТюБзЗЏСЎ КИРЬИщ ШВЙнРЧ РЬЛѓРЛ РЧНЩЧиКМ Мі РжАкНРДЯДй. РЬЗБ СѕЛѓРЬ РжРЛ ЖЇДТ ЙнЕхНУ ОШАњСјЗсИІ ЙоОЦКИДТ АЭРЬ ССАкНРДЯДй. СѕЛѓРЬ ОјДѕЖѓЕЕ, СЄБтРћРЮ ИСИЗАЫЛчИІ ХыЧиМ ШВЙнКЏМКРЧ РќБИКДКЏРЮ ЕхЗчСЈ ЕюРЬ РжДТСіИІ ШЎРЮЧЯАэ КДРЧ КЏШИІ ВйСиШї АцАњИІ АќТћЧЯДТ АЭРЬ ССНРДЯДй.
ШВЙнКЏМКРК ДЋМг СжЛч(ЗчМОЦМНК Ею) ФЁЗсАЁ ШПАњАЁ ССДйАэ ОЫАэ РжНРДЯДй. ПЯФЁБюСі БтДыЧи КМ Мі РжДТ АЭРЮСіПф?
ГЊРЬАќЗУ ШВЙнКЏМКРК ДЋМгСжЛчАЁ АГЙпЕЧБт РќБюСіДТ НЧИэЕЧДТ АЭРЛ ИЗБт ОюЗСПю СњКДРЬОњНРДЯДй. ЧЯСіИИ ДЋМг СжЛч(ЧзЧїАќГЛЧЧММЦїМКРхРЮРк)АЁ АГЙпЕШ РЬШФ НЧИэ РЇБтПЁ ГѕРЮ ШЏРкЕщРЧ НУЗТРЛ УжМвЧб РЏСіЧЯАХГЊ ОюДР СЄЕЕ ШЃРќНУХГ Мі РжАд ЕЧОњНРДЯДй. ЧЯСіИИ ДЋМгСжЛчИІ ИТРИИщ ШВЙнКЏМКРЬ ПЯФЁЕЧАэ АЧАЧб ДЋРИЗЮ ЕЙОЦПРДРГФ ЧЯИщ БзЗИСіДТ ОЪНРДЯДй. ДЋМгСжЛчДТ ГЊЛл РЮРкЕщРЛ ОяСІЧЯДТ АЭРЬСі ГЊРЬАќЗУ ШВЙнКЏМК РкУМИІ ОјОжДТ ОрРК ОЦДеДЯДй. БйКЛРћРЮ ПјРЮРЬ ЕЧДТ ГыШБюСі ЕЧЕЙИБ МіДТ ОјБт ЖЇЙЎРдДЯДй. ЧЯСіИИ КДРЧ ШАЕПМКРЛ СіМгРћРИЗЮ ОяСІЧЯПЉ НУЗТРЧ РњЧЯИІ ЛѓДч КЮКа ПЙЙцЧЯАХГЊ СіПЌНУХГ Мі РжНРДЯДй. ВйСиШї СјЗсИІ ЙоРИИч РчЙпРЬГЊ ОЧШАЁ РЧНЩЕЩ ЖЇИЖДй ДЋМгСжЛч ФЁЗсИІ ЙоРИНУИщ ЛѓДч БтАЃ ЕПОШ НУЗТРЛ РЏСіЧЯИщМ РЯЛѓЛ§ШАРЛ Чв Мі РжНРДЯДй.
ОЦНУОЦРЮРК ШВЙнКЏМКРЧ ХИРдРЬ ДоЖѓ ДЋМгСжЛчРЧ ШПАњАЁ Дѕ ЖГОюСјДйАэ ЧбДйАэ ЧЯДТЕЅ, СЄИЛРЮАЁПф?
ОЦНУОЦРЮ ЦЏШї БЙГЛПЁМДТ НРМК ГЊРЬАќЗУ ШВЙнКЏМКРЧ ХИРд Сп ЁЎАсР§ИЦЖєИЗЧїАќКДСѕЁЏРЬГЊ ЁЎИСИЗЧїАќСОМКСѕНФЁЏРЬ МОчРЮПЁ КёЧи Дѕ ШчЧЯАд ГЊХИГГДЯДй. РЬЗЏЧб СњШЏПЁМДТ ДЋМг СжЛчПЁ ДыЧб ЙнРРПЁ СЖБн ТїРЬАЁ РжДТ АЭРК ИТСіИИ, БзЗИДйАэ ДЋМгСжЛчРЧ ШПАњАЁ РќЧє ОјДТ АЭРК ОЦДеДЯДй. РЬЗЏЧб ХИРдПЁМЕЕ ДЋМгСжЛчДТ АњАХРЧ ГЊРЬАќЗУ ШВЙнКЏМК ФЁЗсЙ§КИДй ССРК ФЁЗс АсАњИІ КИПДРИИч, БЄПЊЧа ФЁЗс, ЗЙРЬРњ ФЁЗс ЕюАњ КДЧрЧЯПЉ ФЁЗсЧЯИщ СЛ Дѕ ГЊРК ФЁЗс АсАњИІ БтДыЧв Мі РжНРДЯДй.
ШВЙнКЏМК ПЙЙцПЁ ЁЎЗчХзРЮЁЏ МККаРЧ АЧАБтДЩНФЧАРЬ ШПАњАЁ РжНРДЯБю?
ДмМјШї ЗчХзРЮРЛ КЙПыЧЯДТ АЭИИРИЗЮ ШВЙнКЏМКРЬ РќКЮ ПЙЙцЕЧАэ ФЁЗсЕЧДТ АЭРК ОЦДеДЯДй. ЧЯСіИИ ГЊРЬАќЗУ ШВЙнКЏМКАњ ПЕОчМв МЗУыПЭРЧ АќАшИІ КаМЎЧб ПЌБИПЁ ЕћИЃИщ, ЗчХзРЮАњ ААРК ЧзЛъШСІПЭ ОЦПЌРЧ МЗУыАЁ ШВЙнКЏМКРЧ СјЧр РЇЧшРЛ ГЗУпАэ НУЗТМвНЧРЛ АЈМвНУХАДТ АЭРИЗЮ КИАэЧЯПДАэ, ЧзЛъШСІАЁ ЧГКЮЧб АњРЯРЬГЊ УЄМвИІ МЗУыЧЯИщ НРМК ШВЙнКЏМКРЧ РЇЧшЕЕИІ СйПЉСжОњДйАэ КИАэЕЧАэ РжНРДЯДй. ЕћЖѓМ, ЗчХзРЮАњ ААРК АЧАБтДЩНФЧАРК АЧМК ГЊРЬАќЗУ ШВЙнКЏМК ШЏРкПЁАдДТ РЯСЄ КЮКа ЕЕПђРЬ ЕШДйАэ Чв Мі РжНРДЯДй.

ДчДЂИСИЗКДСѕ
ДчДЂШЏРкЕщРК И№ЕЮ ИСИЗКДСѕРИЗЮ СјЧрРЛ ЧЯГЊПф? ПьИЎГЊЖѓРЧ АцПь 5Гт РЬГЛ ДчДЂКД ШЏРкРЧ 19%, 15Гт РЬЛѓ ДчДЂКД ШЏРкРЧ 74%ПЁМ ДчДЂИСИЗКДСѕРЬ ЙпЛ§ЧпДйДТ ПЌБИАЁ РжНРДЯДй.
Гз. ЧїДч МіФЁАЁ Рп СЖР§ЕШДйАэ ЧиЕЕ ДчДЂКД РЏКД БтАЃРЬ БцОюСіИщ ДчДЂИСИЗКДСѕРЧ РЏКДЗќРК СѕАЁЧеДЯДй. ЕћЖѓМ И№Еч ДчДЂШЏРкЕщРК ДчДЂИСИЗКДСѕРЧ ЙпЛ§РЛ ЧзЛѓ ПАЕЮПЁ ЕЮАэ СЄБтРћРЮ АЫСјРЛ ЙоОЦОп ЧеДЯДй.
ДчДЂКД ШЏРкДТ ИСИЗКДСѕЛгИИ ОЦДЯЖѓ ГьГЛРхРЬГЊ ЙщГЛРхРЧ РЇЧшЕЕ ГєДйАэ ЕщОњНРДЯДй. СЄИЛРЮАЁПф?
Гз. ДчДЂКДРЬ РжРИИщ ДчДЂИСИЗКДСѕРЬ Рп Л§БщДЯДй. ДчДЂЗЮ РЮЧи ИСИЗРЧ ЧїОзМјШЏРЬ РњЧЯЕЧОю ЧїОзАјБоРЬ Рп ЕЧСі ОЪДТ КЮРЇАЁ Л§БтИч БзЗЮКЮХЭ ЧїАќЛ§МКРЮРкАЁ АњЕЕЧЯАд КаКёЕЧОю ГЊЛл НХЛ§ЧїАќРЬ Л§БщДЯДй. НХЛ§ЧїАќАњ РЬЗЮКЮХЭ Л§ЛъЕШ МЖРЏСЖСїЕщРЬ РќЙцРЧ ЙцМіАЁ МјШЏЧЯДТ ХыЗЮИІ ИЗРИИщ ЁЎНХЛ§ЧїАќГьГЛРхЁЏ РЬ Л§Бц Мі РжНРДЯДй. ЖЧЧб ДчДЂЗЮ РЮЧи МіСЄУМ ДмЙщСњ МККаРЬ КЏЧќЕЧИщМ ЙщГЛРхРЬ РЬИЅ ГЊРЬКЮХЭ Л§БтАд ЕЫДЯДй.
ДчДЂКД ШЏРкДТ О№СІКЮХЭ ИСИЗ АЫЛчИІ ЙоОЦОп ЧеДЯБю?
ДчДЂКДРК ГЛАњПЁМ ДчДЂКДРИЗЮ ШЎСјРЛ ЙоДТ Бз МјАЃРЬ ОЦДЯЖѓ РЬЙЬ Бз РЬРќКЮХЭ ПьИЎ Иі МгПЁ ДчДЂКДРИЗЮ РЮЧб КЏШИІ УЪЗЁЧпРЛ МіЕЕ РжНРДЯДй. ЖЇЙЎПЁ ДчДЂКДРИЗЮ СјДмЙоДТ МјАЃ ДчДЂИСИЗКДСѕ АЫЛчИІ ЙоОЦОп ЧеДЯДй. ДйЧрШї ИСИЗПЁ ОЦЙЋЗБ КЏШАЁ ОјДйИщ, Дч СЖР§РЛ Рп ЧЯИщМ 1ГтПЁ Чб ЙјОП АцАњИІ СіФбКИИщ ЕЧИч, УЪБтРЯСіЖѓЕЕ ДчДЂИСИЗКДСѕРЬ НУРлЕЧОњДйАэ ЧЯИщ СЛ Дѕ РкСж ОШАњПЁ ГЛПјЧЯПЉ СјЗсИІ ЙоАэ РћР§Чб ФЁЗсИІ ЙоОЦОп ЧеДЯДй.
ДчДЂИСИЗКДСѕРЛ РЧНЩЧвИИЧб ЦЏКАЧб СѕЛѓРЬ РжГЊПф?
ДчДЂИСИЗКДСѕЕЕ УЪБтПЁДТ ЦЏКАЧб СѕЛѓРЬ ОјНРДЯДй. ЖЇЙЎПЁ ДчДЂАЁ РжДТ КаЕщРК СЄБтРћРЮ ИСИЗАЫСјРЬ ЙЋОљКИДй СпПфЧеДЯДй. ДчДЂИСИЗКДСѕРЬ НУРлЧпАэ ОюДР СЄЕЕ СјЧрЧпДйИщ, НУЗТРњЧЯИІ ДРГЂАХГЊ ДЋ ОеПЁ КЮРЏЙАРЬГЊ АХЙЬСй ААРК АЭРЬ КИРЬДТ СѕЛѓ ЕюРЬ Л§Бц Мі РжНРДЯДй. ЧЯСіИИ РЬЗБ СѕЛѓРЬ ДчДЂИСИЗКДСѕПЁМИИ КИРЬДТ АЭРК ОЦДЯБт ЖЇЙЎПЁ, СЄБтАЫСјРЬ АЁРх ССРК РкАЁСјДм ЙцЙ§РдДЯДй.
ЦђБеРћРЮ ШЏРкРЧ АцПь ДчДЂИСИЗКДСѕРК ОюЖВ ДмАшИІ АХФЁИч СјЧрЕЫДЯБю? УжОЧРЧ АцПь НЧИэБюСі АЁГЊПф?
АЂАЂРЧ ШЏРкИЖДй ЧїДч СЖР§ ПЉКЮ, ДчДЂКДРЧ РЏКДБтАЃ ЕюРЬ ДйИЃЙЧЗЮ АЂРкРЧ СјЧрДмАшГЊ СпЕюЕЕЕЕ И№ЕЮ ДйИЈДЯДй. ЙЬБЙ РЇНКФмНХ СжРЧ ПЊЧаСЖЛчПЁ ЕћИЃИщ СІ1Чќ ДчДЂКДРЧ АцПь, РЏКДБтАЃРЬ 5Гт РЬЧЯРЯ ЖЇ 17%, 15Гт РЬЛѓРЯ ЖЇДТ 98%ПЁМ ДчДЂИСИЗКДСѕ УЪБтДмАшЖѓ Чв Мі РжДТ ЁЎКёСѕНФДчДЂИСИЗКДСѕ(ИСИЗПЁ КёСЄЛѓРћРЮ НХЛ§ЧїАќРЬ ОЦСї РкЖѓСі ОЪРК ИСИЗКДСѕ)ЁЏРЬ ЙпЛ§ЧпНРДЯДй. СЛ Дѕ СјЧрЧб ЧќХТРЮ ЁЎСѕНФДчДЂИСИЗКДСѕ(ИСИЗПЁ КёСЄЛѓРћРЮ НХЛ§ЧїАќРЬ РкЖѓ ЧїАќРЬ ИЗШїАэ ХЭСіАэ МЖРЏСЖСїРЬ РкЖѕ ЛѓХТРЧ ИСИЗКДСѕ)ЁЏРК ДчДЂКД РЏКДБтАЃРЬ 10Гт РЬЧЯРЯ ЖЇДТ 1%ПЁМ, 35Гт РЬЛѓРЯ ЖЇДТ 67%ПЁМ ЙпАпЕЧОњНРДЯДй. СІ2Чќ ДчДЂКДРЧ АцПь КёСѕНФДчДЂИСИЗКДСѕРЧ РЏКДЗќРК 5Гт РЬЧЯПЁМ 29%, 15Гт РЬЛѓПЁМ 78%ПДАэ, СѕНФДчДЂИСИЗКДСѕРК 5Гт РЬЧЯПЁМ 2%, 15Гт РЬЛѓПЁМ 16%ПДНРДЯДй. КёСѕНФДчДЂИСИЗКДСѕ ШЏРкИІ ОЦЙЋЗБ ФЁЗс ОјРЬ СіФбКМ АцПь 5Гт РЬГЛПЁ АэРЇЧш СѕНФДчДЂИСИЗКДСѕРЬ ЙпЛ§Чв РЇЧшЕЕДТ КёСѕНФДчДЂИСИЗКДСѕРЧ СпЕюЕЕПЁ ЕћЖѓ 15.5%КЮХЭ 56%БюСі ДйОчЧпНРДЯДй. АсЗаРћРИЗЮ НУАЃРЬ СіГЊИщ ДчДЂИСИЗКДСѕРК СЖБнОП СјЧрЧЯИч, ОЦЙЋЗБ ФЁЗс ОјРЬ ЙцФЁЧв АцПь НЧИэПЁ РЬИІ Мі РжНРДЯДй.
ДчДЂИСИЗКДСѕПЁДТ ОюЖВ ФЁЗсИІ ЧиОп ЧеДЯБю? ФЁЗс ШПАњДТ ССРКАЁПф?
ДчДЂИСИЗКДСѕРЧ ФЁЗсПЁ АЁРх СпПфЧб АЭРК ЧїДчСЖР§РдДЯДй. ЧїДчСЖР§РЬ УжПьМБРЬИч, ДЋПЁ ДыЧб ФЁЗсДТ ДчДЂИСИЗКДСѕРЧ ДмАшПЭ СјЧр ПЉКЮПЁ ЕћЖѓМ ЧЯАд ЕЫДЯДй. ДчДЂИСИЗКДСѕРК НХЛ§ЧїАќРЧ ЙпЛ§ РЏЙЋПЁ ЕћЖѓ КёСѕНФДчДЂИСИЗКДСѕАњ СѕНФДчДЂИСИЗКДСѕРИЗЮ ГЊДЏДЯДй. КёСѕНФДчДЂИСИЗКДСѕРЧ АцПь РЯЙнРћРИЗЮ ЦЏКАЧб ФЁЗс ОјРЬ СЄБтРћРЮ АцАњАќТћРЛ ЧЯАд ЕЧИч ЙќИСИЗБЄРРАэМњРЛ ЧЯБтЕЕ ЧеДЯДй. СѕНФДчДЂИСИЗКДСѕРЧ АцПь, ЙќИСИЗБЄРРАэМњ(БЄАЈРлЙАСњРЛ ДЋПЁ СжРдЧЯИщ НХЛ§ЧїАќПЁ ФЇТј, ЗЙРЬРњИІ НюРЬИщ НХЛ§ЧїАќИИ ЦФБЋЧЯДТ МіМњ)РЬ ВР ЧЪПфЧЯИч, ШВЙнКЮСО, РЏИЎУМУтЧї, АпРЮИСИЗЙкИЎ ЕюРЧ ЙпЛ§ ПЉКЮПЁ ЕћЖѓ ДЋМгСжЛч(РЏИЎУМАГЛЧзЧїАќГЛЧЧММЦїМКРхРЮРкСжРдМњ)ИІ НУЧрЧЯАХГЊ РЏИЎУМЧѲ̜Ањ ААРК МіМњРћ ФЁЗсИІ ЧЯБтЕЕ ЧеДЯДй. ДчДЂИСИЗКДСѕРК СЖБтПЁ СјДмЧЯАэ ВйСиШї АцАњ АќТћЧи РћДчЧб НУБтПЁ ЙќИСИЗБЄРРАэМњАњ ААРК РћР§Чб ФЁЗсИІ ЧЯАд ЕЧИщ НУЗТРЛ ВЯ ПРЗЁ КИСИЧв Мі РжРИИч, ЧеКДСѕРЧ ЙпЛ§ЕЕ ПЙЙцЧв Мі РжНРДЯДй.
ДчДЂИСИЗКДСѕРЛ ПЙЙцЧв Мі РжДТ ЙцЙ§РЬ РжДйИщ ОЫЗССжММПф.
ДчДЂИСИЗКДСѕРК ДчДЂКДРЬ РжДТ ЛчЖї ДЉБИПЁАдГЊ Л§Бц Мі РжБт ЖЇЙЎПЁ 100% ПЙЙцЧв МіДТ ОјНРДЯДй. ЧЯСіИИ, ЧїДчМіФЁИІ УЖРњШї СЖР§ЧЯАэ АЧАЧб НФНРАќАњ Л§ШАНРАќРЛ АЎДТ АЭРЬ ДчДЂИСИЗКДСѕРЧ ЙпКДРЛ ДЪУпДТ ЕЅ АЁРх СпПфЧеДЯДй. ЖЧЧб ДчДЂИСИЗКДСѕРЬ ЙпКДЧпДйИщ, СЄБтРћРЮ АЫСјАњ РћР§Чб ФЁЗсИІ ХыЧи ДчДЂИСИЗКДСѕРЧ ОЧШПЭ НУЗТРњЧЯИІ ПЙЙцЧЯДТ АЭРЬ ВР ЧЪПфЧеДЯДй.